Проксимальная резекция поджелудочной железы при хроническом панкреатите: показания, противопоказания, этапы
По мере накопления знаний о патогенезе боли, вызванной панкреатитом, и увеличения опыта резекций поджелудочной железы, внимание, акцентируемое ранее при оперативном лечении пациентов с симптоматическим хроническим панкреатитом на дистальных резекциях (60—80-95 % резекций), переключилось на проксимальные резекции (панкреатодуоденальные) и позднее - на неанатомические субтотальные резекции с сохранением двенадцатиперстной кишки. Следующие разделы будут посвящены проксимальным и дистальным резекциям, соответственно.
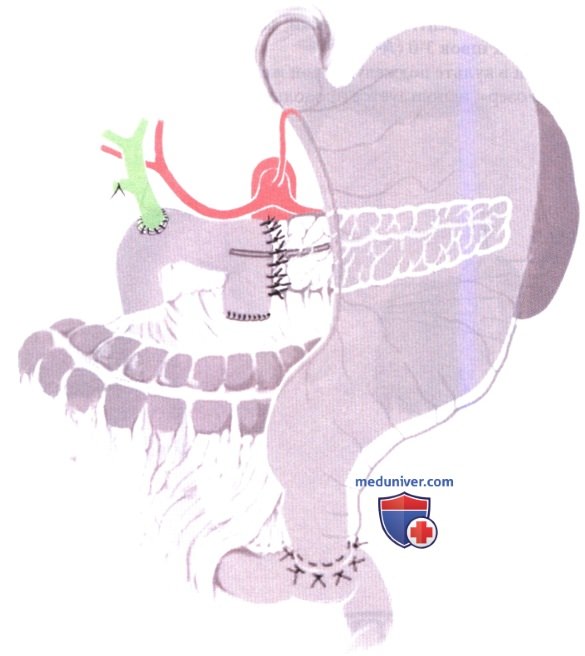
Операция Уиппла с сохранением привратника при хроническом панкреатите преследует две цели. Первая состоит в удалении головки поджелудочной железы, служащей источником хронической боли, которую Longmire называл «стимулятором панкреатита». У правильно отобранных пациентов облегчение боли происходит почти во всех случаях, в 75 % из которых боль не возобновляется. В остальных случаях достигается значительное облегчение боли, приносящее существенное улучшение общего состояния пациентов, что позволяет им вернуться к их обычной жизни.
Вторая цель заключается в минимизации дисфункции желудочно-кишечного тракта. Автор на протяжении десятилетия наблюдал пациентов, перенесших операции, описанные в этой главе. Анатомический подход состоит в сохранении всего желудка с функционирующим привратником и первых 3-5 см двенадцатиперстной кишки. Широкой диссекции в области привратника не проводится, что позволяет полностью сохранить кровоснабжение и иннервацию пилорического отдела; для нормальной работы привратника необходимо сохранение вагусной иннервации дистального отдела желудка.
а) Показания (наличие всего перечисленного):
- Изнуряющая боль в животе
- Хронический панкреатит - остаточные структурные и функциональные нарушения в поджелудочной железе, которые сохраняются, даже если первопричина или другие действующие факторы устранены
- Стриктура главного панкреатического протока в головке железы (с камнями или без них, желчная стриктура или стеноз двенадцатиперстной кишки) или псевдокиста внутри головки поджелудочной железы (с ложной аневризмой или без нее)
- Устранена этиология - желчные камни или прием алкоголя
- Неудача эндоскопического лечения с экстракорпоральной литотрипсией или без нее
б) Противопоказания (для сохранения пилоруса):
- Предшествующая ваготомия и нефункционирующий привратник
- Рак в передневерхней части головки поджелудочной железы
- Тяжелое течение язвенной болезни в анамнезе
- Окклюзия воротной или верхней брыжеечной вены (ВБВ) (ищите крупные коллатерали в печеночно-двенадцатиперстной связке на КТ)
в) Предоперационные исследования и подготовка к операции:
- Необходимы: визуализация всех отделов поджелудочной железы на КТ, эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), в отдельных случаях - интраоперационная панкреатография; при желтухе обычно показана декомпрессия желчных путей до нормализации уровня билирубина
- Необходимо добиться стихания острого воспаления или инфекционного процесса с помощью минимально инвазивного дренирования.
- При наличии внутрипанкреатической кисты в головке железы часто показана артериография для исключения ложной аневризмы. Если же аневризма имеется, требуется предоперационная эмболизация.
- Предоперационная подготовка кишечника и внутривенная профилактическая антибиотикотерапия.
г) Операция: панкреатодуоденальная резекция:
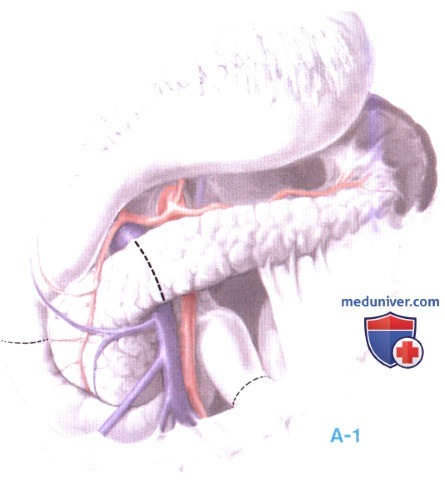
1. Разрез и мобилизация, двенадцатиперстная кишка, привратник, антральный отдел (А-1, А-2). Оптимальную экспозицию дает верхнесрединный разрез, начинающийся от мечевидного отростка и заходящий немного за пупок.
Механический ретрактор поднимает и отводит реберную дугу (ретрактор Fowler, Pilling Surgical, Horsham, PA), а шарнирный ретрактор Martin Arm (Elmed, Inc., Addison, IL) отводит печень от печеночно-двенадцатиперстной связки.
Пересечение круглой связки с иссечением ее абдоминальной части оптимизирует экспозицию. Двенадцатиперстная кишка широко мобилизуется по Кохеру вокруг верхней брыжеечной артерии. Сальниковая сумка вскрывается путем отсечения сальника сверху от поперечно-ободочной кишки, сальник остается прикрепленным к желудку.
Широкая диссекция освобождает передневерхнюю поверхность луковицы двенадцатиперстной кишки и привратник от элементов печеночнодвенадцатиперстной связки, а задненижнюю поверхность - от сращений с головкой поджелудочной железы, правой желудочно-сальниковой артерией и венозным сплетением, впадающим в правую желудочно-сальниковую вену на поверхности ВБВ. Сосудисто-нервные связи привратника выше и ниже луковицы двенадцатиперстной кишки тщательно сохраняются.
У своего основания в области привратника отсекаются следующие кровеносные сосуды: правая желудочная артерия (если имеется, обычно не один крупный сосуд), верхние дуоденальные сосуды и желудочно-сальниковые артерия с веной у нижнего края поджелудочной железы.
Диссекция луковицы двенадцатиперстной кишки продолжается на 3-5 см до границы между первой порцией двенадцатиперстной кишки и поджелудочной железой с формированием «угла»; дистальнее этого угла, между поджелудочной железой и двенадцатиперстной кишкой встречаются очень мелкие общие сосуды.
У этого угла двенадцатиперстная кишка пересекается сшивающим аппаратом; желудок и прошитая первая порция двенадцатиперстной кишки становятся подвижны и отводятся в левый верхний квадрант.
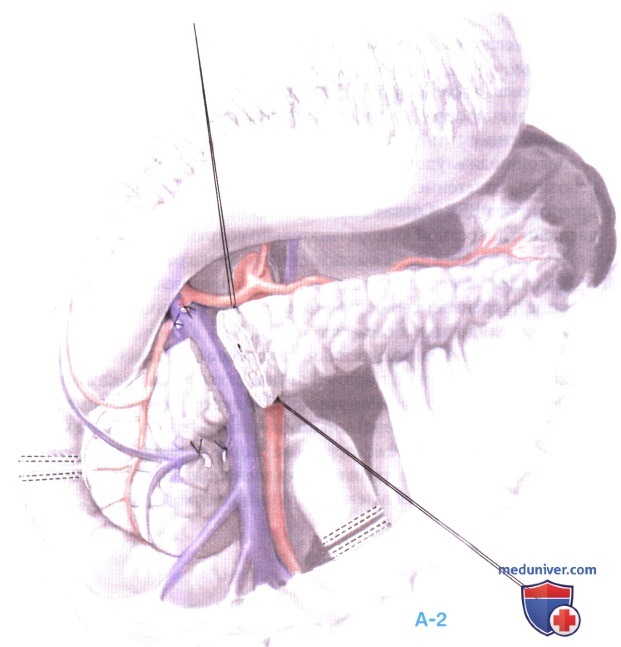
После наложения швов-держалок на верхний и нижний край перешейка поджелудочной железы тщательно создается пространство позади перешейка, но кпереди от слияния верхней брыжеечной и воротной вен. Затем перешеек поджелудочной железы пересекается. У пациентов с тяжелым хроническим воспалением этот маневр может быть очень трудным.
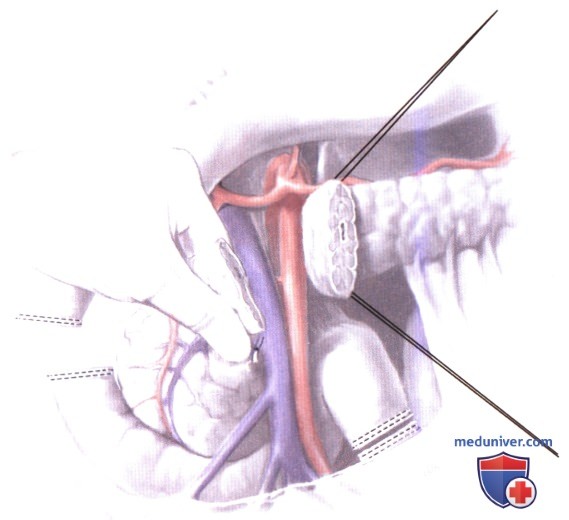
2. Удаление головки поджелудочной железы, оставшейся части двенадцатиперстной кишки и дистальной части общего желчного протока. Эта резекция не отличается от резекции при раке, за исключением того, что лимфатические узлы справа от верхней брыжеечной артерии не обязательно удалять с препаратом. Чтобы отделить крючковидный отросток от ВБВ и первой тощекишечной вены, которая проходит в этой зоне, его можно пережать. Для уменьшения кровопотери хирург с левой стороны пациента сжимает головку поджелудочной железы и крючковидный отросток между пальцами левой руки, перекрывая сосуды в области верхней брыжеечной артерии и позади воротной вены.
При пересечении главного панкреатического протока над воротной веной следует избегать электрокаутеризации, которая, также как и гармонический скальпель (Ethicon Endosurgery, Cincinnati, ОН) удобны при пересечении паренхимы.
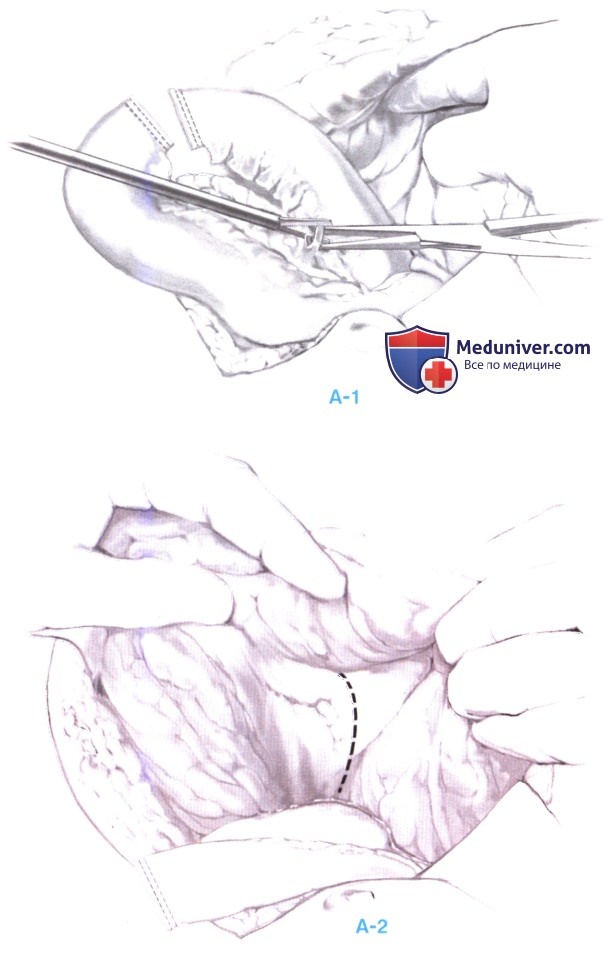
3. Подготовка новой двенадцатиперстной кишки (А-1, А-2). Брыжеечные сосудистые связи с проксимальной частью тощей кишки пересекаются гармоническим скальпелем; тощая кишка пересекается сшивающим аппаратом на 6-8 см дистальнее связки Трейтца.
Бессосудистая часть брыжейки поперечно-ободочной кишки рассекается тотчас левее средней ободочно-кишечной вены.
Дефект в связке Трейтца закрывается с целью профилактики грыжи.
Выполняется интраоперационная рентгеновская панкреатография культи железы, если эта часть протока не была видна при дооперационной ЭРХПГ. Если при панкреатографии видны стриктуры в виде «цепочки озер», то может быть показан частичный продольный разрез с боковой панкреатикоеюностомией к телу или хвосту железы.
4. Реконструкция - панкреатический анастомоз. Панкреатический и желчный анастомозы накладываются позадиободочно; дуоденоеюностомия - впередиободочно; анастомозы располагаются так, чтобы изолировать в случае несостоятельности желчный и панкреатический анастомоз от дуоденоеюностомии, минимизируя затруднения опорожнения желудка (8% случаев после последних 215 резекций, выполненных мною).
Проксимальная культя тощей кишки переводится в верхний этаж брюшной полости через дефект в брыжейке поперечно-ободочной кишки; желудок с сохраненным привратником и луковицей двенадцатиперстной кишки укладывается поверх поперечно-ободочной кишки, позволяя наложить анатомически отдаленную дуоденоеюностомию.
У пациентов с нормальным 2-3-мм протоком в культе поджелудочной железы, несостоятельность панкреатикоеюностомии возникает чаще.
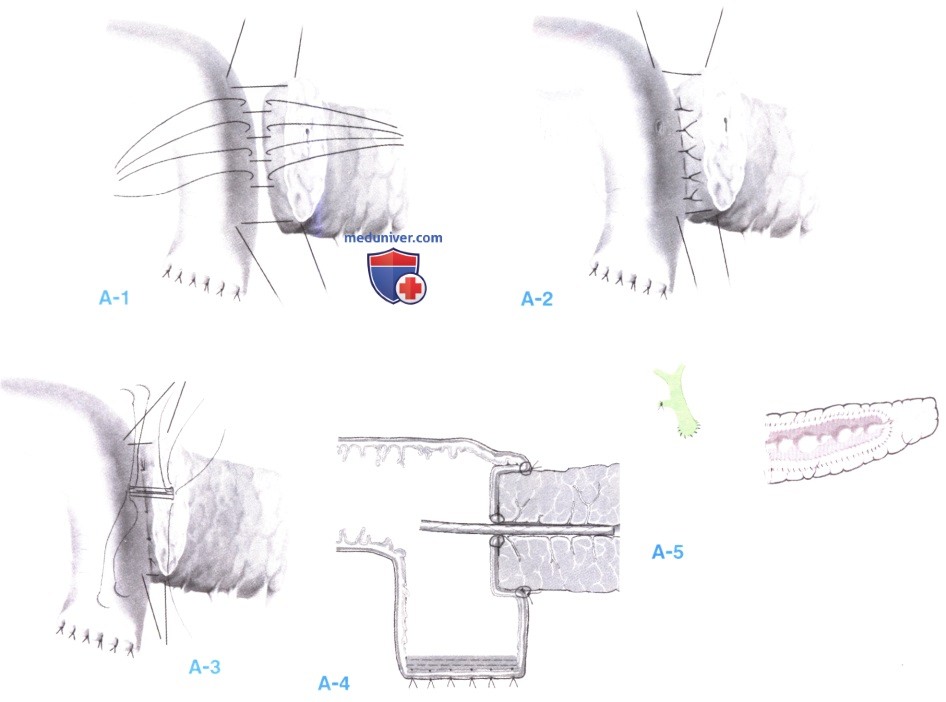
5. Панкреатикоеюностомия. Техника панкреатикоеюностомии включает создание серозно-мышечного резервуара, содержащего стентированный анастомоз «конец в бок», «слизистая к слизистой»; анастомоз накладывается под оптическим увеличением.
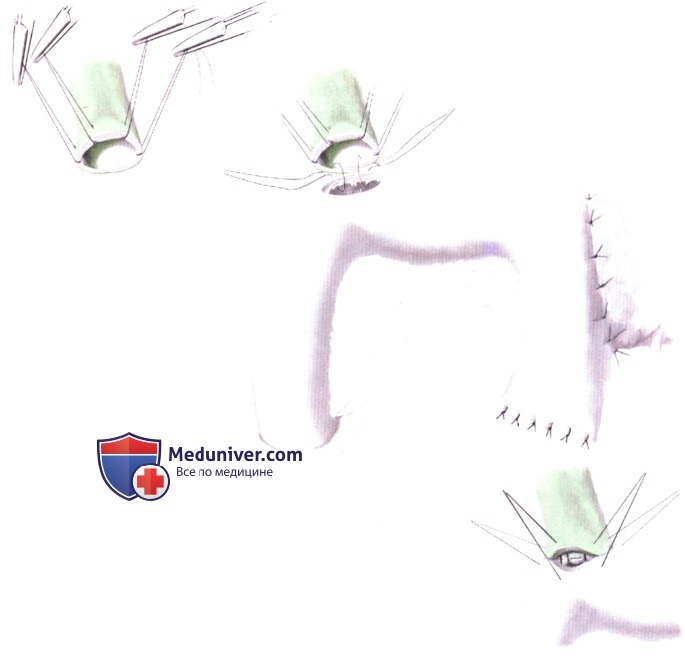
Вначале накладывается задняя стенка из наружных шелковых швов 3-0, которые завязываются спереди. В слизистой тощей кишки выполняется небольшой разрез напротив панкреатического протока (А-1, А-2). Отдельными полигликолевыми швами 6-0 создается анастомоз «слизистая к слизистой» с завязыванием узлов снаружи этого внутреннего слоя. Точное наложение слизистых швов является ключевым моментом и выполняется с помощью хирургического микроскопа с увеличением х12,5 (А-3). Непосредственно перед наложением последнего (переднего) шва «слизистая к слизистой» в проток вводится политетрафторэтиленовый рентгенопозитивный стент диаметром 3 Fr и длиной 4 см с множественными отверстиями по всей поверхности (стент Geenan-Wilson-Cook Medical, Inc. Winston-Salem, NC). С помощью нити 6-0 из полигликолевой кислоты, стент нежестко прикрепляется в своей средней части к слизистой тощей кишки у последнего переднего шва. Этот стент обеспечивает сопоставление слизистых и декомпрессию панкреатического протока, шов спонтанно отторгается примерно через 2 недели; его положение может контролироваться рентгенологически; завершает анастомоз передний наружный ряд из шелковых швов 3-0 (А-4).
Если в культе поджелудочной железы имеется расширение протока по типу «цепи озер», используется продольная техника «бок в бок» (А-5).
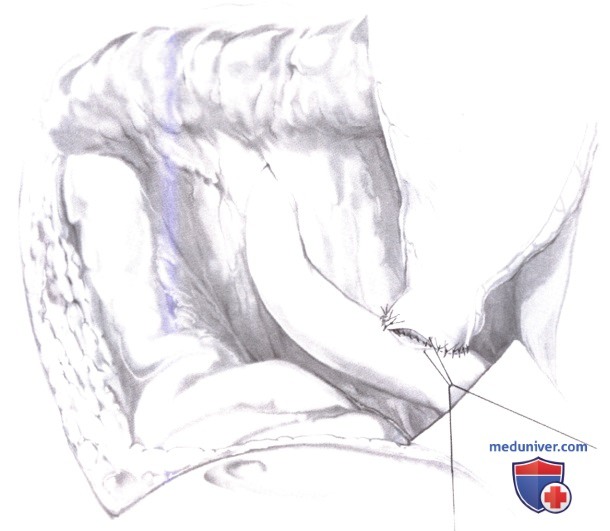
6. Желчный анастомоз. Однорядный анастомоз «конец в бок» между желчным протоком и тощей кишкой накладывается отдельными швами из полидиоксона 5-0, узлы завязываются снаружи (для предотвращения образования камней на узлах нити с большим сроком рассасывания); холедохостомия трубкой не требуется.
Петля тощей кишки фиксируется к брыжейке поперечно-ободочной кишки шелковыми швами 3-0.
7. Впередиободочная дуоденоеюностомия. Интактный желудок, первая часть двенадцатиперстной кишки и сальник укладываются поверх левой половины поперечно-ободочной кишки. Петля тощей кишки (после того, как она выходит из-под брыжейки поперечно-ободочной кишки в направлении от желчного и панкреатического анастомоза) подводится к прошитому скобками концу двенадцатиперстной кишки, и между двенадцатиперстной и тощей кишкой двухрядным швом накладывается анастомоз «конец в бок» на 10 см дистальнее места выхода тощей кишки из-под брыжейки поперечно-ободочной кишки. Внутренний ряд выполняется непрерывным швом из полигликолевой кислоты 3-0, наружный ряд - из отдельных шелковых швов 3-0.
Под желчный и панкреатический анастомоз из правого верхнего квадранта подводится дренаж диаметром 15 Fr.
Срединный разрез апоневроза ушивается отдельными восьмеркообразными швами из полигликоната 0.
д) Послеоперационный период:
- Послеоперационное наблюдение
- Назогастральный зонд удаляется на 1-3 послеоперационный день.
- Дренажи удаляются, когда объем суточного отделяемого снизится до 30-50 мл при низкой активности амилазы.
- Пероральное питание разрешается по мере его переносимости.
е) Послеоперационные осложнения:
1. Ранние:
- Внутрибрюшное кровотечение - должны быть исследованы лигатуры на упомянутых артериях (ложные аневризмы) и культя поджелудочной железы
- Желудочно-кишечное кровотечение либо из области панкреатикоеюностомии, либо из области дуоденоеюностомии
- Задержка опорожнения желудка
- Несостоятельность анастомоза - чаще всего панкреатикоеюностомии, но также возможна несостоятельность холедохоеюностомии и дуоденоеюностомии
- Внутрибрюшной абсцесс, который обычно связан с кратковременной или длительной несостоятельностью анастомоза
- Раневая инфекция
- Кишечная непроходимость - исключите внутреннюю грыжу
2. Поздние:
- Рецидив эпигастральной боли
- Внепеченочная желтуха вследствие стриктуры холедохоеюностомии
- Недостаточность поджелудочной железы, развившаяся вследствие прогрессирования заболевания (хронический панкреатит) или стриктуры панкреатикоеюностомии
- Спаечная кишечная непроходимость
- Язва анастомоза или двенадцатиперстной кишки в области дуоденоеюностомии
- Рак поджелудочной железы, риск которого не превышает 1% случаев в год
е) Советы опытного хирурга:
- Наилучшим способом облегчения боли при хроническом панкреатите является резекция поджелудочной железы, выполняемая в соответствии с указанными выше строгими анатомическими критериями отбора.
- Большая кровопотеря приводит к утяжелению послеоперационного периода. Чтобы избежать этого, указанные сосуды трижды перевязываются нерассасывающимися нитями. Для пересечения мелких вен, особенно тех, которые находятся вокруг правых желудочно-сальниковых и супрадуоденальных сосудов, используются ультразвуковые ножницы. Эта техника также удобна при разделении брыжеечных сосудистых связей проксимального отдела тощей кишки в области связки Трейтца, удаляемого с препаратом.
- Манипулируя левой рукой, хирург, располагающийся слева от пациента, может минимизировать кровопотерю в ходе разделения сращений лимфатических сосудов с дорзальной поверхностью головки поджелудочной железы в области верхней брыжеечной артерии. Тканевые ножки пересекаются по мере продвижения диссекции вдоль верхней брыжеечной артерии. При рассечении ножек, для каждой из них используется только один зажим, накладываемый с остающейся стороны; «уходящая» сторона не зажимается инструментом, а сжимается левой рукой.
- Сохранение всего большого сальника, этого «сторожевого пса» брюшной полости, уменьшает риск развития послеоперационной инфекции.
- Используйте интраоперационную рентгеновскую панкреатографию для оценки адекватности дренирования культи поджелудочной железы. Я пользуюсь для этого холангиографическим катетером с баллоном на конце.
- Если для панкреатикоеюностомии используется мелкий панкреатический проток, анастомоз лучше всего накладывать под увеличением, чтобы избежать перекрещивания нитей. Контролируя ход иглы из протока и в него, можно добиться более точного наложения анастомоз с протоком «слизистая к слизистой». Я считаю, что для минимизации несостоятельности панкреатикоеюностомии лучше всего пользоваться хирургическим микроскопом с увеличением х12,5.
- При холедохоеюностомии все рассасывающиеся узлы должны завязываться снаружи, а рассасывающаяся нить не должна подвергаться воздействию тока желчи.
- Я использую один активный дренаж из силиконовой резины.
- Впередиободочная дуоденоеюностомия в отличие от позадиободочной техники значительно уменьшает проблемы, связанные с задержкой опорожнения желудка.
- Рекомендуем следующую статью "Неанатомические резекции поджелудочной железы (операции Фрея и Бегера): показания, противопоказания"
Редактор: Искандер Милевски. Дата публикации: 22.2.2020

