Доступ, техника операции резекции интрадуральных интрамедуллярных и экстрамедуллярных опухолей позвоночника
Порты/доступы:
а) Локализуйте среднюю линию тела и спланируйте протяженность ляминэктомий или резекции костных элементов позвоночника.
б) По средней линии выполните продольный разрез кожи и мягких тканей до паравертебральной фасции.
в) Далее выполняется поднадкостничное выделение остистых отростков и пластинок дуг позвонков.
г) Используемые ретракторы должны обладать достаточно низким профилем и располагаться вне операционного поля.
д) Задние костные элементы позвонков резецируются с помощью высокоскоростного бора.
е) Дужки позвонков рассекаются с обеих сторон на границе с дугоотростчатыми суставами.
ж) Краниальная и каудальная межостистые связки в пределах удаляемого сегмента задних элементов позвоночника резецируются.
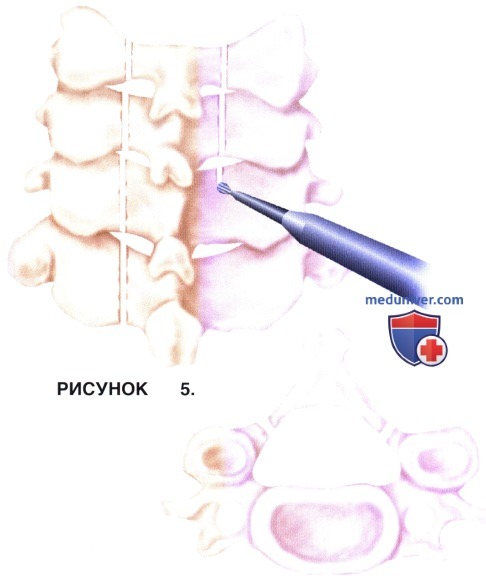
з) Дужки и остистые отростки удаляются едиными блоком, при этом все имеющиеся сращения с твердой мозговой оболочкой аккуратно разделяются (рис. 5).
и) Убедитесь в том, что сформирован достаточный по протяженности ляминэктомический доступ:
• Путем пальпации очага поражения
• По данным рентгенографии
• Посредством интраоперационного ультразвукового исследования
к) Обеспечьте тщательный гемостаз, особенно по краям от дурального мешка.
л) Нюансы доступа:
• Применение в ходе операции миорелаксантов короткого действия упрощает этап разделения мягких тканей и в то же время дает возможность использовать нейрофизиологический мониторинг.
• Интраоперационная флюороскопия позволяет достаточно точно локализовать уровень и минимизировать объем костной резекции.
• Ляминэктомия должна обеспечивать адекватный доступ к твердой мозговой оболочке для точного определения границ новообразования и манипуляций при его удалении.
• Гемостатические средства, применяемые вдоль края дурального мешка и кости, обеспечивают тампонаду любого венозного кровотечения.
м) Возможные трудности доступа:
• Не выделяйте фасеточные суставы, поскольку это может привести к отсроченной нестабильности.
• Неадекватный гемостаз, особенно при эпидуральном кровотечении, станет причиной значительного кровотечения после вскрытия твердой мозговой оболочки.
• Неадекватное выделение может создать необходимость дополнительной резекции кости в месте вскрытия твердой мозговой оболочки, что послужит причиной нежелательного проникновения крови и костной стружки в дуральный мешок.
н) Оснащение:
• Ретракторы с низкопрофильными клинками, позволяющими фиксировать к ним лигатуры, наложенные на края разреза твердой или мягкой мозговой оболочки
• Крючки для ретракции паравертебральных мышц, обеспечивающие хороший обзор операционного поля и в то же время остающиеся вне этого поля.
Техника операции резекции интрадуральных интрамедуллярных и экстрамедуллярных опухолей позвоночника
Этап 1:
а) По ходу операции необходимо обеспечить тщательный гемостаз, особенно при работе в эпидуральном пространстве перед вскрытием дурального мешка.
б) Определяются краниальная и каудальная границы поражения, при этом необходимо еще раз убедиться, что образование расположено в пределах сформированного костного окна.
в) Основываясь на предоперационных рентгенограммах, на твердую мозговую оболочку накладывается один шов, с помощью которого оболочка приподнимается над спинным мозгом.
г) Затем дуральный мешок остро рассекается по средней линии или сбоку от нее:
• По возможности твердая мозговая оболочка должна рассекаться над паутинной с сохранением целостности последней.
• Следующим этапом рассекается паутинная оболочка и ликвор свободно изливается из субарахноидального пространства, обеспечивая декомпрессию позвоночного канала.
д) Края разреза твердой мозговой оболочки с обеих сторон прошиваются и приподнимаются, обеспечивая постоянный доступ к очагу поражения спинного мозга и предотвращая попадание крови в ликвор (рис. 6). Также в эпидуральное пространство можно поместить гемостатическую губку (Surgicel; Ethicon, Somerville, N.J.).

Этап 2:
а) Следующий этап операции выполняется с использованием микроскопа:
• Микроскоп обеспечивает освещение операционного поля
• Микроскоп по сравнению с лупой обеспечивает большее увеличение
б) Работа с использованием микрохирургического инструментария позволяет хирургу:
• Определить нормальные ткани проксимальней и дистальней очага поражения
• Определить дистальную и проксимальную границы очага поражения (рис. 7)
• Выявить степень вовлечения корешков и паренхимы спинного мозга
в) Нюансы 2 этапа:
• Микроскоп должен быть фиксирован к операционному столу соответствующими приспособлениями.
• Если микроскоп позволяет проводить видеозапись операции, то лучше воспользоваться этой возможностью.
• Все ранее использованные инструменты извлекаются из операционной раны и заменяются на микрохирургический инструментарий.
г) Возможные трудности 2 этапа:
• Избыточное увеличение микроскопом может в значительной мере ограничить визуализацию операционного поля.
д) Оснащение 2 этапа:
• Операционный микроскоп
• Микрохирургический инструментарий.

Этап 3:
а) Экстрамедуллярные образования:
• Образования, исходящие из оболочек корешка, необходимо отделить от спинного мозга и идентифицировать передний и задний корешки спинного мозга (рис. 8).
• Нейрофибромы и шванномы могут следовать вместе с корешком и выходить с ним через межпозвонковое отверстие, в таком случае они на томограммах приобретают форму гантели:
- Вскрытие оболочек корешка позволит работать с внутриканальной порцией образования, не вовлекая при этом спинной мозг.
- Основной целью операции является удаление внутриканальной порции образования и тем самым предотвращение или устранение компрессии спинного мозга.
• Нейрофизиологическая стимуляция корешка позволяет получить информацию, касающуюся проводимости этого корешка и возможных последствий его повреждения.
• Менингиомы исходят из твердой мозговой оболочки, поэтому они выделяются и иссекаются единым блоком.
б) Интрамедуллярные образования:
• Положение образования определяется с помощью интраоперационного ультразвукового исследования.
• Спланируйте протяженность и положение разреза спинного мозга, сосуды по ходу этого разреза коагулируйте биполярным электрокоагулятором.
• Разрез спинного мозга выполняется параллельно его задним колоннам и вдоль срединного шва.
• Фрагмент образования отправьте на гистологическое исследование.
• Расширьте доступ так, чтобы обеспечить полное удаление образования.
• Определите границы между образованием и нормальной тканью спинного мозга.
• Образование удаляется методом ультразвуковой кавитации, при этом по мере разрушения опухоли ее капсула коллабируется, стенки полости спадаются, объем вмешательства на нервных элементах спинного мозга минимален.
в) Возможные трудности 3 этапа:
• Активное кровотечение в зоне операции может свидетельствовать о неполном удалении опухоли.
г) Оснащение 3 этапа:
• Оборудование для проведения интраоперационного ультразвукового исследования
• Микрохирургический инструментарий.

Этап 4:
а) После иссечения образования необходимо убедиться в отсутствии активного кровотечения в зоне вмешательства.
б) Операционное поле тщательно осматривается на предмет полноты выполненной резекции образования.
в) Твердая мозговая оболочка ушивается неабсорбируемыми швами.
г) Перед завершением восстановления твердой мозговой оболочки в субарахноидальное пространство вводится физиологический раствор, который позволит убедиться в герметичности наложенного шва.
д) Операционная рана ушивается послойно.
- Читать далее "Послеоперационный уход после резекции интрадуральных интрамедуллярных и экстрамедуллярных опухолей позвоночника"
Редактор: Искандер Милевски. Дата публикации: 25.6.2020

