Соматоформные расстройства в дерматологии - клиника, диагностика, лечение
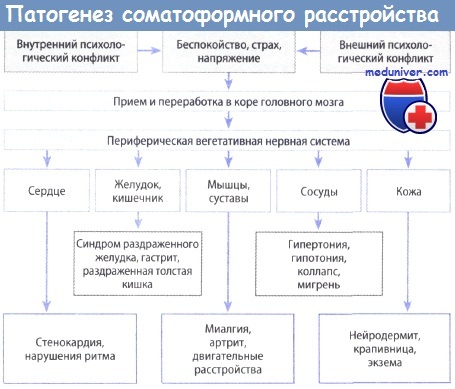
К соматоформным расстройствам относятся гетерогенные расстройства, при которых пациенты жалуются на целый ряд симптомов, объективно не подтверждаемых врачом, но имеющих в основе похожие психиатрические проблемы.
а) Дисморфическое расстройство. Дисморфическое расстройство является синдромом, характеризующимся избыточной поглощенностью или озабоченностью по поводу мнимого дефекта внешности при его объективном отсутствии или минимальной выраженности. Известное также как дис-морфофобия, это психическое расстройство приводит к функциональным нарушениям, низкому качеству жизни и слабому ответу на терапию.
Нозологическая квалификация дисморфического расстройства, так или иначе, связана с тем, насколько больной убежден в своей патологической идее. При непоколебимой уверенности в косметическом дефекте обычно речь идет о бредовом расстройстве. Однако по-видимому, существует континуум (как по степени охваченности болезненной идеей, так и по степени развития критики) от сверхценных идей до отчетливой бредовой убежденности. У тех пациентов, которые сохраняют определенную степень инсайта, состояние больше похоже на патологию обсессивно-компульсивного спектра, причем этот факт потенциально важен для последующей терапии.
У больных с дисморфическим расстройством наблюдаются навязчивые мысли о якобы существующих «недостатках» внешности и компульсивные действия, сходные с поведением при обсессивно-компульсивном расстройстве (ОКР).
1. Эпидемиология. Распространенность дисморфофобии варьирует от 0,7-2,4% в общей популяции до 12% среди пациентов дерматологических клиник и часто сочетается с расстройствами настроения, такими как большое депрессивное расстройство (37%), а также с социофобией (33%) и ОКР (26%). Облегчение депрессии и симптомов дисморфического расстройства, по-видимому, тесно связано: редукция проявлений одного из симптомокомплексов приводит к облегчению другого, значительно повышая вероятность ремиссии. Ослабление симптомов ОКР является значимым предиктором ремиссии дисморфического расстройства, но не наоборот. Примерно 80% пациентов сообщают о суицидальных мыслях, а 24-28% имеют в анамнезе суицидальные попытки.
2. Симптомы и клиника. Пациенты четко излагают причины сильного дистресса, вызванного недовольством какой-либо частью своего тела. У большинства больных также развиваются идеи отношений, при которых пациентам кажется или они убеждены, что окружающие замечают и обсуждают их предполагаемый дефект. Продолжительные компульсивные действия часто сопровождаются тревожными мыслями, многократным рассматриванием себя в зеркале, маскировкой дефектов и обращением к окружающим за утешением. Значительное число таких больных уже ранее консультировалось у других врачей и даже подвергалось оперативным вмешательствам в связи с кажущимся дефектом. Выраженные ограничения социального и профессионального функционирования наблюдаются в 98% случаев, а 30% больных оказываются привязаны к дому.
Распространены суицидальные мысли и попытки, порой оказывающиеся успешными. По этой причине при обследовании обязательно необходимо выявление попыток суицида в анамнезе и мыслей о самоубийстве. Особенно внимательного контроля требуют молодые пациенты, у которых на начальном этапе терапии антидепрессанты могут повысить импульсивность и соответственно вероятность суицидального поведения.
3. Лечение дисморфического расстройства. Как отмечалось выше, многие пациенты с дисморфическим расстройством в течение заболевания обращаются к дерматологам, хирургам или специалистам других непсихиатрических специальностей. Получены доказательства того, что лечение, полученное от этих врачей, не приводит к улучшению состояния больных, так как пациенты обычно остаются разочарованы результатами или их состояние ухудшается еще больше. По этой причине рекомендуется избегать этих методов лечения. Дисморфическое расстройство является сложным и тяжелым нарушением, требующим комплексного подхода к лечению с использованием когнитивно-поведенческой терапии, техники конфронтации с подавлением тревожной реакции и назначения лекарственных средств.
Фармакологические исследования показывают хороший ответ на СИОЗС, которые уменьшают дистресс и компульсивные проявления, а также частоту и интенсивность обсессивных мыслей о мнимых дефектах. Кроме того, показано, что СИОЗС улучшают инсайт к болезни. Примечательно, что СИОЗС оказались в одинаковой степени эффективны как при бредовом, так и небредовом варианте дисморфического расстройства. Для достижения эффекта необходимы относительно высокие дозы и длительный курс лечения, от 12 до 16 недель. Специального мониторинга требует также вопрос комплаенса, поскольку именно недостаточная комплаентность является частой причиной безуспешной терапии. Значительная доля пациентов, не ответивших на адекватный курс терапии одним СИОЗ, реагирует на лечение другим препаратом этой группы.
По этой причине в исходно резистентных к терапии случаях необходимы все новые курсы с использованием средств со сходным механизмом действия. Однозначных положительных результатов лечения с использованием других психотропных средств—антипсихотиков (включая пимозид), трициклических антидепрессантов (за исключением кломипрамина), бензодиазепинов и антиконвульсантов, — не получено. Аналогично больным с ОКР показана когнитивно-поведенческая психотерапия.
4. Прогноз и течение. Дисморфическое расстройство является хроническим заболеванием, протекающим, по всей видимости, без спонтанных ремиссий. Купирование расстройства возможно лишь при проведении адекватной терапии. Осуществление адекватного медикаментозного лечения приводит к улучшению состояния значительного числа больных. Однако эффективные дозы СИОЗС обычно превышают дозы, разрешенные управлением по контролю за продуктами и лекарствами США (FDA); данные указывают также на высокую степень рецидивов при прекращении лечения. Следовательно, пациентам может потребоваться длительная терапия, в том числе вспомогательная инсайт-ориентированная психотерапия.
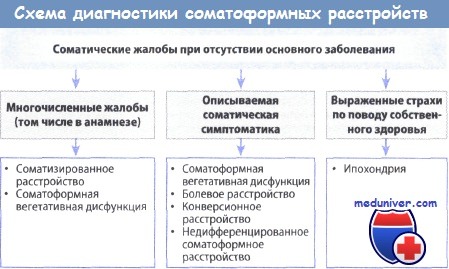
б) Соматизированное расстройство. Пациенты с таким расстройством предъявляют врачу многочисленные серьезные физические жалобы с уверенностью, что эти симптомы являются, главным образом, результатом воздействия причин в окружающей среде. Это расстройство включает синдром «войны в Заливе», синдром множественной химической чувствительности, синдромы, связанный с амальгамой, аллергиями на химические или моющие средства, синдром «больного здания», пищевой непереносимости, гиперчувствительности к кандидозной инфекции и многие другие. Медицинское подтверждение прямой причинной связи между воздействием фактора окружающей среды и жалобами пациента отсутствует. Распространение информации в Интернете, а также настойчивость самозваных «экспертов» укрепляют пациента в его ошибочных убеждениях.
в) Ипохондрические расстройства. Такие пациенты типично выражают уверенность или страх по поводу наличия у них серьезного заболевания (например, СПИДа, венерической болезни или рака), несмотря на отсутствие медицинских признаков заболевания.
г) Кожные дизестезии (синдром атипичной хронической боли или жжения). Периодически к дерматологам обращаются больные с жалобами на жжение, боль или дизестезии на внешне неизмененных коже или слизистых, когда не удается обнаружить каких-либо патологических изменений. Такая ситуация является разочарованием как для пациента, так и для врача. Психопатологическое обследование этих пациентов может дать объяснение возникшим симптомам благодаря учету комплекса факторов, лежащих в основе страдания: фоновые аффективные расстройства, личностная уязвимость, поведенческие нарушения и события жизни, которые фиксируют болевой цикл и принятие пациентом роли больного.
При хронических болевых синдромах обнаружено значительное повышение частоты депрессии, а также отчетливая связь между депрессией в анамнезе и развитием симптомов, не объяснимых соматическими изменениями, включая боль. Депрессия не только облегчает восприятие боли с помощью психологической амплификации негативной перцепции, но и препятствует активности нисходящих моноаминергических нейронов, тормозящих передачу ноцицептивных импульсов. Этим можно объяснить аналгетический эффект трициклических антидепрессантов. Еще одним неблагоприятным фактором является тревога, уровень которой у больных с хронической болью также повышен. Расстройства личности влияют на все аспекты жизни больных и могут ухудшать субъективную переносимость бремени хронического заболевания.
Порой члены семьи или социальное окружение могут непреднамеренно мешать реабилитации больного с хронической болью, подкрепляя патологическое поведение за счет оказываемого из лучших побуждений повышенного внимания и гиперопеки. Болевые синдромы могут приводить к осложнениям в связи с неадекватным использованием больными выписываемых им анальгетиков. Исходя из всех этих причин, наилучшей тактикой для пациентов с необъяснимой хронической болью является направление их в мультидисциплинарный центр терапии боли для тщательного обследования и лечения. Синдром жжения иногда реагирует на лечение габапентином. Эффективным в случае синдрома хронической боли/жжения/дизестезии также может быть милнаципран, ингибитор обратного захвата серотонина и норадреналина, применяющийся при фибромиалгии.
Наиболее интенсивные хронические дизестезии могут поддаваться лечению антипсихотическими препаратами, что вероятно связано с природой этих расстройств.
- Рекомендуем далее ознакомиться со статьей "Психотропные лекарства применяемые в дерматологии"
Оглавление темы "Психодерматологические расстройства.":- Классификация психосоматических кожных болезней (психодерматологических расстройств)
- Бред наличия паразитов в коже (дерматозойный бред) - клиника, диагностика, лечение
- Самоповреждение кожи (артефактный дерматит) - клиника, диагностика, лечение
- Выдергивание волос пациентом (трихотилломания, парартефактный дерматит) - клиника, диагностика, лечение
- Повреждение кожи из-за расчесов (дерматомания, парартефактный дерматит) - клиника, диагностика, лечение
- Соматоформные расстройства в дерматологии - клиника, диагностика, лечение
- Психотропные лекарства применяемые в дерматологии

