Патологическая анатомия рака простаты. Морфология
Рак предстательной железы чаще развивается под капсулой в каудальной части, хотя может возникнуть в любом другом отделе органа в виде множественных очагов, сливающихся по мере роста в одну опухоль, что легко выявляется при ТРУЗИ простаты (В. В. Бялик и В. Г. Пинчук). В разных участках железы может отмечаться различное строение опухоли. Степень дифференциации новообразования определяет продолжительность жизни больного (Scott с соавт.).
Gottinger и Schmiedt подчеркивают, что для прогноза рака предстательной железы степень морфологической дифференциации опухоли имеет решающее значение. Высокодифференцированные раки предстательной железы редко выходят за пределы капсулы, малодифференцированные в 90 % случаев прорастают капсулу и дают метастазы.
Vrubel и соавторы выделяют следующие типы рака предстательной железы: высокодифференцированный; слабодифференцированный; недифференцированный рак и анапластическую темно- и светлоклеточную аденокарциному. Встречаются и смешанные типы.
Мы пользуемся классификацией, предложенной В. В. Бяликом и В. Л. Бяликом. В ней учтены особенности морфологического строения опухоли, степень ее дифференциации и гистогенез. Это дает возможность определить прогноз заболевания.
К дифференцированным формам авторы относят крупноячеистую аденокарциному, светлоклеточный тубулоальвеолярный рак, темноклеточный тубулярный рак, криброзный рак, слизепродуцирующую аденокарциному, переходноклеточный и плоскоклеточный рак. Малодифференцированными формами считают анапластическую аденокарциному, солидный и скиррозный рак. Недифференцированными являются мелкоклеточный и полиморфноклеточный рак. Есть еще и неклассифицируемые формы.
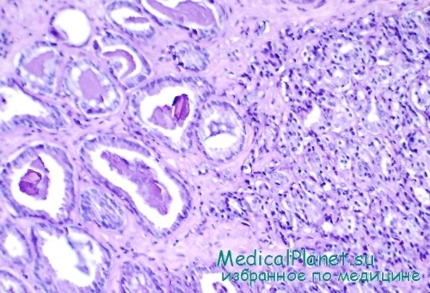
У 343 наблюдаемых нами больных диагноз рака предстательной железы подтвержден морфологически. У 209 пациентов ткань опухоли для гистологического исследования получена путем инструментальной биопсии. При открытой биопсии, выполненной во время эпицистостомии, рак диагностирован у 23 больных. У 27 пациентов рак предстательной железы обнаружен в аденоме при исследовании операционного материала.
Ю. А. Виненцов биопсийный и операционный материал рака предстательной железы подверг гистологическому и гистохимическому исследованию. У 58,7 % больных имели место высокодифференцированные формы рака предстательной железы, у 34,8 % — малодифференцированные, у 6,5 % — недифференцированные.
Крупноячеистая аденокарцинома была у 24,3 % больных и часто сочеталась с аденоматозной гиперплазией предстательной железы. Опухоль состояла из крупных альвеолярной формы желез, выстланных кубическим (реже цилиндрическим) эпителием в один ряд с единичными митозами в них, со слабо выраженным полиморфизмом, с невысокой активностью кислой фосфатазы. Многие железы имели собственную мембрану. Тонкие аргирофильные волокна окружали комплексы эпителиальных клеток. Опухоль бедна стромой, сосуды дифференцированные. В строме и стенке сосудов преобладали нейтральные гликозамингликаны. В. эндотелии сосудов, строме хорошо выражена активность щелочной фосфатазы.
Светлоклеточный тубулоальвеолярный рак отмечен у 13,2 % больных. Развивался на фоне как аденоматозной гиперплазии предстательной железы, так и здоровых тканей. Опухоль железистого строения со слабо выраженным морфологическим атипизмом, единичными митозами. Опухолевые железы мелкие, с сохранившимся просветом. Одни из них имеют альвеолярное строение, другие — тубулярное. Кубический или призматический эпителий, выстилающий железы, крупный со светлой цитоплазмой, крупным округлой формы гиперхромным ядром. В цитоплазме опухолевых клеток невысокая активность кислой фосфатазы. При окраске по Ван-Гизону выявляется фуксинофильная собственная мембрана желез, в препаратах, обработанных серебром,— аргирофильный каркас. Опухоль бедна стромой, волокна ее богаты нейтральными гликозамингликанами, хорошо выражена активность щелочной фосфатазы.
Темноклеточный тубулярный рак выявлен у 9,9 % больных. Развивается чаще на фоне здоровой ткани предстательной железы. Опухоль железистого строения с более выраженным морфологическим атипизмом. Опухолевые клетки группируются в небольшие трубочки или тяжи. Не всегда сохраняется просвет, базальная мембрана отсутствует. Клетки кубической формы с интенсивно окрашенной гомогенной цитоплазмой, крупным глыбчатым гиперхромным ядром. В цитоплазме эпителия выражена активность кислой фосфатазы. Строма неравномерно выражена, богата пикринофильными волокнами. Аргирофильные волокна, окружающие эпителиальные комплексы, интенсивно импрегнированы, с нечеткими контурами. В стенках сосудов, строме выявляются кислые гликозамингликаны, уменьшается активность щелочной фосфатазы.
Криброзный рак предстательной железы (8,7 %) напоминает одноименную опухоль молочной железы. Часто криброзные структуры сочетаются с другими гистологическими формами рака. Опухоль представлена крупными железами находящимися на большом расстоянии друг от Друга. Железы имеют четкие мембраны. Соединительнотканные волокна ее окрашиваются фуксинофильно. Просвет желез выполнен незрелым кубическим эпителием, образующим тяжи, мостики, псевдожелезы и солидные поля. В клетках единичные митозы, в их цитоплазме — умеренная активность кислой фосфатазы. Опухоль богата стромой. В ней преобладают нейтральные гликозамингликаны. В эндотелии мелких сосудов, строме слабо выражена активность щелочной фосфатазы.
Переходноклеточный рак встретился у 1,3 % пациентов. Опухоль растет эндофитно по отношению к протокам предстательной железы и имеет сосочковое строение. Сосочек имеет вид небольшого соединительнотканного выроста, покрытого атипичным переходным эпителием. В цитоплазме клеток хорошая активность кислой фосфатазы. Строма практически отсутствует. Опухоль богата клеточными элементами.
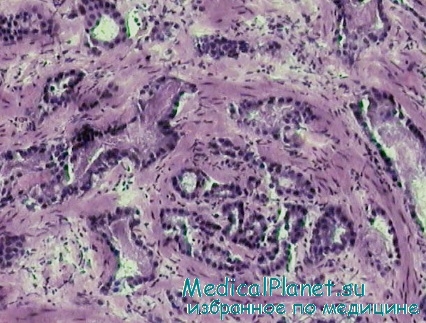
Плоскоклеточный рак предстательной железы выявлен у 1,3% больных. Опухоль с хорошо выраженным морфологическим атипизмом. Полиморфные опухолевые клетки образуют так называемые раковые ячейки различных размеров, окруженные аргирофильными волокнами. Часто встречаются митозы. В ядре и цитоплазме опухолевых клеток хорошая активность кислой фосфатазы. Опухоль имеет четкое органоидное строение, богата волокнистой соединительной стромой, в которой преобладают нейтральные гликозамингликаны. Активность щелочной фосфатазы снижена.
Анапластическая аденокарцинома отмечена у 28,9 % больных. Для этой опухоли характерен выраженный тканевой и клеточный атипизм с пролиферацией и анаплазией. Опухоль представлена железистыми структурами без определенной формы, без собственной мембраны. Эпителий незрелый с резко выраженным нарушением соотношения цитоплазмы и ядра. Ядра круглые, гиперхромные. Цитоплазма интенсивно окрашена, с высокой активностью кислой фосфатазы. Строма неравномерно выражена; рыхлая соединительная ткань местами переходит в соединительную ткань, богатую коллагеновыми волокнами. В строме в одинаковом количестве выявляются кислые и нейтральные гликозамингликаны. Активность щелочной фосфатазы резко снижена.
Солидный рак (3,9 %) развивался на фоне аденоматозной гиперплазии и среди нормальных тканей железы с выраженной морфологической атипией. Паренхима опухоли представлена комплексами атипичного железистого эпителия, утратившего способность оборазовывать железы. В опухолевых клетках частые митозы, высокая активность кислой фосфатазы. В одних опухолях строма слабо выражена, представлена рыхлой соединительной тканью с большим количеством кислых гликозамингликанов и резким снижением активности щелочной фосфатазы, в других — строма хорошо выражена, богата волокнистыми структурами, бедна клеточными элементами, содержит в основном нейтральные гликозамингликаны. Активность щелочной фосфатазы выражена.
Скиррозный рак предстательной железы был у 2 % больных.
Мелкоклеточный рак мы наблюдали у 2,6 % больных, полиморфноклеточный — у 3,9 %. Опухоль развивается на фоне нормальной предстательной железы, не достигает больших размеров. Характеризуется резким тканевым и клеточным атипизмом с выраженным полиморфизмом и анаплазией, содержит большое количество патологических митозов. Паренхима опухоли состоит из недифференцированных клеток с крупным гиперхромным ядром, с маленьким ободком цитоплазмы, высокой активностью кислой фосфатазы.
Для предстательной железы характерны диморфные формы рака. Мы их отметили у 21,2 % наблюдаемых нами больных.
Вопрос о взаимосвязи аденомы и рака предстательной железы освещен в литературе по-разному. Одни авторы относят аденому предстательной железы к предраковым состояниям. Другие полностью отвергают возможность развития рака предстательной железы из ее аденомы и считают оба процесса независимыми друг от друга. Третьи авторы полностью не отвергают возможность малигнизации аденомы.
В. В. Бялик и В. Г. Пинчук установили, что рак из аденомы, развивается реже, чем из неизмененной предстательной железы. Мы же отметили малигнизацию аденомы у 1,4 % больных, перенесших аденомэктомию.
В настоящее время отмечается значительный интерес к иммунологии новообразований (А. К. Агеев, В. И. Говалло и др.).
Изучение морфологии иммунных реакций организма при различной степени зрелости рака предстательной железы поможет в определении прогноза и выборе метода лечения опухоли. Ю. А. Виненцовым проведен количественный морфометрический анализ иммунокомпетентных клеток в 87 наблюдениях рака предстательной железы. Плотность клеточных инфильтратов была максимальной при дифференцированном раке предстательной железы. Среди иммунокомпетентных клеток преобладали лимфоциты, образующие во многих препаратах отдельные скопления. Относительная плотность их равнялась 0,602. Значительной была относительная плотность плазматических клеток, лейкоцитов, ретикулоцитов.
При малодифференцированном раке отмечалось уменьшение клеточных инфильтратов в строме опухоли. Особенно это касалось лимфоцитов. Относительная плотность их снизилась до 0,230. Уменьшилась относительная плотность плазмоцитов, ретикулоцитов, а лейкоцитов оставалась большой.
При недифференцированном раке предстательной железы иммунная клеточная реакция, отсутствовала.
Прогрессировало опухоли сопровождается снижением иммунной клеточной реакции в ее строме. Это дает возможность судить о степени зрелости опухоли и выбирать более эффективные методы лечения.
- Вернуться в оглавление раздела "хирургические болезни"

