Классификация дополнительных проводящих путей. Выявление дополнительных проводящих путей (ДПП) сердца
Для определения локализации дополнительных проводящих путей А. А. Киркутис (1983) в классификации, принятой в нашей клинике, по которой разделяются ДПП на париетальные справа и слева и на септальные, дополнительно выделил, в этой области еще по 3 зоны, что основано на реальных возможностях эндокардиальных ЭФИ в окружности фиброзных АВ колец. Изучено девять зон: 1 — передняя септальная, II — правая париетальная передняя, III — правая париетальная латеральная, IV — правая париетальная задняя, V — правая септальная задняя, VI — левая септальная задняя, VII—левая париетальная задняя, VIII — левая париетальная латеральная, — левая париетальная передняя.
В результате обследования 200 больных с синдромом ВПУ оказалось, что чаще всего ДПП локализуется в левой париетальной латеральной зоне — у 20,0% больных, в левой париетальной задней зоне — у 18,9, в правой париетальной задней зоне — у 17,7, в левой септальной задней зоне — у 13,1, в правой септальной зоне — у 9,7% больных. Значительно реже ДПП обнаруживались в передней септальной зоне— у 3,4% больных, в левой париетальной передней зоне — у 4,0, в правой париетальной передней зоне — у 5,7, в правой париетальной латеральной зоне —у 7,4% больных. Следовательно, в свободной стенке ДПП находятся, по нашим данным, в 73,7, в перегородке — в 26,3% случаев.
При этом здесь не учитываются результаты обследования больных, у которых при ЭФИ выявлены множественные ДПП. Важно, что локализация ДПП, установленная путем интракардиальных ЭФИ, соответствовала данным ЭФИ на операционном столе в 86% случаев (за исключением 2 больных, у которых не соответствовала сторона локализации ДПП, у других локализация несколько различалась). Функциональные особенности ДПП во многом зависят от локализации их в сердце, т.е. от расстояния до специализированной проводящей системы, а при наличии нескольких ДПП — от топографо-анатомических соотношений и расстояния между ними. При ДПП, локализованных в задних септальных и левой париетальной задней зонах, чаще развиваются более тяжелые приступы НЖТ и, в частности, мерцание-трепетание предсердий с большим проведением на желудочки.
Наши исследования также показали, что в большинстве случаев скрытые ДПП находятся именно в левой половине сердца, в частности, в IV—VIII зонах. С вышеприведенными наблюдениями согласуется и тот факт, что в ретроградном направлении ДПП проводят больше до блокирования импульсов, чем в антероградном, что способствует развитию НЖТ с более высокой частотой сердечных сокращений, иногда принимающей натяжной характер (Кушаковский М. С. и др.; Gallagher и др.). Отсутствие антероградного проведения в ДПП является также фактором, расширяющим возможности развития НЖТ, что отмечено многими авторами (Spurell и др.; Соumel и др.; Wu и др.). Поэтому у больных с НЖТ при отсутствии на ЭКГ признаков предвозбуждения желудочков следует своевременно предположить наличие скрытых ДПП. В нашей клинике в связи с этим были разработаны критерии, которые при неинвазивных ЭФИ, т.е. наиболее доступном методе исследования, позволяют определить наличие интермиттирующих, латентных и скрытых ДПП.
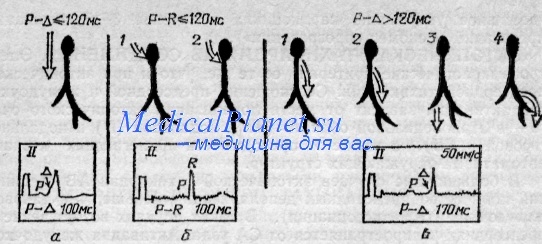
Первые выявляются при учащении сердечного ритма путем чреспищеводной ЭС предсердий, когда «открывается» антероградное проведение по ДПП и на ЭКГ выявляются признаки предвозбуждения желудочков. Для выявления скрытых ДПП, обусловливающих предвозбуждение предсердий, провоцируется возвратная тахикардия и измеряются интервалы В—А на чреспищеводной ЭГ левого предсердия и интервал R—R при тахикардии.
Возможность чреспищеводно вызывать пароксизмальную тахикардию, аналогичную возникающей спонтанно, и при этом регистрировать ЭКГ и ЭГ левого предсердия, позволяет проводить дифференциальную диагностику пароксизмальных тахикардии и без интракардиальных ЭФИ (в основном типа ВПУ и АВ соединения). Причиной пароксизмов НЖТ с нормальными желудочковыми комплексами, по данным чреспищеводных ЭФИ, оказалось наличие скрытых вентрикулоатриальных ДПП у 30 больных, что составляет 93,8% из всех больных со скрытыми ДПП, которые впоследствии были подтверждены во время внутрисердечного ЭФИ.
Мы согласны с Gallagher и др., что важнейшим критерием при выявлении этой патологии является определение на ЭГ левого предсердия во время приступа возвратной НЖТ интервала V—А, превышающего 100 мс. Это подтверждают и исследования А. А. Киркутиса (1983): средняя продолжительность этого интервала у больных со скрытыми ДПП была 133±27,4 мс, в то время как у больных с тахикардиями АВ соединения — 53 ±5,4 мс. Важным электрокардиографическим признаком скрытых ДПП является развитие тахикардии с блокадой ножки пучка Гиса (Wellens и др.; Josephson и др., а также собственные данные). Развитие ее подтверждается удлинением на 20—50 мс интервала Р—R, а также сердечного цикла и, следовательно, понижением частоты тахикардии. Увеличение продолжительности интервала V—А на 30—40 мс после развития блокады ножки пучка Гиса указывает на наличие ДПП в той стороне сердца, где наступила блокада.
При узловой тахикардии структуры внутрижелудочкового проведения не участвуют в цепи повторного входа, в связи с чем волны возбуждения не могут влиять на длительность интервала Р—R. Это важно для дифференциальной диагностики еще и потому, что нормальные желудочковые комплексы, инвертированные зубцы Р, указывающие на ретроградную активацию предсердий, наблюдаются и при АВ узловой тахикардии (Damato и др. и др.). В основе механизма этой тахикардии лежит циркуляция волны возбуждения в самом АВ узле по цепи, образе ванной двумя внутриузловыми (а и р) каналами (Denes и др.). При узловой тахикардии ретроградная деполяризация предсердий, как и в норме, начинается в нижиесептальной области вблизи пучка Гиса и потому происходит почти одновременно1 с возбуждением желудочков, что отражается на ЭКГ в отрицательном зубце Р, сливающемся с началом или окончанием комплекса QRS (Damato и др.; Befeler и др.). У больных с ДПП волна возбуждения циркулирует по значительно большему кругу, величина которого зависит от их локализации.
Ретроградная деполяризация предсердий происходит поэтому после возбуждения желудочков, вследствие чего отрицательный зубец Р регистрируется всегда после комплекса QRS в отведениях II, III и aVL (деполяризация предсердия наблюдается во время рефрактерного периода пучка Гиса), а продолжительность интервала Р—R зависит от величины круга ри-энтри, что в некоторой степени позволяет судить о локализации ДПП (Wellens, Durrer; Gallagher и др.; Chung и др.). Локализация окончательно уточняется при анализе данных распространения волны ретроградного возбуждения в предсердиях. Она носит эксцентрический характер, т.е. появляется вначале не в области пучка Гиса, в нижней части межпредсердной перегородки, а в одном из предсердий, чаще в левом. Важным признаком скрытых ДПП является также возможность вызвать деполяризацию предсердий при помощи импульса, приложенного к желудочкам во время тахикардии в тот момент, когда специализированная проводящая система находится еще в рефрактерном состоянии.
- Читать далее "Чреспищеводная электростимуляция при синдроме ВПУ (WPW). Пример синдрома Вольф-Паркинсона-Уайта (ВПУ)"
Оглавление темы "Хирургия ри-энтри аритмии":- Электрофизиологическое исследование при синдроме предвозбуждения. Синдром укороченного интервала P-R
- Классификация дополнительных проводящих путей. Выявление дополнительных проводящих путей (ДПП) сердца
- Чреспищеводная электростимуляция при синдроме ВПУ (WPW). Пример синдрома Вольф-Паркинсона-Уайта (ВПУ)
- Тахикардии при отсутствии дополнительных проводящих путей (ДПП). Условия возникновения ри-энтри
- Хирургическая изоляция зоны ри-энтри. Деструкция пучка Гиса и экспериментальная полная АВ блокада при ри-энтри
- Методы идентификации пучка Гиса во время операции. Анатомические ориентиры пучка Гиса
- Механический тест локализации пучка Гиса. Криопроба для выявления пучка Гиса
- Криогенная хирургия сердца. Разрушение клеток и тканей холодом
- Криохирургические инструменты. Техника криовоздействия
- Создание полной АВ-блокады. Техника операции атриовентрикулярной блокады сердца

