Цереброваскулярные осложнения АКШ. Факторы риска неврологических осложнений АКШ
С целью определения факторов риска развития тяжелых послеоперационных неврологических осложнений мы провели анализ результатов хирургического лечения 320 больных ИБС с системным атеросклерозом. 209 (65,3%) пациентов оперировали в условиях ИК, 111 (34,7%) - на работающем сердце без ИК. У 23,8% больных во время операции применяли ультразвуковое эпиаортальное сканирование ВА.
Пациентов разделили на 2 группы: группа А (n = 22) - больные, перенесшие цереброваскулярпые осложнения после АКШ, и группа Б (контрольная), которая состояла из пациентов (n = 298) без неврологических осложнений.
Всех больных с неврологическим дефицитом после операции осматривал ангионевролог. Диагноз инсульта устанавливали при определении очагового неврологического дефицита, который продолжался более 24 часов и был очевиден сразу после выхода из общей анестезии (интраоперационный инсульт) или появлялся в послеоперационном периоде (при выходе из наркоза без неврологической симптоматики - послеоперационный инсульт). Диагноз инсульта, установленный на основании клинической картины, подтверждали данными компьютерной и магнитно-резонансной томографии. При обнаружении неврологического дефицита после операции всем пациентам выполняли допплеровское ультразвуковое исследование СА.
Среди предполагаемых причин развития инсульта выделяли: атероэмболию из ВА; поражение БЦА; гемодинамические нарушения. К последним относили инсульты кардиалыюго происхождения, эпизоды выраженной гипотензии, нестабильной гемодинамики и нарушения ритма во время и после хирургического вмешательства. Вероятные этиологические механизмы развития инсульта представлены на диаграмме Венна.
Интраоперационный инсульт вследствие атероэмболии из ВА диагностировали у 7 пациентов. Атероматоз ВА при этом выявили во время операции или на секционном материале. В двух наблюдениях был ипсилатеральный инсульт из-за значимого стеноза СА и в двух, кроме аортальной, причиной мог быть инсульт сердечного происхождения, причем у одного из пациентов имели место все три фактора развития глубокого неврологического дефицита.
Гемодинамические нарушения как возможную причину инсульта наблюдали у 4 больных. В одном из этих наблюдений инсульт развился после АКШ на фоне послеоперационной фибрилляции предсердий. Кроме того, у 3 больных по одному случаю были возможные комбинации этиологических факторов, причем из них двое пациентов перенесли одновременные операции на КА и клапанах сердца.
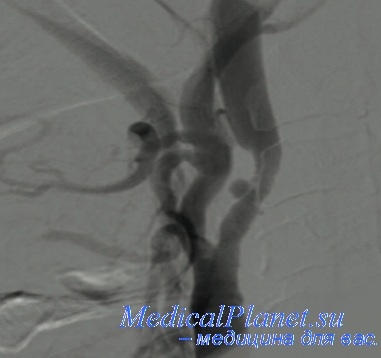
Поражение БЦА обнаружили у 7 пациентов группы А. Неврологический дефицит был ипсилатсрален (расположен на той же стороне) по отношению к исходному стенозу ВСА или стороне выполнения операции (КЭ) у 3 пациентов. Одномоментную операцию (АКШ и КЭ) в условиях ИК выполнили 4 пациентам. Компьютерная томография ГМ, проведенная после операции, показала обширные диффузные инфаркты, возможно, вследствие эмболии из ВА или гемодинамичсских нарушений. У 2 пациентов инсульт развился контрлатерально к стороне КЭ.
При одномерном анализе выяснилось присутствие значительно большего количества факторов риска развития тяжелых цереброваскулярных осложнений после АКШ. При анализе периоперационного периода оказалось, что пациенты с цереброваскулярными осложнениями были старше и имели более высокую распространенность сосудистой патологии, предшествующий инсульт или ТИЛ и постипфарктную стенокардию. Время экстракорпорального кровообращения у этих пациентов было больше (>120 мин), они чаще подвергались комбинированным операциям и были более склонны к существенным атеросклеротическим изменениям ВА.
Многие из них нуждались в послеоперационной инотропной поддержке, были склонны к послеоперационной фибрилляции предсердий и к смертельным исходам. Частота операций на работающем сердце в группе А была ниже, чем в контрольной (4,5 против 36,9% соответственно, р = 0,001). Как мы ожидали, периоиерационная летальность была значительно выше в группе с неврологическими осложнениями (45,5 против 3,0%).
С помощью логистического регрессионного анализа мы определили 10 предоперационных и 4 интраоперационных (хирургических) фактора риска цереброваскулярных осложнений. При одномерном анализе значимыми факторами риска развития инсульта после ЛКШ у больных с распространенным атеросклерозом оказались: потребность в ВАБК (ОШ 23,4, т.е. применение ВАБК во время операции увеличивает риск инсульта в 23,4 раза), применение ИК (ОШ 12,3), развитие синдрома малого сердечного выброса (ОШ 9,1), длительность операции >240 мин. (ОШ 6,7) и ФИ ЛЖ <40% (ОШ 5,0), развитие СМВ (ОШ 9,1) и потребность в ВАБК (ОШ 23,4).
Достоверно значимыми факторами риска во время АКШ при многомерном логистическом регрессионном анализе, которые позволяли прогнозировать инсульт, были: использование ИК во время операции (ОШ 8,2); развитие синдрома малого выброса (ОШ 5,9); ФИ ЛЖ < 40% (ОШ 3,6) и тяжелый атеросклероз ВА. Полученные данные дали возможность рассчитать инцидентность послеоперационных тяжелых неврологических осложнений.
Присутствие одного фактора риска не является большой проблемой, представляет опасность их комбинация у конкретного пациента. Мы осознаем тот факт, что в клинических условиях данные факторы риска присутствуют у большинства оперируемых пациентов, но их сочетание не просто суммирует, а многократно увеличивает шанс возникновения таких осложнений, как инсульт при АКШ (от 11 до 100%).
Таким образом, развитие периоперациоиного инсульта связано как с исходными показателями состояния пациента, так и с хирургическими факторами. Многомерный логистический регрессионный анализ хирургических факторов, таких как выбор методики операции (на работающем сердце или в условиях ИК), время ИК и развитие синдрома малого сердечного выброса во время операции, тяжелый атеросклероз ВА, а также исходно сниженная ФИ ЛЖ (<40%), показал, что они независимо влияют на частоту цереброваскулярных осложнений после АКШ. Следовательно, при определении показаний к операции и при планировании ее тактического плана необходимо максимально исключить их комплексное воздействие на результат хирургического вмешательства.
- Читать далее "Осложнения АКШ без искусственного кровообращения. Риски реваскуляризации миокарда на работающем сердце"
Оглавление темы "Осложнения аорто-коронарного шунтирования (АКШ)":- АКШ на работающем сердце. Осложнения пережатия аорты при АКШ
- Результаты АКШ при атеросклерозе восходящей аорты. Осложнения АКШ при атеросклерозе аорты
- Влияние техники АКШ на осложнения. Снижение риска инсульта после АКШ
- Атеросклероз артерий нижних конечностей при ИБС. Осложнения АКШ при атеросклерозе артерий ног
- Частота ИБС с ишемией нижних конечностей. Эпидемиология ХАН сочетанной с ИБС
- Хирургическая тактика при сочетании ХАН и ИБС. Ближайшие результаты АКШ при атеросклерозе сосудов ног
- Отдаленные результаты АКШ при ишемии ног. Осложнения АКШ при атеросклерозе сосудов нижних конечностей
- Влияние атеросклероза сосудов ног на результаты АКШ. Неврологические осложнения АКШ
- Цереброваскулярные осложнения АКШ. Факторы риска неврологических осложнений АКШ
- Осложнения АКШ без искусственного кровообращения. Риски реваскуляризации миокарда на работающем сердце

