Меры профилактики образования тромбов (венозной тромбоэмболии)
Венозная тромбоэмболия (ВТЭ) является наиболее распространенным осложнением при проведении операций на нижних конечностях. Она включает три взаимосвязанных расстройства: тромбоз глубоких вен (ТГВ), легочную эмболию (ЛЭ) и позднее осложнение — хроническую венозную недостаточность. Примерно в одном из 30-40 случаев оперативного лечения переломов бедра (либо протезирования коленного или тазобедренного суставов) развиваются симптомы тромбоэмболии, несмотря на профилактику во время нахождения в стационаре. Наиболее важными факторами риска являются пожилой возраст, ожирение и тромбозы в анамнезе.
а) Причины и механизмы развития венозной тромбоэмболии (ВТЭ). Согласно Вирхову, тромбоз является результатом взаимодействия поврежденной сосудистой стенки, изменений компонентов крови и венозного застоя. Все это имеет место при проведении больших ортопедических операций. Операции создают высокий риск образования тромбов. Экспозиция мягких тканей в открытой ране, резекция и обработка кости индуцируют системную гиперкоагуляцию и ингибирование фибринолиза.
Кровоток в бедренных венах перекрывается при деформации кручения в процессе обработки вертлужной впадины и бедренного канала во время эндопротезирования тазобедренного сустава. Это повреждает эндотелий как в проксимальном сегменте бедренных вен (при кручении), так и в дистальном (при растяжении). Кроме того, обструкция вен ведет к концентрации факторов свертывания крови. При протезировании коленного сустава факторами повреждения эндотелия могут явиться вывихивание кпереди большеберцовой кости и вибрации от пилы. Кроме того, относительная неподвижность нижних конечностей при проведении операций в некоторой степени вызывает венозный застой.
Тромбоз глубоких вен (ТГВ) наиболее часто наблюдается в голени, реже в проксимальном отделе бедра и венах таза. Именно из больших, проксимально расположенных вен, тромбы могут мигрировать в легкие, что вызывает симптоматическую тромбоэмболию легочной артерии и в малом проценте случаев фатальную тромбоэмболию легких.
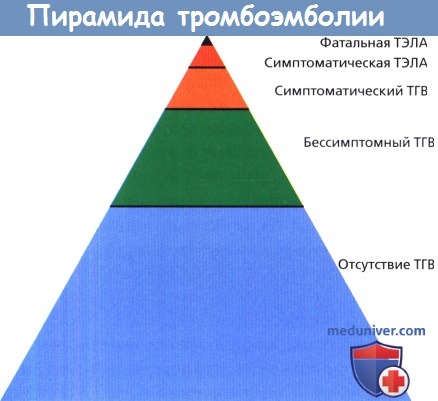
б) Клиника и диагностика венозной тромбоэмболии (ВТЭ). Тромбоэмболию можно представить в виде пирамиды, где большинство случаев протекают бессимптомно, и лишь часть проявляется клинически. Поэтому тромбоз глубоких вен (ТГВ) по большому счету до сих пор является не полностью изученным заболеванием, встречающимся гораздо чаще, чем предполагается по клиническим признакам.
Тромбоз глубоких вен. ТГВ обычно проходит бессимптомно, однако в ряде случаев пациенты жалуются на боли в голени или бедре. Может появляться внезапное повышение температуры и учащение пульса. Обычно нет проявлений, но возможно появление отека и болезненности. Симптом Гоманса (болезненность икроножных мышц при пальпации и при максимальном тыльном сгибании стоп), несмотря на частое применение, в настоящее время считается ненадежным.
Тромбоэмболия легочной артерии. У пациентов могут развиться плевральные боли и затруднение дыхания, но нужно помнить, что инфаркт миокарда и молниеносную пневмонию можно ошибочно принять за тромбоэмболию легочной артерии (ТЭЛА). В большинстве случаев ТЭЛА протекает бессимптомно, и смертельный исход случается без предварительных клинических проявлений; в таких случаях диагноз устанавливается, как правило, посмертно.
Визуализация с большой вероятностью поможет подтвердить диагноз при умеренном или значительном клиническом состоянии. УЗИ или венография являются важными методами, выявляющими тромбоз глубоких вен, кроме того, целесообразно проведение КТ-ангиографии или вентиляционно-перфузионной сцинтиграфии.
Посттромбофлебитический синдром. Посттромбофлебитический синдром (ПТС) проявляется в виде дискомфорта, отеков, изменений кожных покровов и даже язв. Данные симптомы изнуряют пациента и напрямую снижают качество жизни (Kahn et al.). Примерно у трети пациентов с симптомами тромбоза глубоких вен (ТГВ) в течение двух лет развивается ПТС, однако не доказано, что наличие бессимптомного ТГВ является предрасполагающим фактором развития ПТС в позднем послеоперационном периоде (Pesavento et al.).
Хроническая легочная гипертензия. Данное заболевание является потенциальным следствием ТЭЛА у выживших больных, однако данные о частоте отсутствуют.

(а) Венозный тромбоз—эмбол из глубоких вен голени, удаленный из легкого посмертно.
(б) Смертельная легочная тромбоэмболия, посмертно.
(в)Хроническая венозная недостаточность. (г) острый тромбофлебит.
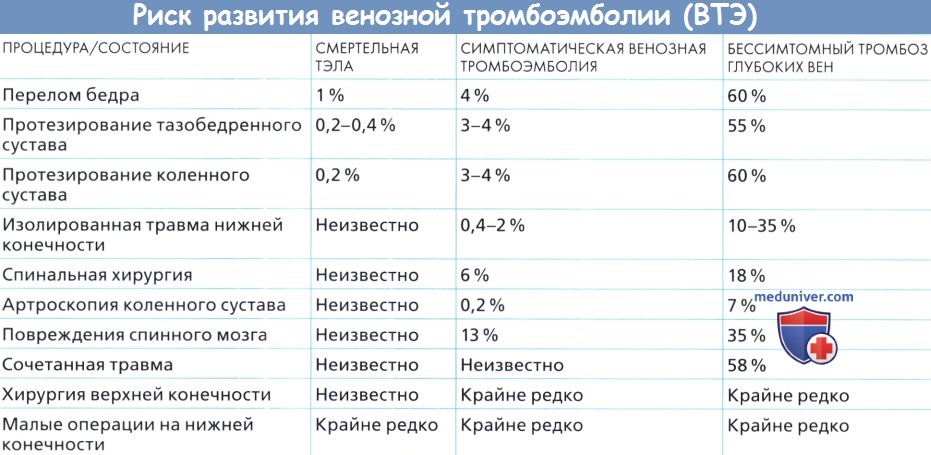
в) Частота развития тромбоэмболии. В настоящее время принято считать, что риск развития симптоматической тромбоэмболии и смертельной ТЭЛА меньше, чем это было 20 или 30 лет назад, в связи с усовершенствованием хирургической техники и анестезиологического пособия, ранней мобилизацией и широким применением профилактических мер.
Большинство данных, используемых для расчета снижения риска при профилактике тромбоэмболических осложнений, получают в исследованиях, в которых применяются альтернативные венографии методы. Венография чувствительна и специфична для каждого венозного тромба, однако взаимосвязь между венографически установленным ТГВ и симптоматическим тромбозом до сих пор не изучена. Многие бессимптомные тромбы, выявленные при венографии, рассасываются без клинических проявлений.
Тем не менее, имеется достаточно данных, доказывающих, что снижение частоты венографических ТГВ может вести к пропорциональному снижению симптоматических ТГВ и фатальных ТЭЛА.
г) Профилактика венозной тромбоэмболии. Общий риск развития ТГВ и ТЭЛА может быть снижен профилактическими мерами. У пациентов, поступающих в плановом порядке или по неотложным показаниям, должен оцениваться риск тромбоэмболических осложнений, что может быть упрощено путем включения оценки в перечень предоперационных мероприятий. Это обеспечивает безопасную эффективную профилактику, проводимую в соответствии с принятым протоколом (Tooher et al., Warwick et al.).
Общие мероприятия:
• Нейро-аксиальная анестезия. Спинальная или эпидуральная анестезия снижает смертность, улучшает периоперационную аналгезию и уменьшает риск развития тромбоэмболии на 50 % за счет усиления кровотока. Имеет смысл избегать нейро-аксиальной анестезии в комбинации с медикаментозной профилактикой для предотвращения спинальных гематом. В лечебных учреждениях должны соблюдаться местные протоколы профилактики ТГВ.
• Хирургическая техника. Грубая хирургическая техника способствует высвобождению тромбопластина. Длительное скручивание крупной вены при удерживании бедра в положении вывиха во время эндопротезирования тазобедренного сустава или тракция голени при эндопротезировании коленного сустава замедляют венозный возврат и повреждают эндотелий.
• Турникет (пневматический жгут). Турникет, вероятно, не влияет на риск; факторы свертывания, накапливающиеся при раздутом жгуте, вымываются возникающей при сдувании гиперемией.
• Ранняя мобилизация. Это простой физиологичный способ улучшить венозный кровоток.
Физические методы профилактики тромбозов:
• Компрессионный трикотаж снижает вероятность развития глубокого венозного тромбоза вдвое; есть предположение, что столь же эффективны при правильном подборе и корректном ношении и эластичные гольфы (Phillips et al.).
• Перемежающаяся компрессия подошвенных вен основана на том, что в нормальных условиях кровь выталкивается при ходьбе из-за меняющегося давления из стопы в венозное сплетение, сопровождающее латеральные подошвенные артерии. Это, в свою очередь, увеличивает венозный кровоток в нижней конечности. Механическая помпа для стоп воспроизводит описанный физиологический механизм у лежачих больных. Данная методика не должна применяться в комбинации с компрессионным трикотажем, так как последний ухудшает наполнение кровью венозного сплетения после сжатия стопы помпой.
Существует ряд доказательств эффективности данного метода, особенно в сочетании с медикаментозной профилактикой тромбоза при переломах тазобедренного сустава, артропластике тазобедренного и коленного суставов (Pellegrini et al.).
• Выяснилось, что перемежаюшаяся пневматическая компрессия нижних конечностей снижает риск «рентгенологического тромбоза глубоких вен» при протезировании тазобедренного сустава и травме. Однако данная методика неактуальна при проведении операций на уровне колена или дистальнее.
• Кава-фильтр, похожий на зонтик, проводится чрескожно через бедренную вену и устанавливается в нижней полой вене. Роль фильтра сводится к задержке тромбов с целью предотвращения эмболии легких. Они играют важную роль в определенных ситуациях при высоком риске тромбоэмболии с противопоказанием к использованию антикоагулянтов, например, пациенты с переломами таза, у которых уже развился тромбоз глубоких вен, но при этом необходима объемная реконструктивная операция. Частота осложнений, включая смерть от так называемой «проксимальной» тромбоэмболии, должна ограничивать показания для данной процедуры.
д) Медикаментозные методы. Данные методы обычно безопасны, эффективны, удобны в использовании (таблетки или инъекции) и могут применяться в течение длительного периода. По сравнению с общей стоимостью операции они достаточно недороги. Тем не менее, все медикаментозные методы несут риск кровотечения, который является проблемой как для хирурга, так и для анестезиолога. Методы включают:
• Аспирин. В то время, как в некоторых странах до сих пор рекомендуют применение аспирина, другие (NICE в Великобритании, Американская коллегия пульмонологов, The International Consensus Statement) отмечают опасность использования данного препарата ввиду повышения риска развития желудочно-кишечного кровотечении.
• Нефракционированный гепарин — несет в себе риск повышенной кровоточивости после операции и противопоказан пожилым людям. Низкомолекулярные гепарины (НМГ). Данный класс препаратов имеет гематологические и фармакокинетические преимущества по сравнению с нефракционным гепарином, включая высокую биодоступность и широкое «окно» безопасности; поэтому они не требуют контроля. Препараты безопасны при правильном использовании (необходим адекватный временной интервал между приемом препарата и операцией или регионарной анестезией, а также снижение доз у пациентов с нарушенной функцией почек).
Низкомолекулярные гепарины более эффективны, чем плацебо или нефракционированные гепарины и также эффективны, как варфарин, компрессионный трикотаж и помпы для стоп. Рандомизированные исследования показали эффективное снижение частоты развития венографического тромбоза глубоких вен при протезировании коленного и тазобедренного суставов. Эффект усиливается при дополнительном использовании физических методов.
• Пентасахарид. Этот синтетический инъекционный антитромботический препарат (фондапаринукс) ингибирует активированный фактор X. Он, по меньшей мере, столь же эффективен, как и низкомолекулярные гепарины, однако не должен вводиться непосредственно перед операцией (оптимально через 6-8 часов после операции). Препарат в основном выводится почками, в меньшей степени метаболизируется печенью, так что его необходимо назначать с осторожностью пациентам с почечной недостаточностью.
• Прямые ингибиторы активного фактора X и прямые ингибиторы тромбина. Применяются перорально, имеют широкий терапевтический эффект и окно безопасности (не требуют мониторинга). Данные препараты назначают после проведения хирургического вмешательства, и прием необходим до тех пор, пока больной находится в группе риска ТЭЛА. Есть хорошие доказательства эквивалентной эффективности данных препаратов в сравнении с низкомолекулярными гепаринами при проведении операций эндопротезирования коленного и тазобедренного суставов.
Это практичный метод профилактики тромбоза после стационара без инъекций или комплексного мониторинга. Активность препарата сложно изменить. В настоящее время есть два препарата: прямой ингибитор (дабигатран) и ингибитор анти-Ха (ривароксабан).
• Варфарин широко применяется, в частности, в Северной Америке. Препарат снижает распространенность глубокого венозного тромбоза после эндопротезирования тазобедренного и коленного суставов и сводит к минимуму риск развития ТЭЛА с летальным исходом. К недостаткам относится сложность подбора дозы препарата и необходимость постоянного мониторинга. При использовании препарата значение МНО должно быть в пределах 2-3 единиц.
е) Сроки и продолжительность профилактики. Факторы риска развития тромбоэмболии наиболее выражены во время операции, но у ряда пациентов (в особенности при переломах бедра или длинных трубчатых костей нижней конечности) вследствие неподвижности и гиперкоагуляции они могут наблюдаться и до проведения оперативного лечения.
В принципе в данной группе больных профилактика начинается при поступлении в клинику, особенно при задержке операции более чем на 24 часа. Медикаметозная профилактика не должна проводиться непосредственно перед операцией, в противном случае высок риск кровотечения. Если тромбопрофилактика перед операцией проводилась в течение длительного времени, метаболизм или экскреция могут снизить эффективность препарата; при чрезмерно долгой профилактике параметры гемостаза восстанавливаются и вместо профилактического эффекта препараты приобретают терапевтическое действие.
Идеальная продолжительность тромбопрофилактики неизвестна (Warwick et al.). Традиционная рекомендация продолжать тромбопрофилактику до полного восстановления активности была заменена на месяц для пациентов после протезирования коленного и три месяца после протезирования тазобедренного суставов, что соответствует кумулятивному риску ВТЭ (Bjornara et al.). Половина венозных тромбозов после протезирования коленного и две трети тромбозов после протезирования тазобедренного суставов случаются после выписки пациентов из клиники. Период продолжительности возможного риска после других ортопедических операций неизвестен.
Таким образом, тромбопрофилактика должна продолжаться после выписки пациента в течение некоторого времени. Рандомизированные клинические исследования показали, что риск симптоматического тромбоза глубоких вен после выписки из стационара может быть снижен на две трети пролонгированием тромбопрофилактики. Точный период зависит от многих факторов, включая индивидуальные особенности пациента, которые трудно оценить количественно, но имеющиеся данные указывают на сроки в 14 дней после протезирования коленного, 4-5 недель после протезирования тазобедренного сустава и переломов проксимального отдела бедра.
Несмотря на множество адекватных медикаментозных вариантов, пероральные препараты, не требующие мониторинга (анти-Ха и ингибиторы антитромбина), действуют эффективно и могут применяться при продолжительной тромбопрофилактике (NICE).
ж) Мультимодальная профилактика. Оценка риска у пациентов может определять необходимость комбинации физических и медикаментозных способов профилактики. Такая форма мультимодальной профилактики приобретает популярность и в некоторых исследованиях показывает повышенную эффективность. Для пациентов с максимальным риском кровотечений механические методы должны применяться до тех пор, пока данный риск не будет устранен. Затем механический метод заменяется медикаментозной тромбопрофилактикой, которая продолжается пока существует риск тромбоза.
У пациентов с максимально высоким риском развития тромбозов механическую профилактику начинают сразу же после операции и продолжают до тех пор, пока она эффективна; медикаментозные методы начинают применять в максимально безопасные сроки (например, через шесть часов после операции) и продолжают, пока существует риск тромбоза.
- Читать далее "Советы по остеотомии и его правила"
Оглавление темы "Операции на костях и суставах":
