Пример лечения гнойных осложнений остеосинтеза переломов костей
Ранние нагноения могут протекать в большей или меньшей степени остро. В острых случаях диагностика нагноения не представляет особых трудностей. Оно проявляется как общими, так и местными признаками, хотя нередко оперировавший больного врач не хочет допускать даже мысли о развивающемся тяжелом осложнении, объясняя лихорадку и другие общие проявления инфекции привходящими заболеваниями. Особенно демобилизует врача заживление кожной раны первичным натяжением.
Больной Ш., 18 лет, оперирован по поводу закрытого поперечного перелома средней трети правого бедра — произведен открытый интрамедуллярный остеосинтез массивным четырехгранным штифтом ЦИТО. При попытке пробить штифт через костномозговой канал проксимального отломка последний раскололся по всей длине. Штифт был, однако, проведен как через проксимальный, так и через дистальный фрагменты, и интрамедуллярный остеосинтез был дополнен тремя серкляжными швами.
Больному вводили антибиотики, и первые 2 нед послеоперационный период протекал спокойно. Отмечались только субфебрильные подъемы температуры. Через 14 дней были сняты швы, рана зажила первичным натяжением. Через сутки после снятия швов у больного поднялась температура до 39°С и в последующие 15 дней сохранялась высокая лихорадка, что вначале трактовалось как грипп (совпадало с эпидемией гриппа в Москве). Через 2 нед после появления высокой температуры и через месяц после операции общее состояние больного тяжелое. Пульс 108 в минуту. В легких патологических изменений не выявляется. Оперированное бедро несколько утолщено, по наружной его поверхности имеется формирующийся послеоперационный рубец.
Местные признаки развивающегося воспалительного процесса выражены очень слабо: только небольшое местное повышение температуры, при тщательной пальпации выявляется глубокая флюктуация. Диагностирован глубокий воспалительный гнойный процесс; для дальнейшего лечения больной переведен в отделение раневой инфекции ЦИТО (о лечении этого тяжелого больного будет сказано ниже).
Диагноз глубокого нагноения был поставлен значительно раньше, если бы была произведена технически простая и в диагностическом отношении весьма эффективная манипуляция — диагностическая пункция. Такая пункция была сделана в отделении раневой инфекции. Получено значительное количество сероватого гноя; в посеве наблюдался рост гемолитического золотистого стафилококка.
В порядке детализации диагноза в этом наблюдении следует, подчеркнуть, что у больного тяжелый нагноительный процесс в мягких тканях области перелома был ясен. Вовлечена ли уже в процесс кость и в какой степени, установить было трудно. В настоящее время нет достоверных методик исследования, которые могли бы выявить или отвергнуть вовлеченность кости в гнойный раневой процесс. При хронических или даже подострых процессах значительной давности существенную помощь оказывают рентгенологическое и радиоизотопное обследования больного, однако в острых ситуациях они дают мало необходимой информации. Периостальная реакция, изменение структуры кости появляются позднее.
Более того, даже обследование раны по ходу операции не позволяет в полной мере оценить степень вовлечения кости в процесс. Во всяком случае обнажение кости от надкостницы, как это будет видно из дальнейшего описания нашего наблюдения, не является абсолютным доказательством развившегося остеомиелита. При начальных формах интенсивная терапия может привести к его купированию и регрессу.
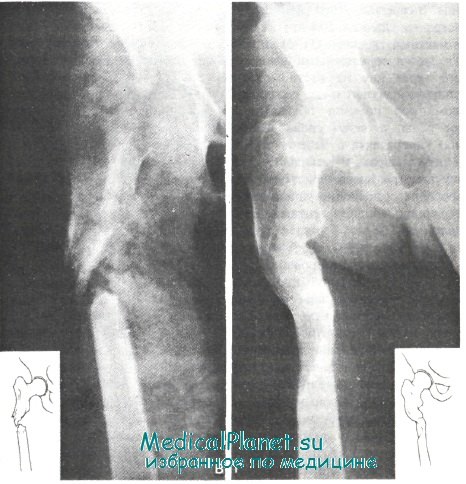
В блоке раневой инфекции было признано необходимым неотложное оперативное вмешательство. Операцию, однако, произвели только на 2-е сутки после поступления больного (мать его — врач — и больной не сразу согласились на предлагавшуюся операцию). Начали ее с открытой катетеризации бедренной артерии. Из небольшого разреза непосредственно над пупартовой (паховой) связкой обнажили бедренную артерию и ввели в нее катетер диаметром 1 мм кверху (в наружную подвздошную артерию) с тем, чтобы вводимые антибиотики и антисептики попадали также в сосуды, снабжающие кровью область тазобедренного сустава и проксимальный отдел бедра. Иссекли послеоперационный рубец по наружной поверхности бедра. Из глубоких отделов раны выделилось около 500 мл жидкого гноя без запаха.
Гной и патологические грануляции непосредственно окружали предлежащие отделы кости — их тщательно удалили. Нежизнеспособные по виду части мышц, фасциальные листки и часть широкой фасции бедра иссекли. На протяжении 6—7 см бедренная кость (белого цвета) была лишена надкостницы. В середине этого участка кости находился один серкляжный проволочный шов; этот серкляж удалили. Два других серкляжных шва (выше и ниже удаленного) были прикрыты мягкими тканями. Отломки кости хорошо фиксированы интрамедуллярным штифтом и двумя серкляжными швами.
Щели между отломками были небольшие, отделяемого через них из костномозгового канала не было. Решили не удалять интрамедуллярный штифт и два серкляжных шва. Рану промыли перекисью водорода, фурацилином, при помощи обычного операционного отсоса тщательно удалили содержимое раны, а затем снова заполнили ее раствором КФ, который подверги воздействию ультразвука в течение 5 мин. Затем рану вновь осушили при помощи отсасывающего аппарата и засыпали в нее 10 г препарата КФ. Из отдельных проколов ввели в рану две пары дренажей, чтобы обеспечить ее полноценное приточно-отсасывающее дренирование, и послойно ушили наглухо.
В послеоперационном периоде больному внутриартериально вводили гентамицин по 80 мг 2 раза в сутки в течение 7 дней, карбенициллин по 500 мг 3 раза в сутки — 10 дней и капельно вливали 1% раствор диоксидина по 30 мл в 500 мл 0,5% раствора глюкозы, всего 6 вливаний. Осуществляли приточно-отсасывающее дренирование.
Первые 3—5 сут больной продолжал лихорадить, но постепенно температура нормализовалась. Частично швы были сняты через 14—17 дней после операции. Рана зажила первичным натяжением. Внутриартериальную химиотерапию продолжали в течение 3 нед. Через 21 день после катетеризации бедренной артерии катетер из нее удалили, но больной продолжал принимать линкомицин per os no 2 капсулы 3 раза в день в течение 3 мес. Проводили повторные трансфузии свежецитратной крови и переливание других растворов, в том числе низкомолекулярных декстранов, дважды внутривенно по 100 мл переливали гипериммунную антистафилококковую плазму и вводили антистафилококковый у-глобулин (внутримышечно по 2 мл через день, всего 5 введений).
Через месяц больному разрешили ходить при помощи двух костылей, а затем костыля и палки; спустя 2 мес после операции начата лечебная гимнастика для коленного сустава, и больной был выписан домой. Ходит, умеренно хромая, болей нет. Нога полностью опороспособна. В течение последующих 3 мес постепенно восстановились движения в коленном суставе, амплитуда их увеличилась с 20 до 90 градусов.
На контрольной рентгенограмме, произведенной через 8 мес после операции, определялось формирование костной мозоли.
Через год после операции клинически и рентгенологически диагностировали консолидацию перелома. Объем движений в коленном суставе почти нормализовался.
Вынужденное удаление металлического фиксатора в связи с развившимся гнойным процессом предполагает переход на другой метод фиксации отломков. Предпочтительным считается наложение компрессионно-дистракционного аппарата. Метод внеочагового чрескостного остеосинтеза с использованием компрессионно-дистракционных аппаратов благодаря работам Илизарова Г. А., Гудушаури О. Н., Волкова М. В., Оганесяна О. В., Ткаченко С. С, Калнберза В. К. и др. хорошо разработан и широко внедрен в практику травматолого-ортопедических учреждений нашей страны. Достоинства и возможности метода нашли всестороннее отражение в современной литературе.
В значительно меньшей степени в диссертационных работах, руководствах и журнальных статьях публикуются данные о противопоказаниях к использованию этого метода, встречающихся ошибках и осложнениях, связанных с ним.
- Читать далее "Тактика лечения остеомиелита после остеосинтеза"
Оглавление темы "Гнойные осложнения в травматологии":- Течение и лечение гнойного раневого процесса при травме
- Пример лечения гнойных осложнений ран в травматологии
- Лечение ранений с обнаженной костью - принципы
- Отсроченная и вторичная хирургическая обработка костной раны - принципы
- Лечение ранений при внутрисуставных и метаэпифизарных переломах
- Течение и лечение гнойных осложнений остеосинтеза переломов костей
- Пример лечения гнойных осложнений остеосинтеза переломов костей
- Тактика лечения остеомиелита после остеосинтеза
- Тактика лечения свища после остеосинтеза перелома
- Лечение гнойных осложнений в области спиц компрессионно-дистракционных аппаратов Илизарова

