Причины и механизмы развития артроза сустава
Остеоартроз (ОА) является хроническим заболеванием суставов с прогрессирующим размягчением и разрушением суставного хряща, сопровождающимся ростом нового хряща и кости у суставных краев (остеофиты), формированием кист и участков склероза в субхондральной кости, умеренным синовитом и фиброзом капсулы сустава.
Остеоартроз (ОА) отличается от простого износа и разрыва хряща тем, что распределяется асимметрично, чаще всего локализуется только в одной части сустава и чаще вызван аномальной нагрузкой, а не износом от трения.
Наиболее распространенная форма остеоартроза (ОА) не сопровождается каким-либо системным нарушением, и, хотя иногда имеются местные признаки воспаления, исходно это заболевание не воспалительное.
Остеоартроз также не является чисто дегенеративным расстройством, и использование термина «дегенеративный артрит в качестве синонима ОА является ошибкой. Остеоартроз представляет собой динамический процесс с явлениями как разрушения, так и восстановления. Размягчение хряща и дезинтеграция с самого начала сопровождаются гиперактивным образованием новой кости, остеофитов и ремоделирования.
Окончательная картина определяется соотношением сил этих противоположных процессов. К тому же существуют различные второстепенные факторы, влияющие на течение заболевания. К ним относятся выпадение кристаллов кальция в полость сустава, ишемические изменения (особенно у пожилых людей), приводящие к остеонекрозу в области субхондральной кости, развитию нестабильности сустава, а также к последствиям, связанным с длительным приемом противовоспалительных препаратов.
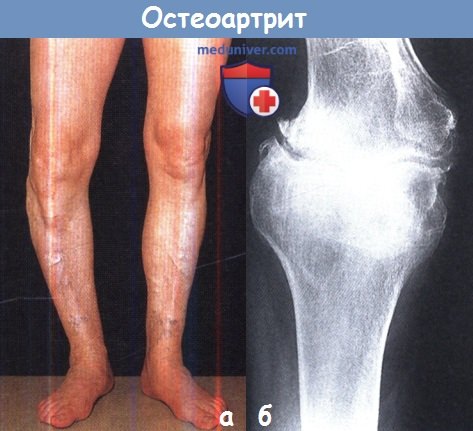
(а) Варусная деформация правого коленного сустава, вызванная остеоартритом.
(б) Рентгенограмма с классическими проявлениями: исчезновением «суставной щели»,
субартикулярным склерозом и формированием остеофитов по краям сустава.
а) Причины остеоартроза. Количество пациентов с остеоратрозом увеличивается с возрастом. Это не означает, что ОА — лишь признак старения. С годами хрящ меняется, происходит уменьшение количества клеток, снижение концентрации протеогликанов, потеря упругости и снижение прочности на разрыв. Эти факторы могут также предрасполагать к развитию ОА, однако прогрессирующие изменения с ухудшением клинических и рентгенологических данных происходят только в определенных суставах, в то время как суставы других локализаций с возрастом имеют минимум изменений или не имеют их вообще (Byers et al.).
Первичные изменения в хрящевом матриксе могут (теоретически) ослабить его структуру и, следовательно, возникает предрасположенность к разрушению хряща; к типичным примерам таких изменений матрикса относятся отложение кристаллов и охроноз.
В течение многих лет считалось что наследственность играет важную роль в развитии ОА. Ряд исследований показал значительное увеличение распространенности генерализованного ОА у родственников первой степени пациентов с ОА по сравнению с контрольной группой (Kellgren), другие авторы опубликовали аналогичные наблюдения при ОА тазобедренного сустава (Lanyon et al.).
Однако следует иметь в виду, что остеоартроз (ОА) крупных суставов часто связан с анатомическими изменениями, например, дисплазией вертлужной впадины и другими формами эпифизарной дисплазии, и наследуются именно эти факторы, а не тенденция к развитию ОА в качестве ведущих патологических изменений. В отдельных случаях генетические дефекты коллагена типа II были продемонстрированы на молекулярном уровне (Palotie et al., Knowlton et al.), но маловероятно, что это может являться основным этиологическим фактором у большинства пациентов.
Суставной хрящ может быть поврежден в результате травмы или предыдущего воспалительного заболевания. Высвобождение ферментов синовиальными клетками и лейкоцитами может привести к вымыванию протеогликанов из матрицы, а интерлейкин-1 (ИЛ-1), продуцируемый синовиальной оболочкой, может подавлять синтез протеогликанов. Это могло бы объяснить появление вторичного ОА у пациентов с ревматоидным полиартритом; однако пока неизвестно, протекают ли аналогичные процессы при первичном (идиопатическом) ОА.
В большинстве случаев причиной остеоартроза (ОА) является усиление механического давления на определенный участок суставной поверхности. Это может быть связано с повышенной нагрузкой (например, при деформациях, которые нарушают баланс сил, действующих на сустав) или с уменьшением площади контакта суставных поверхностей (например, при дисконгруэнтности или нестабильности). Оба этих фактора действуют при варусной деформации коленного сустава и дисплазии вертлужной впадины и являются основными предшественниками ОА.
Изменения в субхондральной кости также могут увеличивать концентрацию напряжения в вышележащей хрящевой ткани, как путем изменения формы суставной поверхности, так и за счет увеличения плотности костной ткани (например, после заживления переломов), которая снижает амортизирующий эффект подлежащей губчатой кости.
Из описанного выше должно быть понятно, что разделение остеоартрита на «первичный» (когда нет очевидных факторов, предшествующих его развитию) и «вторичный» (при явных патологических изменениях) достаточно искусственное. Это подтверждается в клинической практике; у пациентов со «вторичным» ОА коленного сустава после менискэктомии чаще обычного выявляется также и «первичный» ОА других суставов (Doherty et al.).
Возможно, основные общие факторы (генетические, метаболические и эндокринные) влияют на физические свойства хрящевой ткани и тем самым определяют подверженность ОА, а второстепенные факторы, т.е. анатомические отклонения или травмы — место и время развития. В конечном счете, ОА представляет собой не сколько заболевание, сколько процесс, возникающий при любом состоянии с нарушением способности хряща противостоять механической нагрузке.
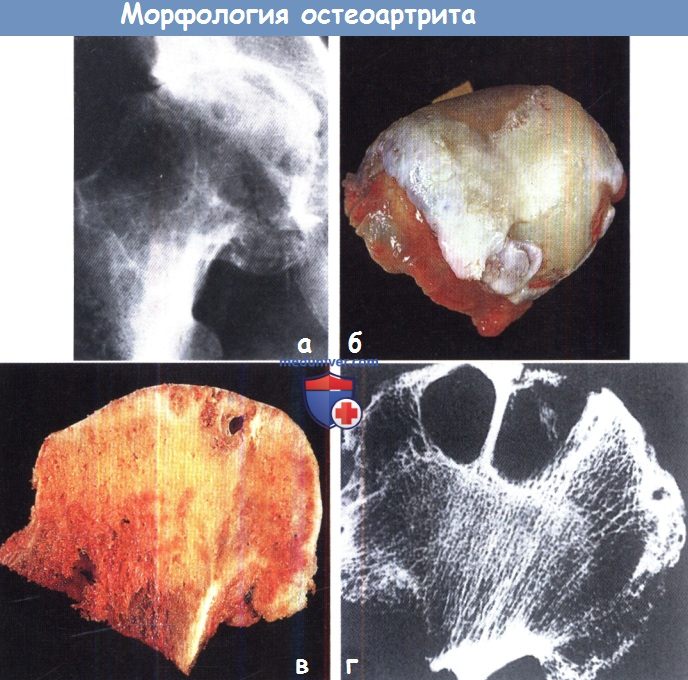
(а) Рентгенограмма показывает отсутствие суставного хряща на верхнем полюсе и кисты в расположенной ниже кости;
на образце (б) видно, что верхушка головки бедра абсолютно лишена хряща, по периферии имеются крупные остеофиты.
На коронарном срезе (в) отчетливо видны субартикулярные кисты.
(г) Прицельный снимок показывает протяженность разрушения субартикулярной кости.
б) Причины и механизмы развития остеоартроза. Начальные стадии ОА изучались на моделях животных, в которых имитировалась нестабильность в суставе, но они к сожалению не могут отражать изменений при всех типах ОА.
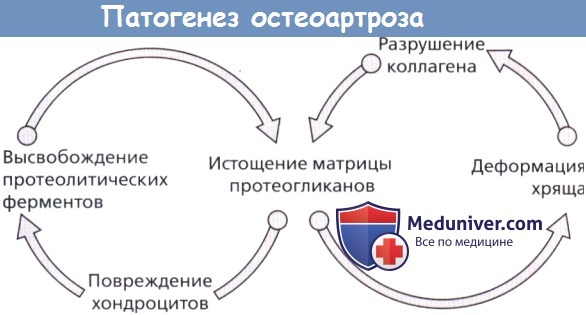
Самые ранние изменения, когда хрящ морфологически еще сохранен, характеризуются увеличением содержания воды в хряще и более легкой, чем обычно, вымываемостью протеогликанов матрицы; подобные явления в человеческом хряще говорят о выходе из строя внутренней сети коллагена, которая в норме сдерживает гель матрицы. На несколько более позднем этапе происходит потеря протеогликанов с появлением дефекта в хряще. Поскольку хрящ становится менее жестким, следующее за этим повреждение хондроцитов может привести к освобождению клеточных ферментов и дальнейшему разрушению матрицы.
Деформация хряща также усиливает нагрузку на коллагеновую сеть с циклическим расширением изменений, что приводит к разрушению ткани.
Суставной хрящ играет важную роль в распределении сил, связанных с нагрузкой. Когда он теряет свою целостность, эти силы все больше концентрируются на субхондральной кости. В результате происходит локальная дегенерация губчатой кости и кистозные изменения, а также усиление кровоснабжения и реактивного склероза в зоне максимальной нагрузки.
Хрящ по-прежнему остается способным к регенерации, восстановлению и ремоделированию. В связи с растущим нарушением целостности хряща, по краям отмечается рост молодых клеток и эндохондральное окостенение, что приводит к формированию костных выростов, или остеофитов, что легко позволяет отличить остеоартрит (когда-то именовавшийся «гипертрофическим артритом») от «атрофических» изменений, таких как ревматоидный артрит.
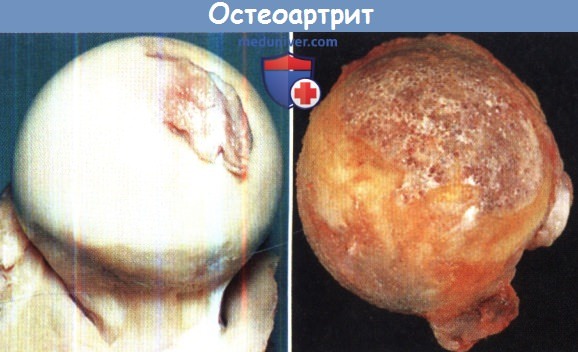
(а) Непрогрессирующий тип. Остеоартритные изменения типичны в пожилом возрасте;
в данном случае они проходят вдоль нижнесреднего края головки бедра, а на оставшейся части головки суставной хрящ сохранен.
(б) Прогрессирующие остеоартритные изменения характерны для максимально нагруженных поверхностей, для бедра это верхняя часть сустава.
Суставной хрящ разрушился, оставив «лысину» на вершине головки бедра.
в) Патология. Характерными особенностями являются: (1) прогрессирующее разрушение хряща (2) субхондральное формирование кист со склерозом окружающей кости (3); (4) формирование остеофитов и (5) фиброз капсулы сустава.
Первоначально хрящевые и костные изменения возникают в одной, наиболее нагруженной части сустава. Происходит размягчение, разволокнение обычно гладкого и блестящего хряща. Для этой стадии заболевания наиболее подходит термин «хондромаляция» (размягчение хряща —греч.), но используется он только по отношению к надколеннику, где является одной из причин болей в передней части колена у молодых людей.
При прогрессирующем распаде хряща кость обнажается, и некоторые ее участки так отполировываются, что становятся похожими на слоновую кость. Этот феномен носит название эбурнеация. Иногда можно увидеть небольшие пучки волокнистого хряща, растущие на костной поверхности. На расстоянии от поврежденного участка суставной хрящ выглядит относительно нормальным, но по краям сустава идет процесс ремоделирования и роста остеофитов покрытых тонким голубоватым хрящом.
Под поврежденным хрящом кость плотная и скле-розированная. Часто в области субхондрального склероза и непосредственно под ней располагается одна или несколько кист, содержащих густую, желатиновую субстанцию.
Суставная капсула обычно фиброзно изменена и утолщена, иногда значительно. Синовиальная оболочка, как правило, выглядит лишь умеренно воспаленной, но иногда она толстая, красная и покрыта ворсинками.
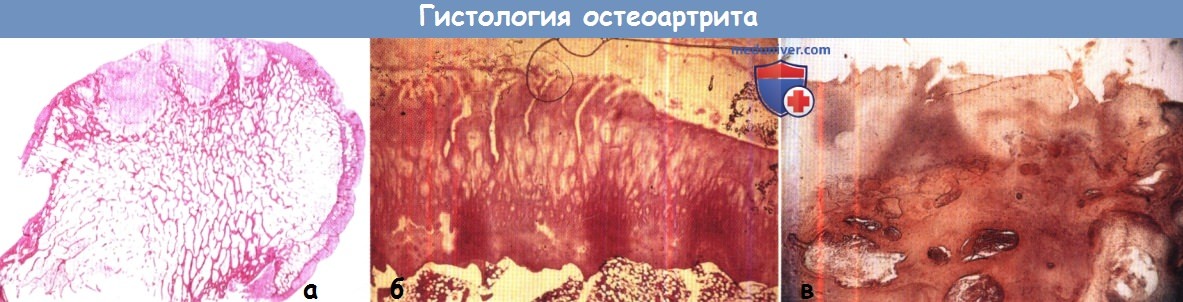
(а) Деструктивные изменения (утрата суставного хряща и формирование кист) особенно выражены в местах наибольшей нагрузки;
восстановительные изменения представлены склерозом вокруг кист и формированием новой кости (остеофиты) в менее нагруженных областях.
(б) При сильно увеличенной проекции на суставном хряще видна утрата метахромазии и глубокие трещины поверхности.
Попытки восстановления выразились в (в) субартикулярном склерозе и разрастаниях по типу грибницы в местах разрушения суставной поверхности.
Гистологические изменения могут быть различными в зависимости от степени деструкции. На ранних стадиях повреждения хряща, возникают небольшие неровности или трещины на поверхности, в то время как в глубоких слоях имеются пятнистые метахромазии (что соответствует истощению матрицы протеогликанов). Самым поразительным, однако, является увеличение количества клеток и появление кластеров, или клонов, хондроцитов в группах по 20 клеток или более. На более поздних стадиях трещины становятся более обширными и в некоторых областях хряща полностью обнажают кость. Биохимические отклонения, соответствующие этим изменениям, были описаны Mankin et al..
В субхондральной кости отмечается активность остеобластов, особенно в глубоких слоях любой кисты. Сама киста содержит аморфный материал, происхождение которого загадочно — вероятно, он возникает в результате стрессового распада малых трабекул в зонах остеонекроза или в результате протекания синовиальной жидкости через трещины в пластинке субхондральной кости. Как и при всех типах артрита, небольшие участки остеонекроза являются довольно распространенным явлением. Появление остеофитлв, по всей видимости, связано с гиперплазией хрящей и их окостенением по краям суставной поверхности.
Капсула и синовиальная оболочка часто утолщены, при этом клеточная активность незначительна, однако иногда отмечается воспаление или фиброз тканей капсулы.
Особенностью остеоартроза (ОА), которое трудно понять с патоморфологической точки зрения, является усиление кровоснабжения и венозный застой в субхондральной кости. Это можно продемонстрировать при ангиографическом исследовании и измерении повышенного внутрикостного давления. Другим методом, регистрирующим повышенную сосудистую активность вокруг остеоартритных суставов, является радиоизотопное сканирование.
г) Распространенность артроза. Артроз является самым распространенным из всех заболеваний суставов. Это действительно универсальное расстройство, затрагивающие оба пола и все расы; все кто живет достаточно долго, будут болеть им в той или иной степени. Тем не менее, существуют значительные различия интенсивности в разных этнических группах, у мужчин и женщин и в различных суставах.
Сообщения о распространенности различаются в зависимости от метода оценки. Патологоанатомические исследования во всех случаях выявляют связанные с ОА изменения в возрасте старше 65 пет. Рентгенологические исследования показывают, что распространенность увеличивается от 1 % в возрасте до 30 лет до более чем 50% после 60 лет. Артроз суставов пальцев особенно часто встречается у пожилых женщин, поражая более 70% в возрасте старше 70 лет.
Мужчины и женщины в равной степени склонны к развитию остеоартроза (ОА), но больше суставов страдает у женщин, чем у мужчин.
Артроз некоторых суставов является гораздо более распространенным (пальцев рук, тазобедренного сустава, коленей и позвоночника), чем других (локтевого, лучезапястного и голеностопного). Возможно, это простое отражение факта, что некоторые суставы более склонны к возникновению предрасполагающих аномалий, чем другие.
Аналогичное объяснение может быть причиной определенных географических и этнических различий в распространенности. Например, в Северной Европе ОА тазобедренного сустава встречается у женщин и мужчин в соотношении примерно 1:1, но ближе к 2; 1 в Южной Европе, где существует высокая частота дисплазии вертлужной впадины у девочек. Еще более поразительным является фактическое отсутствие ОА тазобедренного сустава в южной части Китая и у африканских чернокожих (Hoagland et al., Solomon), это можно объяснить тем, что такие предрасполагающие заболевания, как развитие дисплазия тазобедренного сустава, болезнь Пертеса и эпифизиолиз являются редкостью в этих популяциях.
Однако это не означает внутренней устойчивости к остеоартрозу (ОА), что подтверждается частым проявлением, к примеру, в коленных суставах.
д) Факторы риска остеоартроза. Диспластические заболевания суставов, такие как врожденная дисплазия вертлужной впадины и болезнь Пертеса, в дальнейшем предрасполагают к большему, чем при обычном состоянии, риску развития ОА. Обнаружить минимальные диспластические изменения не всегда легко, чтобы их не пропустить, возможно, придется провести тщательное исследование.
- Травмы. Переломы, затрагивающие суставную поверхность являются предшественниками вторичного ОА, то же самое относится к микротравмам, которые приводят к нестабильности сустава. Не вполне ясно является ли неправильное срастание тканей после перелома костей предрасполагающим фактором ОА, вызывая сегментарные перегрузки в суставе, расположенном выше или ниже уровня травмы (например, в коленных или голеностопных суставах после перелома большеберцовой кости). Вопреки распространенному мнению, исследование показало, что умеренная угловая деформация голени до 15° не связана с повышенным риском развития ОА (Merchant и Dietz). Это относится к переломам средней трети диафиза; неправильное срастание кости вблизи сустава может предрасполагать к развитию вторичного ОА.
- Профессия. Доказана связь между ОА и определенными профессиями с постоянной перегрузкой. Например, ОА коленных суставов у рабочих, постоянно нагружающих колени (Felson), ОА верхних конечностей при работе с тяжелыми вибрирующими инструментами (Schumacher et al.) и ОА кистей у работников хлопчатобумажного комбината (Lawrence). Более спорна связь ОА с занятиями спортом. Боксеры, конечно, склонны к развитию ОА кистей, но это может быть связано с травмой. То же самое относится к футболистам с ОА коленных суставов и бейсболистам с ОА плечевых суставов. Более убедительным доказательством являются результаты недавнего исследования, которые показали значительное увеличение риска ОА тазобедренного и коленного сустава у легкоатлетов (Harris et al., Kulkala et al.).
- Плотность костной ткани. Давно известно, что женщины с переломами шейки бедренной кости редко страдают ОА тазобедренного сустава. Эта отрицательная связь между ОА и остеопорозом находит свое отражение в более поздних исследованиях, которые показали значительное увеличение минеральной плотности костной ткани у пациентов с ОА (Hannan et al., Hart et al.). Тем не менее, это не может быть простой причинно-следственной связью: плотность костной ткани определяется различными генетическими, гормональными и метаболическими факторами, которые также могут влиять на метаболизм хряща независимо от эффекта плотности костной ткани.
- Ожирение. Простая мысль о том, что ожирение приводит к увеличению нагрузки на сустав и предрасполагает к ОА, может быть правильной, по крайней мере, частично. Такая тенденция больше проявляется у женщин, чем у мужчин, кроме того (также как и плотность костной ткани), может отражать другие эндокринные и метаболические факторы в патогенезе ОА.
- Семейный анамнез. Женщины, чьи матери имели генерализованный ОА, более склонны к развитию такой же патологии.
- Рекомендуем далее ознакомиться со статьей "Симптомы артроза сустава и его диагностика"
Оглавление темы "Заболевания суставов":- Симптомы отложения фосфата кальция и его лечение
- Строение суставного хряща
- Причины и механизмы развития артроза сустава
- Симптомы артроза сустава и его диагностика
- Современное лечение артроза сустава
- Симптомы болезни Кашина-Бека и ее лечение
- Симптомы болезни суставов Mseleni и ее лечение
- Симптомы болезни суставов Handigodu и ее лечение
- Симптомы нейропатии сустава (болезни Шарко) и ее лечение
- Симптомы артрита при гемофилии и ее лечение

