Осмотр, пальпация и оценка движений в плечевом суставе
Пациентов всегда необходимо осматривать спереди и сзади. При этом должны быть видны обе верхние конечности, шея, контуры лопаток и верхняя половина груди.
а) Осмотр плечевого сустава. Кожа. Кожа должна быть осмотрена на предмет рубцовых изменений, свищевых ходов. Не забудьте осмотреть подмышечные впадины!
Контуры. Обе половины тела необходимо осматривать в сравнении. Асимметрию надплечий, крыловидные лопатки, гипотрофию дельтовидной, надостной и подостной мышц, вывихи в ключично-акромиальном суставе лучше всего определяются при осмотре со стороны спины, тогда как отек ключично-акромиального и грудинно-ключичного суставов или гипотрофия грудных мышц, наоборот, лучше видны спереди.
Выпот в полости плечевого сустава приводит к увеличению объема мягких тканей передней поверхности сустава и иногда — подмышечной области. Гипотрофия дельтовидной мышцы позволяет заподозрить неврологические причины заболевания, тогда как гипотрофия надостной мышцы может свидетельствовать о полнослойном разрыве ротаторной манжеты плеча или поражении надлопаточного нерва. Типичная деформация брюшка двуглавой мышцы плеча (симптом Попая) при разрыве сухожилия длинной головки этой мышцы лучше определяется при сгибании предплечья в локтевом суставе.
Положение верхних конечностей. Если плечо находится в положении внутренней ротации, следует думать о наличии заднего вывиха в плечевом суставе.
б) Пальпация плечевого сустава. Кожа. Плечевой сустав со всех сторон окружен достаточно выраженным массивом мягких тканей, поэтому при воспалительных явлениях в суставе местная температура кожи изменяется редко.
Костные ориентиры и мягкие ткани. Необходимо тщательно пропальпировать костные и мягкотканные ориентиры в области плечевых суставов, что позволяет получить достаточно четкую картину анатомических особенностей этой области. Пальпацию начинают с грудинно-ключичного сустава и далее следуют латерально по ходу ключицы до ключично-акромиального сустава, спускаются по передней поверхности акромиона и далее наружу и кзади по краю акромиона. Пальпируются передний и задний край суставной впадины лопатки.
В положении разгибания плечевого сустава сухожилие надостной мышцы можно пропальпировать под передним краем акромиона. Ниже этой точки определяется костный выступ,ограничивающий межбугорковую борозду, эту зону еще проще пальпировать при медленной ротации плеча в ту и другую стороны. Крепитация при пальпации над сухожилием надостной мышцы позволяет заподозрить тендинит или разрыв сухожилия.
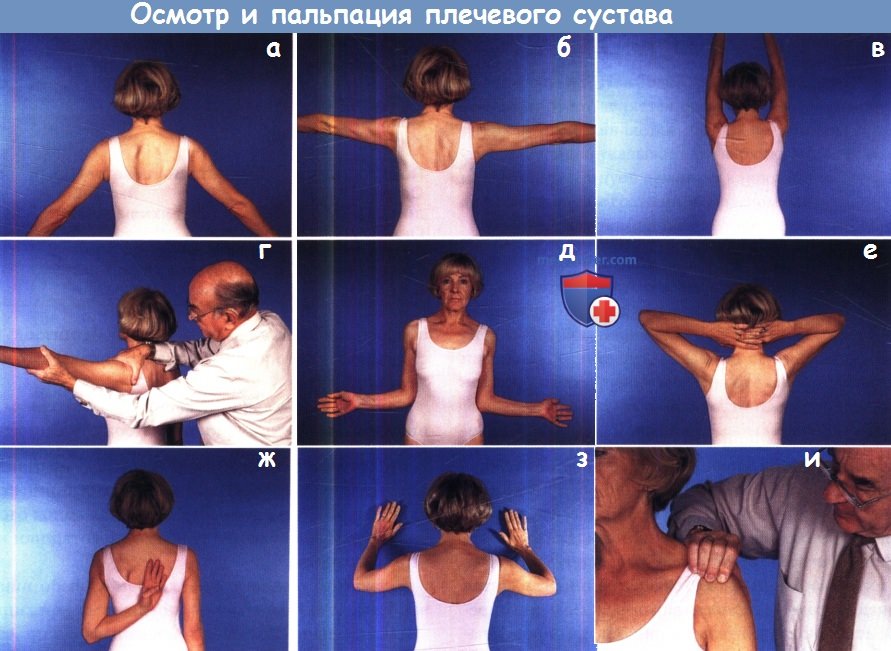
осматривая пациента со стороны спины, при этом особое внимание необходимо обращать на симметричность и координированность движений в плечелопаточном суставе и движений лопаток.
(а) Отведение. (б) Предел отведения, реализуемого за счет плечелопаточного сустава.
(в) Полное отведение и подъем верхней конечности, реализуемые за счет содружественного движения в плечелопаточном суставе и движения лопатки.
(г) Истинный объем отведения в плечелопаточном суставе можно оценить, блокируя движение лопатки за счет давления на ее верхний край.
(д) Наружная ротация. (е, к) Сложные движения включают одновременные отведение, ротацию, сгибание или разгибание плеча.
(з) Проба, используемая для выявления слабости передней зубчатой мышцы.
(и) Пальпация плечевого сустава для выявления болезненности в области прикрепления сухожилия надостной мышцы.
в) Исследование движений. Активные движения. Для оценки объема движений пациента осматривают сначала спереди, а затем сзади в положении стоя или сидя. Боковое отведение верхних конечностей в норме осуществляется в плоскости лопаток, т.е. под углом 20° кпереди по отношению к фронтальной плоскости, амплитуда такого отведения составляет 180°. Тем не менее считается, что отведение плеча осуществляется во фронтальной плоскости, а сгибание/разгибание — в сагиттальной.
Отведение начинается с нулевой отметки. Ранняя фаза этого движения практически полностью реализуется за счет плечелопаточного сустава, однако по мере увеличения амплитуды этого движения лопатка начинает поворачиваться относительно грудной клетки и последние 60° отведения практически полностью реализуются за счет движения лопатки (поэтому иногда боковое отведение более 90° называют не «отведением», а «подъемом» плеча).
Такие содружественные движения плеча и лопатки могут нарушаться при поражении самого плечевого сустава или вследствие дисфункции стабилизирующих сустав мышц. Таким образом можно наблюдать следующие изменения отведения плеча:
(1) затруднения в начале движения,
(2) снижение объема отведения и
(3) изменение ритма отведения, т.е. слишком раннее включение в движение лопатки с подъемом надплечья.
Если при отведении плеча возникает болевой синдром, то необходимо отметить, в каком положении он возникает: боль в среднем положении может свидетельствовать о неполных разрывах ротаторной манжеты плеча или тендините надостной мышцы, боль в конце отведения чаще всего обусловлена дегенеративным поражением ключично-акромиального сустава.
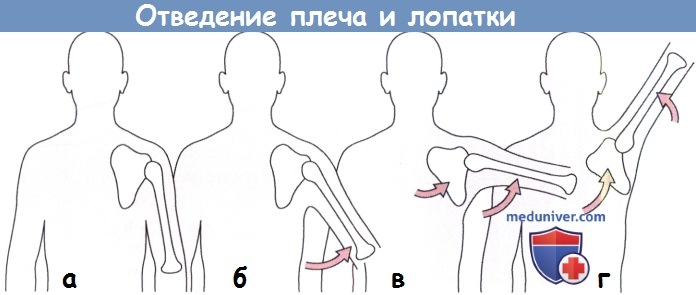
В раннюю фазу отведения это движение практически полностью реализуется за счет плечелопаточного сустава.
По мере увеличения амплитуды движения происходит ротация лопатки относительно грудной клетки (в).
Завершающая фаза отведения плеча практически полностью реализуется за счет движения лопатки (г).
Для оценки объема сгибания и разгибания плеча пациента просят поднять руки вверх и отвести назад. Нормальный объем сгибания составляет 180°, разгибания — 40°.
Ротационные движения можно оценить двумя способами: плечи приведены к туловищу, предплечья согнуты в локтевых суставах до 90°, кисти сначала максимально разводят в стороны (наружная ротация) и затем максимально сводят перед собой (внутренняя ротация). Однако такие движения являются не совсем естественными, поэтому обычно пациента просят просто сомкнуть пальцы кистей позади шеи (наружная ротация в отведении) и затем коснуться пальцами нижнего угла противоположной лопатки (внутренняя ротация в приведении). Сравнивают объем движений в обоих плечевых суставах.
Пассивные движения. Для оценки объема движений в плечелопаточном суставе (отдельно от содружественного движения лопатки) лопатка должна быть фиксирована: для этого исследующий одной рукой надавливает сверху на надплечье, а другой осуществляет движение конечности пациента в плечевом суставе. Менее эффективной методикой определения объема движений в плечелопаточном суставе является фиксация нижнего угла лопатки.
Сила мышц. Объем и напряжение дельтовидной мышцы оценивают при отведении плеча с сопротивлением. Для оценки функции передней зубчатой мышцы (иннервируется длинным грудным нервом, из С5, 6, 7 корешков) пациента просят обеими руками с силой оттолкнуться от стены: если имеет место слабость этой мышцы, то лопатка при вышеописанном движении не стабилизируется и крыловидно отстоит от грудной клетки. Для оценки функции больших грудных мышц пациента просят плотно прижать руки к талии.
Сила мышц-ротаторов оценивается в положении стоя с приведенными плечами и согнутыми в локтевых суставах предплечьями, пациента просят развести кисти, оказывая при этом сопротивление этому движению. Снижение силы данного движения может быть связано с поражением ротаторной манжеты плеча, нестабильностью плечевого сустава либо может быть обусловлено неврологическими причинами.
Другие системы. Клинический осмотр завершают обследованием шейного отдела позвоночника (как наиболее частого источника отраженного болевого синдрома), оценкой генерализованной гипермобильности связочного аппарата (которая нередко сопутствует нестабильности плечевого сустава) и оценкой неврологического статуса пациента.
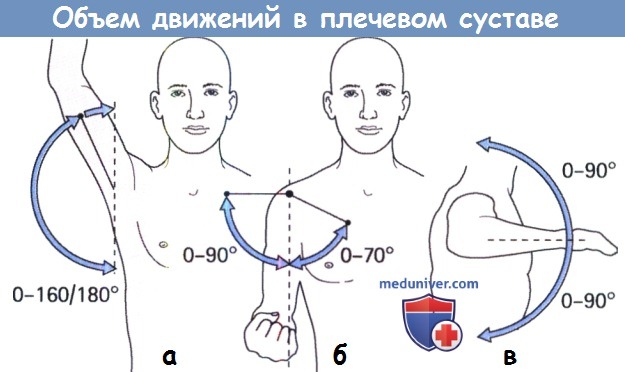
(а) Объем отведения составляет 0-160° (или даже 180°), однако только 90° из них реализуется за счет движения в плечелопаточном суставе (в плоскости лопатки, расположенной под углом 20° к истинной фронтальной плоскости), остальной объем отведения реализуется за счет движения лопатки.
(б) Наружная ротация обычно составляет около 80°, объем внутренней ротации обычно меньше в связи с тем, что туловище становится препятствием для этого движения.
(в) Оценить объем внутренней ротации можно в положении отведения плеча до 90°—в таком положении туловище уже не будет препятствием.
г) Специальные клинические тесты. Для более точного выявления источника болевого синдрома, мышечной слабости или нестабильности плечевого сустава разработан целый ряд специальных клинических тестов. Описание этих исследований будет приведено ниже в соответствующих разделах этой главы.
д) Обследование в условиях местной анестезии. Для локализации источника болевого синдрома в области плечевого сустава порой достаточно блокады предполагаемой зоны (например, сухожилия надостной мышцы или ключично-акромиального сустава) раствором местного анестетика, при этом болевой синдром, наблюдающийся при определенных движениях на время действия препарата частично или полностью купируется. Введение анестетика в субакромиальное пространство позволяет дифференцировать ограничение объема движений в суставе, вызванное болевым синдромом и разрывом ротаторной манжеты плеча.
- Читать далее "Методы обследования плечевого сустава"
Оглавление темы "Болезни плечевого сустава":- Осложнения применения синтетических материалов в травматологии и ортопедии
- Причины боли в области плечевого сустава
- Осмотр, пальпация и оценка движений в плечевом суставе
- Методы обследования плечевого сустава
- Синдром поражения ротаторной манжеты плеча
- Причины синдрома импинджмента ротаторной манжеты плеча
- Симптомы и клиника импинджмента ротаторной манжеты плеча
- Рентгенограмма, МРТ и УЗИ при импинджменте ротаторной манжеты плеча
- Лечение боли при импинджменте ротаторной манжеты плеча
- Отложение кальция на сухожилиях (острый кальцифицирующий тендинит)

