Оценка кровообращения у пациента с травмой
В медицинской среде термин «шок» отличается от часто употребляемого понятия, которым описывают эмоциональное состояние человека, ставшего свидетелем какого-либо серьезного происшествия. В широком смысле под шоком следует понимать недостаточность кровообращения, или неадекватную перфузию тканей и органов оксигенированной кровью.
При отсутствии лечения или неадекватном лечении шок приводит к повреждению органов и тканей и, в конечном итоге, к гибели пациента от полиорган-ной недостаточности. Поэтому становятся так важны такие этапы лечения тежелобольных и пострадавших, как диагностика шока, выявление и последующее лечение причин его возникновения.
Пункт «С» алгоритма АВС соответствует кровообращению и следует после «А» — дыхательные пути и «В» — дыхание, однако при наличии массивного наружного кровотечения из раны конечности остановка последнего выступает на первый план. Это смысл алгоритма АВС, который используется в том числе и в условиях стационара в случаях, когда травматологическая бригада не может одновременно заниматься восстановлением проходимости дыхательных путей и остановкой массивного наружного кровотечения.
а) Готовность оказать помощь при нарушении гемодинамики и шоке. Существует пять основных типов шока, которые можно объединить в две патогенетические группы:
1. Вазоконстрикционный: гиповолемический и кардиогенный шок.
2. Вазодилятационный: септический, нейрогенный и анафилактический шок.
У большинства пациентов с явлениями шока вследствие множественной и сочетанной травмы будет иметь место гиповолемический шок, однако возможно и сочетание различных типов шока.
Гиповолемический шок развивается вследствие потери значительного объема циркулирующей жидкости, он может быть следствием потери собственно крови при кровотечениях или плазмы и жидкости вообще при обширных ожогах или некоторых тяжелых заболеваниях. При снижении объема циркулирующей крови запускаются механизмы, направленные на поддержание нормального артериального давления и сохранение перфузии органов и тканей. Данные механизмы у здорового человека могут поддерживать систолическое давление при кровопотере вплоть до 30% ОЦК.
После потере большего объема крови компенсаторные возможности организма прогрессивно снижаются, развивается угнетение сознания, а при потере около 50% ОЦК наступает смерть.
Ранними компенсаторными механизмами являются тахикардия и периферическая вазоконстрикция с уменьшением величины пульсового давления (вазоконстрикция приводит к увеличению диастолического артериального давления, приближая его тем самым к систолическому, например, 120/60 => 120/90). Дальнейшие механизмы компенсации включают тахипноэ, перемещение жидкости из тканей в циркуляторное русло и снижение диуреза.
Некоторые состояния по своей клинике могут напоминать гиповолемический шок, к таким состояниям можно отнести напряженный пневмоторакс и тампонаду сердца — при этих состояниях сходная с шоком клиника обусловлена, соответственно, снижением венозного возврата и уменьшением сердечного выброса. Периферическая вазоконстрикция при отсутствии гиповолемии для данных состояний нехарактерна, в отличие от кардиогенного шока, а наполнение венозного русла сохраняется.

Кардиогенный шок развивается вследствие снижения сократительной способности миокарда и, следовательно, снижения ударного объема крови и фракции выброса. Классический кардиогенный шок наблюдается при инфаркте миокарда или тяжелой его ишемии, однако может развиваться и при травме сердца в результате тупого или проникающего ранения, например, при переломе грудины. Непропорциональная вазоконстрикция при кардиогенном шоке обусловлена не гиповолемией, но значительным выбросом в кровь катехоламинов и глубокой активацией вегетативной нервной системы, что еще более усиливает нагрузку на сердце за счет вазоконстрикции и увеличения постнагрузки.
У пострадавших в результате травмы явления кардиогенного шока могут иметь место, если факту травмы предшествовал, например, сердечный приступ, который на самом деле и стал причиной получения травмы.
Септический шок. Этот тип шока обусловлен высвобождением в кровоток значительного количества токсинов, которые блокируют вазоконстрикторные механизмы кровеносных сосудов. Обычно источником токсинов становятся циркулирующие в крови бактерии либо они попадают в кровь из кишечника вследствие его ишемического повреждения. Развивающаяся под действием токсинов глубокая вазодилятация очень быстро и значительно снижает постнагрузку на сердце, даже при нормальной величине ОЦК и увеличении сердечного выброса артериальное давление пациента падает, а величина пульсового давления увеличивается, например, 110/70 => 90/30.
Потребление кислорода тканями растет, а их перфузия и оксигенация, несмотря на увеличение сердечного выброса, падают, в результате развивается повреждение органов и тканей. Токсины кроме того могут оказывать непосредственное повреждающее действие на клетки миокарда и стенки капиллярных сосудов, приводя к повышению их проницаемости и потере жидкости, что осложняет течение септического шока механизмами, характерными для кардиогенного и гиповолемического шока.
Нейрогенный шок развивается при повреждении проксимальных отделов спинного мозга, которое приводит к нарушению функции симпатических нервов, ответственных за вазоконстрикцию. В результате происходит расслабление мускулатуры периферических сосудов, они расширяются, снижая тем самым как пред-, так и постнагрузку. Даже при увеличении сердечного выброса организм не в состоянии поддерживать адекватную величину артериального давления, т.е. развивается шок.
Нейрогенный шок не встречается при изолированной черепно-мозговой травме и отличается от «спинального шока», который представляет собой временную утрату мышечного тонуса в результате травмы позвоночника. Поскольку нейрогенный шок всегда связан с травматическим повреждением спинного мозга, при его развитии всегда существует вероятность наличия в той или иной мере выраженной и обусловленной травмой гиповолемии.
Анафилактический шок является разновидностью аллергической реакции. Воздействие антигена, к которому человек был ранее сенсибилизирован, запускает каскадную реакцию. В результате из тучных клеток происходит высвобождение в кровоток значительного количества гистамина. Также в кровоток высвобождаются и другие вазоактивные вещества, которые приводят к развитию глубокой вазодилятации. Значительное увеличение проницаемости капилляров приводит к быстрому развитию отека тканей, который наряду с потерей жидкости за счет поступления ее в полость кишечника приводит к гиповолемии (глубина отека тканей в 1 мм на всей поверхности тела соответствует потере 1,5 л жидкости). Данная клиническая картина может усугубляться и другими явлениями, например, развитием бронхоспазма.
Анафилактическая реакция может запускаться самыми различными и достаточно широко распространенными антигенами, например, содержащимися в моллюсках или арахисе. Для сотрудников лечебных учреждений актуальны аллергические реакции на лекарственные препараты и латекс.
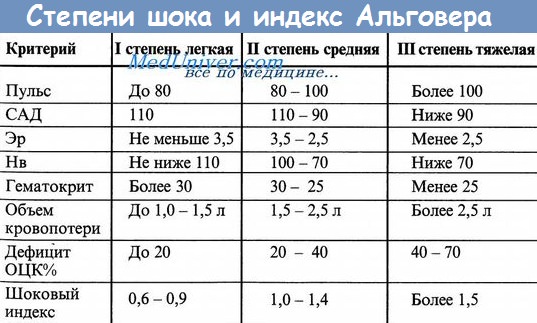
б) Внимательность при шоке и нарушении кровообращения у пациента. Шок бывает достаточно легко выявить на поздних стадиях, когда становятся очевидными признаки гипоперфузии тканей. Клиника же ранних стадий шока может быть более скудной и поэтому требует более пристального обследования пациента: например, систолическое АД может не снижаться вплоть до достижения объема кровопотери 30% ОЦК.
По мере увеличения объема кровопотери гиповолемический шок проходит несколько клинических стадий течения, все эти стадии объединены в 4 класса, по мере увеличения класса увеличивается число и тяжесть клинических проявлений шока (приведенные данные рассчитаны исходя из того, что ОЦК взрослого человека составляет около 7% от идеального веса тела, что составляет 5 л для нетучного мужчины весом 70 кг). Не следует, однако, забывать, что развитие и прогрессирование шока — это непрерывный процесс, все события в котором взаимосвязаны.
Кровопотеря более 50% ОЦК (более 2500 мл) приводит к потере сознания, снижению артериального давления и пульса до неопределяемых клинически величин и, наконец, остановке дыхания и кровообращения.
Представленные в таблице ниже значения справедливы для взрослых и детей старше 12 лет. Организм детей более младшего возраста отличается более высокими компенсаторными возможностями в отношении кровопотери, но если эти механизмы исчерпают себя, состояние ребенка будет ухудшаться значительно быстрее. Частота пульса служит хорошим индикатором тяжести шока, как и частота дыхательных движений; в литературе без труда можно найти таблицы с нормальными показателями дыхания и кровообращения у детей различных возрастных групп.
Примерную величину артериального давления можно определить по характеру пульса. Однако среди врачей наблюдается тенденция переоценивать величину АД в случаях, когда пульс пальпируется, при этом вариации возможны в самых широких пределах (Deakin и Low).
Выявление признаков шока, таким образом, основывается на быстром клиническом обследовании пострадавшего и измерении соответствующих параметров его жизнедеятельности. При этом необходимо придерживаться все той же последовательности «смотреть, слушать, чувствовать», одних лишь показателей пульса и АД здесь недостаточно.
Смотрим и слушаем:
- Периферический/центральный цианоз и бледность
- Пот
- Тахипноэ и респираторный дистресс
- Изменение поведения — тревожность, страх, агрессия, ажитация
- Снижение уровня сознания или полное его отсутствие
Чувствуем:
- Снижение перфузии периферических тканей — похолодание конечностей, липкий пот, прекращение периферического кровотока
- Время наполнения капилляров > 2 секунд (данный признак ненадежен у пациентов, находившихся в холодных условиях)
- Частота и характер пульса — тахикардия и нитевидный пульс
- Исчезновение пульса — по мере прогрессирования шока сначала на лучевых, затем на бедренных и, наконец, на сонных артериях
- Артериальное давление — вначале отмечается повышение диастолического давления с уменьшением величины пульсового давления, затем — падение как систолического, так и диастолического давления и, наконец, давление вообще прекращает определяться.
Анализ вышеописанных симптомов, как правило, позволит выявить факт наличия шока и степень его тяжести, а также оценить вероятный объем кровопотери. Все это должно служить руководством к определению показаний для заместительной инфузионно-трансфузионной терапии и ее объема.
Гиповолемический шок, не отвечающий на проводимые лечебные мероприятия, скорее всего будет обусловлен продолжающимся кровотечением в какую-либо из полостей тела или другие внутренние пространства, поэтому необходимо исключить подобные кровотечения. С целью диагностики внутренних кровотечений может быть показано применение дополнительных методов исследования, таких как УЗИ и КТ.
Полезно в таком случае вспомнить емкое выражение: кровотечение на пол и еще в четыре места (что значит, что кровотечение может быть наружным, а также внутренним в плевральную полость, брюшную полость, забрюшинное пространство и клетчатку таза, мягкие ткани в области переломов длинных трубчатых костей). Однако нельзя забывать, что существует и другие разновидности шока, которые также следует исключить.
Кардиогенный шок во многом может напоминать клинику гиповолемического шока. Анамнез пациента чаще всего позволяет установить наиболее вероятную причину развития шока. При кардиогенном шоке отмечается кровенаполнение вен, цианоз выражен в большей степени. Могут иметь место и другие диагностически значимые признаки, например, отек легких.
Септический, нейрогенный и анафилактический шок характеризуются, в отличие от гиповолемического, вазодилятацией. Вены при данных видах шока также наполнены кровью, пульс на периферических артериях пальпируется достаточно хорошо. Периферическое кровообращение может оставаться достаточно хорошим, конечности теплые на ощупь и даже гиперемированы, однако при сепсисе может отмечаться цианоз и высыпания на коже.
Видео шоковый индекс Альговера, степени кровопотери и анемии
- Читать далее "Лечение шока и нестабильности гемодинамики при травме"
- Вернуться в оглавление раздела "Травматология"
Оглавление темы "Неотложная помощь при травме":- Неотложная помощь и лечение тампонады сердца
- Неотложная помощь и лечение флотирующей грудной стенки
- Неотложная помощь и лечение разрыва трахеобронхиального дерева
- Неотложная помощь и лечение пневмоторакса с гемотораксом
- Неотложная помощь и лечение ушиба легкого
- Неотложная помощь и лечение тупой травмы сердца
- Неотложная помощь и лечение травмы аорты
- Неотложная помощь и лечение повреждения диафрагмы
- Неотложная помощь и лечение проникающего ранения средостения
- Оценка кровообращения у пациента с травмой

