Дыхание и вентиляция у травматологических больных. Тактика при травме грудной клетки
Подача потока кислорода с высокой скоростью дает возможность для оптимального насыщения гемоглобина кислородом. Насыщение кислородом лучше всего оценивать с помощью пульсоксиметра, так как клинически определить адекватность оксигенации практически невозможно ни одним неинвазивным методом. Два фактора, нарушающие достоверность пульс-оксиметрии, это анемия ниже 5 г% и гипотермия ниже 30°С.
Осмотр, пальпация, перкуссия и аускультация — классические методы, используемые при физикальном исследовании. Осмотр выявит асимметрию экскурсий грудной стенки, патологически подвижные отделы, привлечение дополнительных дыхательных мышц, ушибы, проникающие ранения, открытые или подсасывающие раны, расширенные вены шеи, одышку, частоту дыхания и беспокойство.
При пальпации можно обнаружить болезненность, крепитацию, подкожную эмфизему, отклонение трахеи, отсутствие подвижности частей грудной стенки и костно-хрящевые деформации. При перкуссии, хотя и затрудненной в шумной травматологической смотровой, может быть выявлено усиление или притупление звука. Аускультация также может быть затруднена из-за уровня шума, но она является чрезвычайно важным методом обследования пациентов с повреждениями грудной клетки.
Кроме подтверждения двусторонности дыхательных звуков, аускультация применяется для выявления асимметрии дыхательных звуков, что может наблюдаться при пневмотораксе или гемотораксе, стридора вследствие реактивного заболевания дыхательных путей или наличия в них инородного тела, а также определения частоты и ритма сердца с возможным приглушением сердечных тонов из-за скопления жидкости в перикарде, шумов при повреждении клапана сердца или патологических тонов сердца, таких как галоп, указывающих на плохую производительность сердца.
Повреждения, которые можно обнаружить при первичном обследовании, включают напряженный пневмоторакс, болтающуюся грудную клетку с ушибом легкого, открытый пневмоторакс и массивный гемоторакс. Массивный гемоторакс приводит к нарушению как дыхания (гиповентиляция), так и кровообращения (гиповолемический шок).
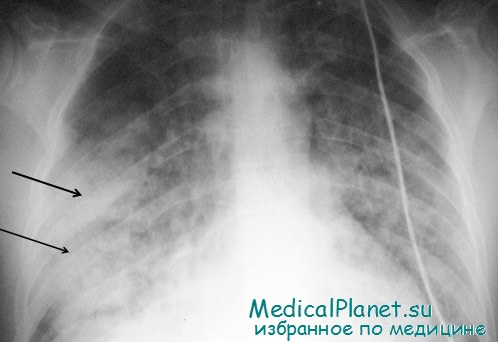
Напряженный пневмоторакс (вызванный закрытой или проникающей травмой) развивается, когда воздух постоянно входит в плевральную полость из легкого, бронха, трахеи или через грудную стенку, не может выйти и вызывает сжатие легкого. В итоге, этот воздух под давлением приводит к смещению средостения в противоположную сторону, сдавлению верхней и нижней полой вены, снижению венозного возврата к сердцу и гипотензии.
Клинически можно видеть чувство надвигающейся смерти, значительную дыхательную недостаточность («воздушное голодание»), отклоненную трахею, расширенные вены шеи, одностороннее отсутствие дыхательных звуков, цианоз и гипотензию. Отклонение трахеи у основания шеи трудно увидеть или почувствовать, и оно может не быть явным. Расширения вен шеи также можно не обнаружить, особенно если имеется гиповолемия вследствие других травм. Так как гипотензия и расширение вен шеи наблюдаются при напряженном пневмотораксе и тампонаде сердца, их иногда трудно различить.
Тампонада сердца возникает реже, и дыхательные звуки обычно симметричны. Диагноз напряженного пневмоторакса является клиническим и требует экстренной декомпрессии плевральной полости иглой (7,5-сантиметровый катетер 14G на игле вводится во втором межреберье по среднеключичной линии). Повторим, напряженный пневмоторакс — клинический диагноз, который никогда не должен ждать рентгенографического подтверждения, так как это задерживает спасительную декомпрессию плевральной полости. Выброс воздуха через катетер подтверждает диагноз. Это переводит напряженный пневмоторакс в простой пневмоторакс.
Отсутствие выброса воздуха указывает на неправильный диагноз или введение иглы не в ту половину грудной клетки. Иногда дыхательная недостаточность так глубока, что дыхательные звуки угнетены с обеих сторон. Если диагноз напряженного пневмоторакса все еще представляется возможным, то катетер оставляется на месте и пунктируется другая сторона. Если выброса воздуха не происходит и там, вероятен неправильный диагноз и следует подумать о тампонаде сердца вне зависимости от того подтверждает пункция наличие напряженного пневмоторакса или нет, необходимо установить торакостомическую трубку.
Перед введением торакостомической трубки пациенту в сознании нужно выполнить местное обезболивание. Взрослым на уровне соска по среднеключичной линии вводится торакостомическая трубка большого калибра (номер 32-40 Fr). Процедура выполняется путем рассечения кожи и подкожной клетчатки в нужном межреберье. Затем через грудную стенку вводится хирургический зажим по верхнему краю ребра, чтобы избежать сосудисто-нервных структур, располагающихся на нижней поверхности. Зажим раскрывается и отверстие в грудной стенке становится остаточно большим для введения пальца, которым выполняется исследование.
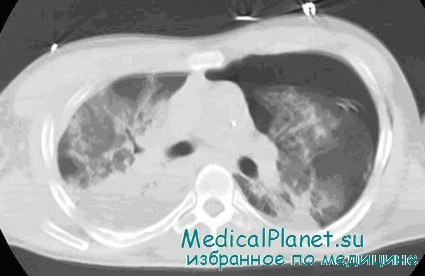
Палец вводится в плевральную полость для обнаружения спаек и структур, которых нужно избегать, и для того, чтобы почувствовать легкое. Наконец, через разрез вводится торакостомическая трубка, которая направляется кзади и кверху. И кровь, и воздух успешно эвакуируются у лежащего на спине пациента, если трубка находится в зад-неверхнем положении. Для введения плеврального дренажа никогда не следует использовать троакары, потому что их применение может вызывать повреждения диафрагмы, легкого, печени и даже структур средостения. После введения трубки, ее необходимо фиксировать швом. Затем трубка присоединяется к дренажной системе с подводным клапаном. Последующая рентгенография органов грудной клетки подтверждает расправление легкого, определяет положение трубки и может обнаружить другие повреждения.
Флотирующая грудная клетка образуется в результате сегментарных переломов трех или более соседних ребер, переломов одного или более ребер в сочетании с отрывом реберных хрящей или переломов грудины. Это вызывает образование нестабильного или «плавающего» сегмента грудной стенки, который при дыхании движется парадоксально. Повреждающая сила, достаточная для того, чтобы вызывать флотацию грудной стенки, обычно вызывает ушиб легкого. Также может развиться пневмоторакс или гемоторакс. Все повреждения грудной стенки такой силы связаны со значительной болью и уменьшением эффективности дыхания.
Лечение при флотирующей грудной стенке направлено на устранение гиповентиляции (вызванной болью) и гипоксии (вызванной сочетанным ушибом легкого). Требуется тщательный мониторинг вентиляции и оксигенации, у 20-40% пациентов может быть показана интубация и вспомогательное дыхание. Сочетанный пневмоторакс лечится путем введения торакостомической трубки. Обезболивание при множественных переломах ребер с использованием техник региональной анестезии, таких как повторные блокады межреберных нервов или введение эпидурального катетеpa, важно для улучшения механики дыхания. У пациентов с ушибом легкого следует избегать избыточного восполнения объема жидкости.
Открытый пневмоторакс или «сосущая рана груди» развивается тогда, когда дефект в грудной стенке превышает две трети диаметра трахеи. Вдох засасывает воздух в плевральную полость через рану в грудной стенке, а не в легкие через трахею, и развивается гипоксия. При открытом пневмотораксе, быстрое закрытие дефекта стерильной окклюзионной повязкой улучшит вентиляцию. Три стороны повязки должны быть приклеены пластырем к коже, а четвертая сторона оставляется открытой, чтобы создать односторонний клапан для выхода захваченного воздуха. Это предотвратит трансформацию в напряженный пневмоторакс. Плевральный дренаж нужно установить сразу же, как только это будет безопасно.
Если эти методы не могут уменьшить дыхательные нарушения, и гипоксия сохраняется (парциальное давление кислорода в артериальной крови, РО2 < 60 мм рт. ст.), необходимо выполнить интубацию и начать вспомогательную вентиляцию. Все дефекты в грудной стенке, приводящие к открытому пневмотораксу, требуют хирургического закрытия, обычно в операционной.
Массивный гемоторакс, определяемый, как острое скопление в плевральной полости более 1500 мл крови, может быть вызван проникающей или закрытой травмой. Ипсилатеральное легкое сдавлено, дыхательные шумы ослаблены или отсутствуют. Массивный гемоторакс также может вызвать гиповолемический шок и/или смещение средостения. Растяжение вен шеи обычно отсутствует вследствие большой кровопотери.
Массивный гемоторакс устраняется эвакуацией крови из плевральной полости через торакостомическую трубку, после чего предпринимаются попытки восстановления объема крови кристаллоидами и эритроцитарной массой. Пациентам, у которых через торакостомическую трубку одномоментно выделилось более 1500 мл крови, почти всегда потребуется выполнение экстренной или срочной торакотомии. Торакотомия также показана пациентам, у которых сохраняется отделяемое в объеме 200 мл/час на протяжении нескольких часов. Эвакуированную кровь можно собрать в специальные пластиковые контейнеры, добавить антикоагулянт, профильтровать и немедленно реинфузировать пациенту.
- Рекомендуем далее ознакомиться со статьей "Контроль гемодинамики у травматологических больных. Остановка кровотечения"
Оглавление темы "Первичная помощь пациенту с травмой":- Первичная оценка травматологического больного. Схема ABCDE
- Подготовка к приему тяжелых травматологических больных. Протокол сортировки
- Выявление опасности для жизни травматологических больных. Оценка поступающих пациентов
- Обеспечение проходимости дыхательных путей с защитой шейного отдела позвоночника. Техника
- Дыхание и вентиляция у травматологических больных. Тактика при травме грудной клетки
- Контроль гемодинамики у травматологических больных. Остановка кровотечения
- Оценка неврологического статуса травматологических больных. Мониторинг
- Ранний перевод травматологических больных. Принципы
- Сбор анамнеза у травматологических больных. Вторичное обследование пациента
- Обследование головы и лица у пациентов с травмой. Неврологическая оценка

