Симптомы диабетической стопы и его лечение
Осложнениями длительно существующего сахарного диабета нередко становятся поражения стопы, являющиеся причиной стойкой утраты трудоспособности. Более, чем у 30% пациентов с сахарным диабетом выявляются признаки периферической нейропатии и поражения периферических сосудов, а около 40% проводимых в британских клиниках ампутаций нижних конечностей, не связанных с травмами, выполняются по поводу осложнений сахарного диабета.
Факторами риска развития поражений стопы являются (1) предрасположенность к поражению периферического сосудистого русла, (2) поражение периферических нервов, (3) снижение сопротивляемости инфекции, (4) остеопороз.
Поражение периферических сосудов. При атеросклерозе в основном поражаются сосуды среднего калибра, расположенные ниже уровня коленного сустава. Пациенты могут предъявлять жалобы на перемежающуюся хромоту или связанные с ишемией изменения, в т.ч. длительно незаживающие язвы стопы.
Кожа становиться гладкой и прохладной на ощупь, развиваются трофические изменения ногтей, пульсация периферических артерий становится слабой или пропадает вовсе. Клинические данные подтверждаются данными допплерографического исследования. Поверхностные изъязвления обычно локализуются в области пальцев, а более глубокие — в области пяточной кости: в отличие от нейротрофических язв первые отличаются болезненностью.
Окклюзия пальцевых артерий может стать причиной сухой гангрены одного или более пальцев стопы; окклюзия проксимальных сосудов встречается реже, однако последствия ее более плачевны и иногда могут выражаться в виде обширной влажной гангрены нижней конечности.
Периферическая нейропатия. Поначалу пациенты обычно не отмечают каких-либо изменений чувствительности, однако соответствующие клинические пробы позволяют обнаружить потерю вибрационной и проприоцептивной чувствительности, снижение температурной чувствительности стоп. Жалобы пациентов, когда они возникают, в основном связаны с нарушениями чувствительной сферы: симметричное онемение и парестезии, сухость и шелушение кожи, поверхностные пузыри, растрескивание кожи и образование язвочек в зоне контакта или давления обуви.
Двигательные расстройства обычно проявляются в виде когтеобразной деформации пальцев на фоне увеличения высоты свода стопы, в последующем подобная деформация предрасполагает к формированию трофических язв подошвенной поверхности стоп.
Нейрогенное поражение суставов. Деформация суставов Шар ко наблюдается менее, чем у 1% пациентов с сахарным диабетом, однако диабет является наиболее распространенной причиной нейрогенных деформаций суставов в Европе и Северной Америке (следующими по частоте причинами таких деформаций в мире являются лепра и третичный сифилис). Чаще всего поражаются суставы среднего отдела стопы, после которых следуют ПФС и голеностопный сустав.
Обычно развитию деформации предшествует провоцирующее событие, например повреждение связок или перелом, за которым следует постепенно и относительно безболезненно прогрессирующая деформация сустава. На рентгенограммах в динамике выявляется значительное и довольное быстрое разрушение суставных поверхностей. Подобные изменения легко могут быть ошибочно приняты за инфекционное поражение, однако одновременное вовлечение нескольких суставов и отсутствие системных признаков инфекционного воспаления позволяют заподозрить нейрогенный характер возникающих изменений. Также исключить инфекционное поражение позволяет пункция содержимого сустава и микробиологическое исследование пунктата.
На поздних стадиях заболевания может развиваться выраженная деформация и нарушение опорной функции стопы. Диагностическим признаком нейрогенной деформации является деформация стопы в виде коромысла вследствие проваливания свода среднего отдела стопы.
Остеопороз. При сахарном диабете отмечается генерализованное снижение костной плотности. В области голеностопного сустава и стопы эти изменения могут быть настолько выраженными, что приводят к патологическим переломам, обычно лодыжек и плюсневых костей.
Инфекция. Сахарный диабет при отсутствии надлежащего лечения приводит к нарушению функции лейкоцитов. Этот факт на фоне местной ишемии тканей, нарушения чувствительности кожи и усиления давления на ткани вследствие деформации стопы в значительной мере увеличивает риск инфекционных осложнений вплоть до развития сепсиса.
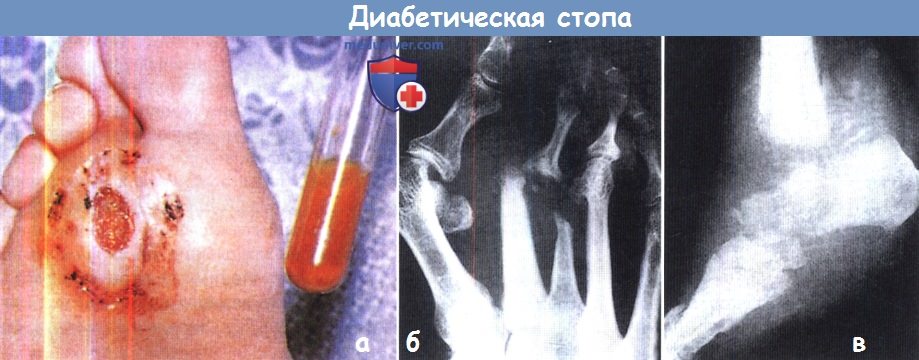
(а) Трофическая язва подошвенной поверхности стопы у пациента с плохо контролируемым сахарным диабетом.
(б, в) Несмотря на довольно выраженную деформацию стоп у этих двух пациентов с диабетической нейропатией, стопы остаются относительно безболезненными.
Лечение диабетической стопы
Хирурги-ортопеды при лечении пациентов с сахарным диабетом обычно входят в состав консилиума, включающего врача общей практики (или эндокринолога), хирурга и специалистов по уходу за стопами и ортезированию. Наилучшим способом предотвратить развитие осложнений является регулярное посещение диабетической клиники, неукоснительное соблюдение рекомендаций по лечению и приему препаратов, обследование, направленное на выявление ранних признаков сосудистых и неврологических поражений, следование рекомендациями по уходу за стопами, подбор и ношение соответствующей обуви и высокий уровень гигиены кожи стоп.
Обследование на предмет ранних признаков нейропатии включает применение нитей Земмса-Вайнштейна (Semmes-Weinstein) (для определения чувствительности кожи) и биотезиометра (для оценки вибрационной чувствительности). Оценка периферического кровотока осуществляется посредством ультразвуковой допплерографии.
С поверхности язв необходимо взять мазок для определения характера бактериальной флоры, нередко в подобной ситуации высеваются несколько микроорганизмов (в т.ч. достаточно часто анаэробная флора). При рентгенологическом исследовании можно выявить периостальные реакции, остеопороз, дефекты кортикального слоя в области суставных концов костей и остеолиз — все эти изменения описываются термином «диабетическая остеопатия».
При уходе за ногтями следует соблюдать большую осторожность, кожные трещины необходимо содержать в чистоте и всегда закрывать повязками, трофические язвы подлежат местному лечению, в т.ч. при необходимости, с применением антибиотиков. Септицемия может стать показанием к госпитализации и парентеральному применению антибактериальных препаратов.
Ишемические поражения стоп требуют привлечения к лечению пациента сосудистого хирурга, который сможет рекомендовать мероприятия, направленные на улучшение местного кровообращения. Артериография конечностей может показать, что в данном случае доступна операция артериального шунтирования. При развитии сухой гангрены необходимо, прежде чем провести ампутацию, дать некротизированному участку четко отграничиться от живых тканей; тяжелое облитерирующее поражение проксимальных сосудов конечности с развитием влажной гангрены может стать показанием к экстренной ампутации конечности.
Длительно заживающие трофические язвы нуждаются в постоянных перевязках, а при инфицировании — и в назначении антибиотиков. Изготовление полноконтактных фиксирующих ортезов для таких стоп позволяет избежать длительного пребывания пациента в стационаре или постельного режима (Coleman et al.). Если в области язвы имеется «причинное» костное образование, его необходимо соответствующим образом обработать или иссечь. После заживления язвы для предотвращения ее рецидивирования необходимо носить специализированную индивидуально изготовленную обувь с полноконтактными стельками.
Патологические переломы следует лечить, по возможности, не прибегая к иммобилизации конечности, или, если иммобилизация все же необходима, в течение максимально короткого периода времени.
Едва ли не самой сложной проблемой в лечении диабетической стопы является нейрогенная деформация суставов. Артродез в подобной ситуации сопряжен с известными сложностями, в т.ч. с весьма значительным риском его несостоятельности, или порой невозможен вовсе. «Локализовать» проблему можно посредством подбора подходящего ортопедического приспособления, позволяющего частично снять нагрузку с пораженного участка стопы, что, пожалуй, будет оптимальным решением.
Об инфекционном поражении костей и суставов, риск которого существует постоянно, необходимо помнить всегда и при выявлении патологических переломов и нейрогенного поражения суставов проводить соответствующую дифференциальную диагностику. Инфекция костей и суставов стопы требует неотложного лечения.
- Читать далее "Симптомы тендинита ахиллова сухожилия и его лечение"
Оглавление темы "Заболевания стопы":- Причины искривления мизинца стопы (пятого пальца)
- Симптомы туберкулеза голеностопного сустава и его лечение
- Симптомы ревматоидного артрита голеностопного сустава и его лечение
- Симптомы подагры стопы и его лечение
- Симптомы рассекающего остеохондрита таранной кости и его лечение
- Симптомы асептического некроза таранной кости и его лечение
- Симптомы остеоартроза голеностопного сустава и его лечение
- Симптомы диабетической стопы и его лечение
- Симптомы тендинита ахиллова сухожилия и его лечение
- Симптомы разрыва ахиллова сухожилия и его лечение

