Причины боли в переднем отделе стопы и ее лечение
а) Метатарзалгия. Распространенная боль в области переднего отдела стопы обычно связана с его перегрузкой, что в свою очередь может быть обусловлено целым рядом состояний, каждое из которых приводит к неправильному перераспределению нагрузки на передний отдел стопы (например, уплощение переднего поперечного свода стопы или избыточное укорочение первой плюсневой кости); реже подобная симптоматика развивается при длительной или непривычной ходьбе, маршировании, восхождениях в горы или просто стоянии.
Все эти состояния имеют одну общую черту: они приводят к тому, что прилагаемая к стопе нагрузка взаимодействует не с теми анатомическими образованиями, которые могут и должны эту нагрузку нести, поэтому для удержания соответствующих анатомических образований в положении, позволяющем противостоять прилагаемым нагрузкам, необходимо дополнительное усилие со стороны мышц.
Болевой синдром локализуется в области переднего отдела стопы, при этом может отмечаться распластан-ность этого отдела стопы. Под головками плюсневых костей могут формироваться натоптыши.
Лечение включает: (1) устранение проблем механического характера (коррекция, если возможно, имеющейся деформации, применение стелек, позволяющих соответствующим образом перераспределить нагрузку, подбор и ношение подходящей обуви) и (2) регулярное выполнение упражнений, направленных на укрепление мышц стопы, особенно коротких мышц стопы, выполняющих функцию удержания положения переднего поперечного свода стопы.
Хорошим в этом отношении упражнением, которое пациент может выполнять самостоятельно, является следующее: необходимо встать босиком на пол, стопы свести вместе и в этом положении, сгибая пальцы и как бы цепляясь ими за пол, пытаться сдвинуть собственное тело вперед. Это упражнение достаточно выполнять 10 минут в день.
б) Боль в области плюснефаланговых суставов. Дебют воспалительных артропатий (например, ревматоидного артрита) может протекать в виде синовита плюснефаланговых суставов (ПФС) стоп. Боль в подобных случаях сочетается с отеком и болезненностью суставов переднего отдела стоп, данные проявления обычно двусторонние и симметричные.
в) Локализованная боль в области переднего отдела стопы. Если метатарзалгия характеризуется болью в области всего переднего отдела стопы, то локализованная боль и болезненность при пальпации ограничены определенной частью переднего отдела стопы и связаны с определенными заболеваниями костей или мягких тканей: «сесамоидит», остеохондрит головки плюсневой кости (болезнь Фрейберга), стрессовый перелом плюсневой кости или сдавление пальцевого нерва (болезнь Мортона).
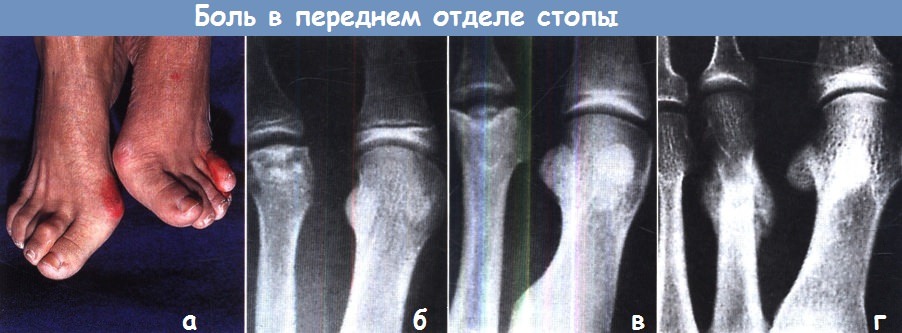
(а) Длительно существующие деформации, как, например, распластанность переднего отдела стопы, hallux valgus, молоткообразная деформация пальцев, перекрещивающиеся пальцы (у данного пациенты имеют место все эти деформации), могут стать причиной метатарзалгии.
Локализованная боль и болезненность при пальпации имеют в основе более специфическую причину.
(в) Стадии развития болезни Фрейберга. (г) Периостальное костное наслоение в области диафиза второй плюсневой кости — классический признак консолидирующегося стрессового перелома.
г) Сесамоидит. Боль и болезненность при пальпации локализуется непосредственно под головкой первой плюсневой кости и обычно усиливается при ходьбе или пассивном тыльном сгибании первого пальца. Данный термин является не совсем точным, поскольку описанная симптоматика обусловлена раздражением или воспалением перисухожильных тканей, окружающих сесамовидные кости, наиболее часто медиальную (тибиальную) сесамовидную кость, которая при ходьбе испытывает наибольшую нагрузку.
Острый сесамоидит может быть вызван прямой травмой (например, при прыжке с высоты) или нетипичной нагрузкой (например, у спортсменов-нович-ков или танцоров). Хроническая боль и болезненность в области сесамовидных костей должна настораживать врача в отношении возможного их смещения, местного инфекционного процесса (особенно у пациентов с сахарным диабетом) или аваскулярного некроза.
Хондромаляция сесамовидной кости — этот термин предложен Apley в 1966 году для объяснения таких изменений, как фрагментация медиальной сесамовидной кости и фиброзные изменения покрывающего ее хряща. На рентгенограмме в подобных случаях можно выявить двудольчатую или многодольчатую медиальную сесамовидную кость, что нередко ошибочно принимают за перелом.
Лечение обычно заключается в снижении нагрузки и использовании мягких вкладышей в обувь. При отсутствии эффекта показано местное введение ме-тилпреднизолона и местного анестетика, если и этого недостаточно, выполняется моделирующая резекция или удаление сесамовидной кости, в последнем случае необходимо избегать полного пересечения сухожилия короткого сгибателя первого пальца.
д) Болезнь Фрейберга (остеохондрит, остеохондроз). Остеохондрит (или остеохондроз) головки плюсневой кости возможно является вариантом травматического остеонекроза субхондральной костной ткани эпифиза плюсневой кости (аналогично рассекающему остеохондриту в коленном суставе). Поражается обычно головка второй (реже третьей) плюсневой кости у лиц молодого возраста (в основном девушек).
Пациенты предъявляют жалобы на боль в области плюсне-фалангового сустава (ПФС). При пальпации можно отметить увеличение размеров и болезненность головки плюсневой кости и ПФС. На рентгенограмме головка выглядит уплощенной и расширенной, шейка плюсневой кости и суставная щель ПФС также расширены.
Если пациент при ходьбе испытывает значительные дискомфортные ощущения, то показано ношение специального ортопедического сапожка или другого типа обуви с моделированной подошвой для разгрузки соответствующей головки плюсневой кости. При сохранении болевого синдрома и формировании контрактуры сустава следует подумать о синовэкто-мии, дебридменте и моделирующей резекции головки плюсневой кости. После подобной операции болевой синдром обычно в значительной мере купируется, а объем тыльного сгибания пальца увеличивается.
е) Стрессовый перелом. Стрессовые переломы, как правило, второй или третьей плюсневых костей, обычно наблюдаются у лиц молодого возраста после нетипичной физической нагрузки либо у женщин с постменопаузальным остеопорозом. При внешнем осмотре можно отметить небольшую отечность тыла стопы, диафиз соответствующей плюсневой кости становится утолщенным и болезненным.
Рентгенологическая картина в начале заболевания может не отличаться от нормальной, однако позже на рентгенограммах можно выявить тонкую поперечную линию перелома, окруженную веретенообразным облачком костной мозоли. Задолго до того, как появятся рентгенологические изменения, сцинтиграфия позволит выявить повышение накопления изотопа в зоне поражения. Лечения обычно не требуется, либо оно заключается в обеспечении функционального покоя и объяснении пациенту сути имеющейся у него патологии.
ж) Компрессия межпальцевого нерва (метатарзалгия Мортона). Метатарзалгия Мортона — довольно распространенная проблема, сутью которой является невралгия в области одного дистального межплюсневого промежутка, чаще третьего (боль в области третьего и четвертого пальцев), иногда второго (боль в области второго и третьего пальцев), реже — других. Пациент обычно предъявляет жалобы на боль при ходьбе, ощущение, будто он идет по неровной поверхности, или чувство скатавшегося под пальцами носка.
Болевой синдром усиливается при ношении тесной обуви и обычно уменьшается после снятия обуви и массирования стопы. Усилению болевого синдрома способствуют занятия, сопровождающиеся увеличением нагрузки на передний отдел стопы (бег, прыжки, танцы), которые нередко приводят к выраженному болевому синдрому и невозможности нагрузки на передний отдел стопы.
При метатарзалгии Мортона характерный болевой синдром можно вызвать путем бокового сдавливания переднего отдела стопы, что приводит в т.ч. к сдавливанию и заинтересованного межплюсневого промежутка — при этом при смещении «невромы» между головками плюсневых костей возникает характерный щелчок — патогномоничный признак данного заболевания, который носит название симптома Малдера (Mulder).
Данное заболевание по сути является компрессионным неврологическим синдромом с поражением одного из пальцевых нервов, вторичное утолщение нерва в зоне его компрессии приводит к формированию образования, напоминающего по виду «неврому». Это образование и окружающая его бурса занимают и без того тесное пространство между дистальными концами плюсневых костей, подвергаясь тем самым компрессии, особенно при ношении относительно тесной обуви, еще более сужающей размеры межплюсневых промежутков.
Лечение. Рекомендуется поэтапное лечение. Порой достаточно лишь разгрузки головок плюсневых костей с помощью подходящих ортопедических стелек и ношения более просторной обуви. Если таким образом не удается избавиться от болевого синдрома, показано введение в межплюсневый промежуток глюкокортикоида, примерно в 50% случаев таким образом удается добиться более или менее длительного эффекта.
Хирургическое лечение также обычно позволяет добиться желаемого эффекта. Оно заключается в релизе нерва путем рассечения поперечной межплюсневой связки из продольного тыльного или подошвенного доступа, большинство хирургов при этом также иссекают измененную часть нерва. Эффективность операции составляет около 90%, оставшиеся 10% пациентов продолжают испытывать в той или иной мере выраженный дискомфорт в области переднего отдела стопы.
з) Туннельный синдром предплюсны. Боль и чувствительные нарушения в области внутреннего края переднего отдела стопы, не связанные с нагрузкой, могут быть обусловлены сдавлением заднего большеберцового нерва позади и ниже внутренней лодыжки. Иногда подобная картина обусловлена наличием объемного образования в этой области, например сухожильного ганглия, гемангиомы или варикозного узла.
Болевой синдром обычно усиливается по ночам, для облегчения болевого синдрома пациенты пытаются немного пройтись или потопать ногами. В соответствующей зоне иннервации могут отмечаться парестезии и онемение кожи, однако данные симптомы обычно выражены не так четко, как при сдавлении других нервов. Правильный диагноз обычно поставить довольно непросто, однако исследование нервной проводимости может выявить замедление двигательной и чувствительной проводимости соответствующего нерва.
Лечение. Хирургическая декомпрессия нерва заключается в обнажении нерва позади внутренней лодыжки и релизе вплоть до его перехода на подошвенную поверхность стопы; иногда нерв оказывается придавленным брюшком приводящей мышцы первого пальца проксимальнее, чем обычно.
- Читать далее "Причины болезни кожи стопы и ее лечение"
Оглавление темы "Болезни стопы":- Симптомы паралитической стопы и ее лечение
- Из-за чего болит голеностопный сустав?
- Причины боли в пятках стопы и ее лечение
- Причины боли в подошве стопы при подошвенном фасциите и его лечение
- Причины боли в середине стопы и ее лечение
- Причины боли в переднем отделе стопы и ее лечение
- Причины болезни кожи стопы и ее лечение
- Причины поражения ногтей стоп и их лечение
- Прикладная анатомия голеностопного сустава и стопы

