Фиксации крестцово-подвздошного сустава проволокой. Остеосинтез крестца
Методика фиксации крестцово-подвздошного сустава методом проволочного серкляжа менее сложная. Способ позволяет стабилизировать сустав и в то же время сохранить функцию амфиартроза. Остеосинтез проволочным серкляжем противопоказан при наличии отломков в области сустава.
Положение больного на операционном столе лежа на животе. Производят дугообразный разрез от заднего гребня подвздошной кости каудально медиально. Отодвигают ягодичные мышцы, достигают тыльной стороны крестцово-подвздошного сустава. Производят вправление вывиха или репозицию перелома. В латеральную часть крестца и задний отдел подвздошной кости, отступя на 1,5-2 см от амфиартроза, вводят по 3 спонгиозных винта длиной 30 мм. После рентген-контроля вправления вывиха за головки винтов проводят проволоку. Ход проволочных петель напоминает способ шнурования ботинка.
При повреждении тазового кольца с вертикальной нестабильностью для остеосинтеза можно применять болты-стяжки. Болт вводят сзади крестца из одной задне-верхней ости подвздошной кости в другую, делая ненужной прямую фиксацию винтами. Для предупреждения ротации обычно вводят два болта. Остеосинтез крестца
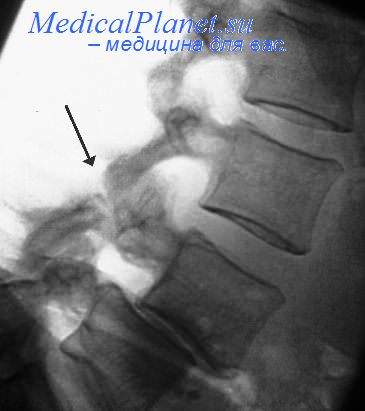
Нестабильность тазового кольца может быть связана с переломом крестца, причем при смешенных переломах зачастую есть повреждение нервов, что является причиной боли в отдаленный период. В связи с этим в последние годы проявляется интерес к хирургическому лечению переломов крестца.
Остеосинтез крестца выполняют с помощью узких пластин. Производят тыльный доступ к крестцу. Одну или две узкие пластины моделируют поперечно по крестцу после репозиции перелома. Нa уровне 1 и 3 крестцовых позвонков пластину фиксируют с обеих сторон к крылам крестца спонгиозными винтами. При оскольчатых переломах, если указанный вид фиксации невозможен, то пластину с одной или обеих сторон фиксируют к подвздошным костям. Для остеосинтеза можно применять реконструктивные пластины.
Послеоперационное лечение зависит от вида повреждения и прочности фиксации.
После остеосинтеза повреждений таза тина В, положение конечностей свободное, валики под коленные суставы и гамак не применяют. С первых дней назначают лечебную гимнастику, которую проводят по трем периодам.
В первый период, продолжающийся 8-10 дней до снятия швов, проводят профилактику таких ранних послеоперационных осложнений, как пневмония, парез кишечника, флеботромвоз, атрофия мышц. С этой целью с первых дней назначают дыхательные упражнения статического типа, надувание мяча, дыхание через трубку или плотно сжатые губы.
Со 2-го дня вводят общеразвивающие упражнения для верхних и нижних конечностей, мышц живота в облегченном положении, изометрические упражнения для мышц голени и бедра. Не рекомендуют отведение и ротацию в тазобедренных суставах, так как эти движения вызывают напряжение поврежденных связок, повторяя механизм травмы. Выполнение упражнений не должно вызывать боли.
Второй период начинается с момента снятия швов, то есть с 8-10-го дня, продолжается до окончания постельного режима. В этот период проводят дельнейшую активизацию больного, восстанавливают ротационные движения в тазобедренных суставах, укрепляют мышцы живота и конечностей, готовят больного к вертикальному положению. Повороты на живот и на бок разрешают через 10-14 дней, сидеть в постели - через 3 нед. Лечебную гимнастику проводят лежа в постели на спине, на боку, а к концу периода - на животе. Для укрепления мышц верхних и нижних конечностей делают упражнения с гантелями.
На 3-й неделе после операции больного поднимают с постели и разрешают ходьбу. В течение 2 нед целесообразно пользоваться костылями. С началом ходьбы гимнастика проводится по плану третьего периода: ее задача — укрепление мышц конечностей, туловища, позвоночника.
При повреждениях типа В2, В3 в связи с повреждением не только лобкового симфиза, но и переломами лонных и седалищных костей добиться стабилизации переломов удается далеко нe всегда, поэтому реабилитация больных проводится более осторожно и длительно.
После стабильной фиксации вентрального и дорсального отделов тазового кольца при повреждениях типа С пострадавшим разрешают самостоятельно поворачиваться в постели, лежать на животе и на боку, на 3-5-е сутки после операции назначают лечебную гимнастику, включающую пассивные и активные движения в тазобедренных суставах. Через 2-3 нед при отсутствии противопоказаний со стороны других органов и систем пациентов поднимают и разрешают ходить с помощью костылей, не нагружая поврежденной стороны таза до периода сращения перелома. Аппарат внешней фиксации после пробного снятия держателей стержней и контрольной рентгенографии снимают через 6 нед после операции. Пластины с вентрального отдела удаляют через 6 мес, пластины, размещенные на вентральной поверхности крестцово-подвздошного сустава, удалять нецелесообразно.
Прогноз результата лечения зависит от анатомичности восстановления дорсального отдела тазового кольца, неврологической симптоматики вегетативных нарушений (половая функция, недержания ), высокого риска тромбоза, опасности послеоперационной грыжи, вторичной оссификации, болезненного псевдоартроза, укорочения конечности, лимфостаза.
- Читать далее "Повреждения вертлужной впадины. Причины травмы вертлужной впадины"
Оглавление темы "Лечение переломов таза":1. Консервативная терапия переломов таза. Методы восстановления целостности таза
2. Оперативное лечение переломов таза. Принципы хирургического восстановления таза
3. Остеосинтез таза. Хирургические доступы при остеосинтезе таза
4. Внешний остеосинтез таза. Методы внешнего остеосинтеза таза
5. Остеосинтез лонного симфиза. Метод 8-образного серкляжа
6. Остеосинтез крестцово-подвздошного сустава пластинами. Укрепление крестцово-подвздошного сустава винтами
7. Фиксации крестцово-подвздошного сустава проволокой. Остеосинтез крестца
8. Повреждения вертлужной впадины. Причины травмы вертлужной впадины
9. Лечение переломов вертлужной впадины. Алгоритм лечения переломов вертлужной впадины
10. Консервативное лечение переломов вертлужной впадины. Хирургическое лечение травм вертлужной впадины

