Вывих в суставе Шопара. Вывих в суставе Лисфранка
При разрыве всех связок, охватывающих кость, может происходить вывих таранной кости из верхнего и нижнего голеностопного суставов. В большинстве случаев таранная кость располагается позади большеберцовой кости.
После неотложной открытой репозиции проводят трансфиксацию вывихнутого сустава. Рентгенологический контроль в течение 2 лет проводят с целью своевременного распознавания некроза таранной кости, возникающего вследствие нарушения её васкуляризации.
Вывих в суставе Шопара. Линия вывиха проходит между таранной и пяточной костями с одной стороны и ладьевидной и кубовидной - с другой. В большинстве случаев вывих предплюсневых и плюсневых костей происходит в краниальном или плантарном направлени, при этом, как правило, наблюдается сдавление мягких тканей.
После репозиции осуществляют временный артродез с использованием спиц Киршнера.
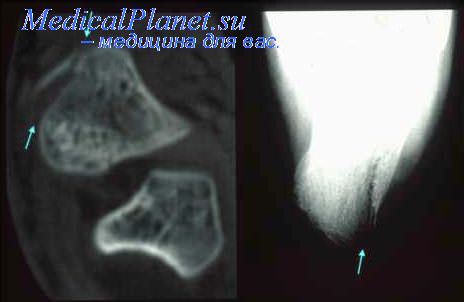
Вывих в суставе Лисфранка
Плоскость вывиха расположена между кубовидной и клиновидными костями с одной стороны и костями плюсны с другой. Вследствие травмы возможен вывих одной или всех костей плюсны. Различают дивергирующие, гомолаторальные и переломо-вывихи в суставе Лисфранка. Часто наблюдаются сопутствующие переломы основания плюсневых костей а также сдавление кожного покрова.
Гомолатеральный переломовывих в суставе Лисфранка происходит в результате торможения с чрезмерным сгибанием, регистрируется в 68 % случаев. На рентгенограмме вторая плюсневая кость отведена. Она может быть внедрена между внутренней и наружной клиновидными костями, поэтому восстановление соотношений в суставе Лисфранка следует начинать с точной ориентации второй плюсневой кости
После репозиции показано образование временного артродеза с иснользованем спиц Киршнера. При гомолатеральном вывихе делают тыльный медиальный доступ и реконструкцию основания второй плюсневой кости, вправление и трансартикулярную фиксацию первой плюсневой кости, а также третьей—пятой плюсневых костей используя 3,5-миллиметровые кортикальные винты в качестве позиционных.
Проводят анатомическую репозицию и предварительную фиксацию второй плюсневой кости с клиновидной. Временно фиксируют спицей с резьбой на конце, зенкуют отверстие, нарезают резьбу метчиком и вводят 3,5-миллиметровый кортикальный винт. Спицы Киршнера откусывают ниже уровня кожи.
Репонируют первую плюсневую кость и предварительно фиксируют ее спицей Киршнера с резьбой на конце. Рассверливают отверстие в медиальной клиновидной кости, нарезают резьбу метчиком и вводят винт длиной 46 мм. Спицы удаляют.
Подобным же образом фиксируют третью плюсневую кость. Производят анатомическую репозицию четвертой и пятой плюсневых костей. Временно фиксируют спицей и вводят кортикальный винт. Делают прокол мягких тканей у основания пятой плюсневой кости и вводят винт.
Винты удаляют через 8 нед после операции.
- Читать далее "Переломы костей стопы. Переломы пальцев ног"
Оглавление темы "Травмы пяточной кости и стопы":1. Послеоперационное лечение вывиха таранной кости. Повреждения пяточной кости
2. Лечение перелома пятки. Остеосинтез пяточной кости
3. Отрывной перелом пяточного бугра. Переломы пяточной кости в виде языка
4. Внутрисуставные переломы пяточной кости. Переломы пятки с повреждениями мягких тканей
5. Осложнения переломов пяточной кости. Прогноз переломов пятки
6. Вывихи стопы. Вывих в голеностопном суставе и подторонном суставе
7. Вывих в суставе Шопара. Вывих в суставе Лисфранка
8. Переломы костей стопы. Переломы пальцев ног
9. Открытые переломы. Классификация открытых переломов
10. Диагностика открытых переломов. Лечение открытых переломов

