Принципы реанимации детей - оживления
Интенсивная терапия и реанимация — быстро развивающаяся медицинская специальность, решающая задачи лечения больных с нарушенными механизмами поддержания гомеостаза. Цель интенсивной терапии — поддержание физиологического равновесия в организме при лечении основной патологии.
Врачи-реаниматологи должны владеть методами ИВЛ, поддержания деятельности сердечно-сосудистой системы, коррекции острых нарушений электролитного баланса и коматозных состояний, знать основные принципы обеспечения пищевых потребностей пациентов. Реаниматология как наука базируется на основе других медицинских специальностей, в особенности пульмонологии, кардиологии, неврологии и хирургии.
Основные принципы реанимации:
1. Поддержание жизненно важных функций. В любой ситуации реализация мероприятий по обеспечению основных жизненно важных функций отодвигает на второй план все прочие методы жизнеобеспечения.
2. Быстрое выполнение вмешательства. Все экстренные вмешательства следует выполнять немедленно (не теряя времени на трудоёмкие и длительные лабораторные исследования).
3. После каждого вмешательства необходимо вновь оценить состояние больного.
Поддержание основных жизненно важных функций организма:
1. Искусственная вентиляция лёгких — основное и самое важное неотложное мероприятие у ребёнка в состоянии апноэ. При правильно проводимой искусственной вентиляции экскурсия грудной клетки должна быть умеренной (но не чрезмерной).
а. Обеспечение проходимости дыхательных путей. Если дыхание отсутствует, то запрокидывают голову ребёнка назад и одновременно освобождают ротовую полость от содержимого (рвотные массы).
b. Оценка возможности самостоятельного дыхания. Если дыхание отсутствует, делают два медленных выдоха в дыхательные пути пациента.
с. Если имеется подозрение на препятствие для прохождения воздуха, то вышеописанную процедуру вновь повторяют. При отсутствии эффекта выполняют мероприятия, проводимые при обструкции дыхательных путей.

2. Кровообращение:
а. У грудных детей пульс проверяют на бедренных или плечевых артериях, у детей старше года — на сонных артериях.
b. Если пульс отсутствует, немедленно проводится закрытый массаж сердца (через переднюю грудную стенку) в сочетании с искусственной вентиляцией.
3. Тактика при обструкции дыхательных путей. У ребёнка с внезапным нарушением дыхания, сопровождающимся кашлем, удушьем и стридором, следует заподозрить аспирацию инородного тела.
a. Дети грудного возраста. Попеременно выполняют поколачивание по спине либо толчки в грудь (повторяя каждый приём по четыре раза) до восстановления спонтанного дыхания или до достижения возможности выполнить ИВЛ с помощью ручных приспособлений.
(1) Поколачивание по спине. Младенца следует, поддерживая головку, «перекинуть» через руку реанимирующего и основанием ладони постучать между лопатками.
(2) Нанесение толчков в грудь. Ребёнка следует повернуть лицом кверху и, поддерживая головку, наносить толчки в грудь.
b. Дети более старшего возраста. Выполняют приём Хаймлиха (нанесение поддиафрагмальных толчков) до выталкивания инородного тела или повторяют приём десять раз, после чего вновь оценивают состояние ребёнка. Отечественные хирурги при аспирации инородного тела рекомендуют потрясти ребёнка в положении вниз головой, взяв его за ножки.
(1) Ребёнок в бессознательном состоянии. Приём выполняют, укладывая ребёнка на жёсткую поверхность; оказывающий помощь располагается над ним. Основание ладони, сложенной в кулак, располагают под мечевидным отростком и, надавливая на кулак ладонью другой руки, наносят толчки в направлении кверху, придерживаясь средней линии.
(2) При сохранённом сознании ребёнка оказывающий помощь становится или садится позади ребёнка и, располагая область больших пальцев сжатых в кулак кистей под мечевидным отростком, наносит толчки в виде быстрых движений кверху, стараясь при этом не повредить мечевидный отросток и внутренние органы.
c. Противопоказания:
(1) Приёмы для устранения обструкции дыхательных путей не следует выполнять в случаях постепенного развития признаков дыхательной недостаточности (в течение нескольких часов или дней), особенно при сопутствующем подъёме температуры или других признаках инфекционного заболевания.
(2) Приём Хаймлиха нельзя применять у детей до 1 года.
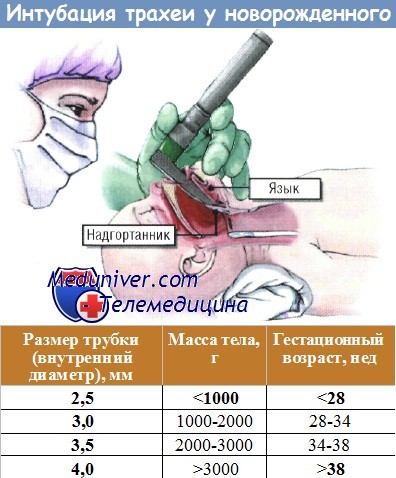
Сложные методы жизнеобеспечения
Быстрая оценка состояния сердечно-сосудистой и дыхательной систем, лечебное вмешательство, повторная оценка состояния.
1. Быстрая оценка состояния сердечно-сосудистой и дыхательной систем. Позволяет определить первоочерёдность лечебных мер; производится последовательно и быстро, в течение 0,5-1 минут.
a. Оценке подлежат:
(1) Дыхательные пути. Проверяют проходимость и оценивают как проходимые (1), проходимые при определённом положении тела (2) или непроходимые (3), требующие выполнения интубации или других вмешательств.
(2) Дыхание. Оценивают: частоту, затрачиваемые усилия (по участию в акте дыхания вспомогательной мускулатуры), затруднение при прохождении воздуха по дыхательным путям, окраску кожных покровов.
(3) Кровообращение. Оценивают по ЧСС; АД; периферическому и центральному пульсу; кровоснабжению кожи и ЦНС.
b. Последовательность оценки:
(1) Осмотр. Обращают внимание на частоту дыхания; усилия, затрачиваемые на дыхание; цвет кожных покровов и адекватность неврологических реакций возрасту пациента.
(2) Пальпация. Прощупывают периферический и центральный пульс, определяют наощупь температуру, капиллярный кровоток, реакцию на болевое раздражение, нижний край печени.
(3) Аускультация. Оценивают прохождение воздуха по дыхательным путям, тоны сердца.
c. Состояние больного оценивают следующим образом:
(1) Стабильное: дыхательные пути свободны, дыхание ровное, спокойное; показатели кровообращения соответствуют типичным изменениям при данной патологии и температурной реакции пациента.
(2) Нарушение дыхания: нарушение проходимости дыхательных путей, но адекватная вентиляция (газообмен) и сохранённое сознание.
(3) Дыхательная недостаточность: нарушение вентиляции при адекватном кровообращении. В отечественной практике дыхательная недостаточность — состояние организма, при котором нормальная функция аппарата внешнего дыхания недостаточна для обеспечения нормального лёгочного газообмена. Состояние, описываемое в «Нарушение дыхания», соответствует первой степени вентиляционной дыхательной недостаточности обструктивного типа.
(4) Ранняя стадия шока: снижение тканевой перфузии при нормальном АД
(5) Поздняя стадия шока: выраженное значительное снижение перфузии на фоне выраженной артериальной гипотензии.
(6) Лёгочно сердечная недостаточность: брадикардия, патологический тип дыхания, отсутствие пульса (невозможно выяснить, является ли сердечно-лёгочная недостаточность следствием нарушения функции дыхательной или сердечно-сосудистой системы).
(7) Остановка дыхания и сердца: отсутствие дыхательных движений и сердечных сокращений.
2. Лечебные вмешательства:
а. Стабильное состояние. Лечение при стабильном состоянии ребёнка включает оценку факторов, установленных при более тщательном сборе анамнеза и функциональном исследовании, и периодическую оценку объективного статуса ребёнка.
b. Нарушение дыхания. Ребёнку с нарушением дыхания необходимо создать комфортные условия, разрешив родителям остаться с ним и обеспечив за ним наблюдение обученного персонала. Показаны: мониторинг сердечной деятельности и оксиметрия, ингаляция кислорода при хорошей её переносимости. Диагностическая и лечебная тактика определяются на основе более полного анамнеза, физикального исследования и частой оценки состояния ребёнка.
c. Дыхательная недостаточность. Ребёнка с дыхательной недостаточностью следует изолировать от родителей, обеспечить кардиомониторное наблюдение, произвести оксиметрию, наладить вдыхание через маску или интубационную трубку газовой смеси с высоким содержанием кислорода. После каждого вмешательства следует вновь оценивать состояние ребёнка и в дальнейшем делать это, по возможности, часто.
d. Шок. Ребёнка в состоянии шока необходимо изолировать от родителей; обеспечивают кардиомониторное наблюдение и оценивают состояние через короткие интервалы времени. Следует наладить введение жидкостей через периферическую или центральную вену или внутрикостным путём (последний метод при шоке в отечественной практике не применяется, т.к. не обеспечивает адекватный объём инфузии). Следует различать шок, вызванный нарушением ритма сердца, и расстройства гемодинамики, вызванные другими причинами (например, обезвоживанием, сепсисом). Оценивать состояние ребёнка следует достаточно часто.
(1) При отсутствии нарушений ритма сердца или сердечной недостаточности следует в/в струйно ввести солевой или коллоидный раствор и оценить состояние ребёнка. Могут потребоваться повторные введения.
(2) При наличии сердечной недостаточности дополнительно может потребоваться инфузионная терапия инотропными препаратами (такая необходимость у детей возникает относительно редко).
e. Лёгочно-сердечная недостаточность. Необходимо обеспечить кардиомониторное наблюдение, наладить дыхание чистым кислородом через маску или интубационную трубку и оценить состояние пациента.
(1) Если показатели кровообращения улучшаются, то причина тяжёлого состояния ребёнка, скорее всего, — дыхательная недостаточность, которую необходимо устранить после дальнейшей оценки..состояния.
(2) Если ребёнок продолжает оставаться в шоке, то причина лёгочно-сердечной недостаточности, очевидно, в нарушении кровообращения.
f. Остановка дыхания и кровообращения. Желудочковая тахикардия и фибрилляция — редкие причины остановки сердца у детей.
(1) При остановке сердца подключают кардиомонитор и налаживают вентиляцию лёгких через маску или интубационную трубку. Катетеризируют вену, не прекращая реанимационных мероприятий. Если кровообращение восстановить не удаётся с помощью искусственной вентиляции и наружного массажа сердца, то в сосуд или в трахею вводят адреналин.
(2) Оценивают состояние ребёнка и, если продолжается асистолия или брадикардия, в сосуд или в трахею вводят атропин.
(3) При повторной оценке состояния ребёнка учитывают газовый состав крови. Если имеется выраженный метаболический ацидоз при адекватной вентиляции лёгких, можно ввести, но только в/в, бикарбонат натрия. Не вводите бикарбонат через эндотрахеальную трубку!
- Читать далее "Нарушение ритма сердца у ребенка - диагностика, лечение"
Оглавление темы "Проблемы неонатологии":- Принципы беседы с родителями новорожденного ребенка
- Принципы реанимации детей - оживления
- Нарушение ритма сердца у ребенка - диагностика, лечение
- Нарушения оксигенации и вентиляции у детей - причины, диагностика
- Методы поддержания дыхания у детей
- Интенсивная терапия при сердечно-сосудистой недостаточности у детей
- Наследственные болезни и пороки развития у детей - причины, распространенность
- Что такое дисморфия, синдром, дисплазия?
- Медико-генетическое консультирование семей - задачи, принципы
- Пренатальная диагностика врожденных пороков - задачи, принципы

