Патология тромбоцитов у детей - причины, признаки, диагностика
Тромбоцитарные нарушения могут носить как качественный, так и количественный характер. Количественные нарушения обнаруживают при подсчёте тромбоцитов в мазке периферической крови. Качественные нарушения выявляют при проведении тестов, определяющих время кровотечения, агрегацию и адгезию тромбоцитов, ретракцию кровяного сгустка.
1. Количественные нарушения. Тромбоцитопения — снижение числа тромбоцитов (норма — 150-350x1012/мл) — наиболее распространённая причина кровотечений. Низкое число тромбоцитов может быть связано либо с недостаточностью их образования, либо с сокращением срока их жизни. Интенсивность тромбоцитопоэза обычно оценивают по числу мегакариоцитов в костномозговом пунктате.
a. Тромбоцитопения при снижении образования тромбоцитов:
(1) Причиной тромбоцитопении может быть аплазия костного мозга, приводящая к панцитопении. Неэффективный тромбоцитопоэз может сочетаться с мегалобластическим типом кроветворения.
(2) Амегакариоцитарная тромбоцитопения характеризуется различными вариантами наследования. При синдроме тромбоцитопении и отсутствия лучевой кости (TAR-синдром) наблюдают врождённые пороки почек и сердца.
(3) Синдром Вискотта-Олдрича клинически характеризуется экземой, повторными инфекционными заболеваниями на фоне недостаточности Т- и В-клеточного иммунитета и тромбоцитопенией (последняя может быть тяжёлой, кровотечения часто осложняются сепсисом). В мазке периферической крови находят мелкие тромбоциты (микротромбоциты).
b. Тромбоцитопения при укорочении срока жизни тромбоцитов:
(1) Иммунная тромбоцитопения может быть вызвана вирусной инфекцией или лекарственной болезнью, но у детей в большинстве случаев — идиопатическая. Термин идиопатическая тромбоцитопеническая пурпура (ИТП) относят к тромбоцитопении неидентифицированного генеза. По-видимому, у большинства больных усиление разрушения тромбоцитов обусловлено аутоиммунным процессом (мононуклеарные фагоциты уничтожают опсонизированные тромбоциты).
(a) Патогенез. ИТП может возникать после лёгкой вирусной инфекции или вакцинации; обычно начинается остро, с кровоизлияний в кожные покровы и слизистые оболочки. Тяжёлое кровотечение может развиться в результате травмы.
(b) Клиника. Несмотря на низкое содержание тромбоцитов, тяжёлые внутренние кровотечения развиваются редко. В 80-90% случаев ИТП разрешается самопроизвольно в течение 1-6 месяцев. Иногда заболевание приобретает рецидивирующий или хронический характер. Уровень смертности менее 1%.
(с) Лечение. В большинстве случаев у детей с острой формой ИТП происходит спонтанное выздоровление; возможно консервативное лечение. Использование кортикостероидов спорно, хотя некоторые специалисты рекомендуют в начальном периоде и при тяжёлом течении короткий курс кортикостероидной терапии. Имеются попытки лечения рефрактерных случаев ИТП внутривенным введением g-глобулина, иммуносупрессивных препаратов или спленэктомией.
(2) Гиперспленизм ассоциирован с тромбоцитопенией, равно как с анемией и нейтропенией.
(3) Тромбоцитопения также может быть связана с развитием ДВС-синдрома.
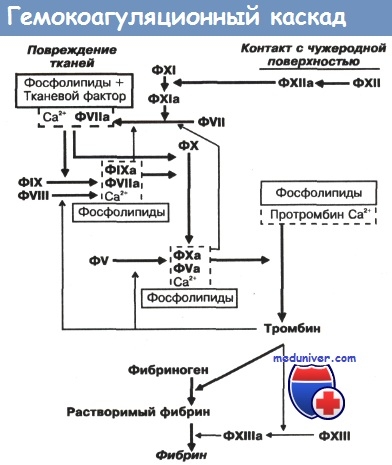
Активация фактора XII запускает внутренний механизм; наружный механизм индуцируется через высвобождение тканевого фактора и активацию фактора VII.
Оба пути приводят к активации фактора X.
с. Тромбоцитопения новорождённых встречается нередко; среди наиболее частых причин — врождённые инфекции, бактериальный сепсис, иммунопатологии и ДВС-синдром. При иммунной тромбоцитопении новорождённых в организме матери образуются AT против её собственных тромбоцитов (аутоиммунные AT) или тромбоцитов плода (изоиммунные AT). IgG проникают через плаценту и опсонизируют тромбоциты плода, а мононуклеарные фагоциты поглощают их.
(1) Аутоиммунные AT образуются у женщин с ИТП, СКВ, лекарственной формой тромбоцитопении (число тромбоцитов у матери ниже нормы).
(2) Изоиммунные AT вырабатываются организмом матери при экспрессии тромбоцитами плода Аг, отсутствующих на тромбоцитах матери (число тромбоцитов у матери нормально).
2. Качественные нарушения функции тромбоцитов (тромбоцитопатии) могут быть врождёнными и приобретёнными; характерно наличие функционально неполноценных тромбоцитов при нормальном их содержании.
а. Врождённые тромбоцитопатии:
(1) Синдром Бернара-Сулье — наследственное расстройство системы свёртывания; лёгкая тромбоцитопения, умеренная и тяжёлая геморрагическая пурпура, гигантские тромбоциты в мазке периферической крови.
(2) Тромбастения Глянцманна [болезнь Глянцманна-Негеле] — заболевание связано с дефектом гликопротеинового комплекса IIb-IIIa мембраны тромбоцитов. Тромбоциты при этом не могут абсорбировать ряд катионных белков или агрегировать; патология может быть выявлена при помощи теста агрегации тромбоцитов.
(3) Синдром «серых» тромбоцитов характеризуется лёгким геморрагическим диатезом и отсутствием а-гранул в цитоплазме тромбоцитов.
(4) Болезнь недостаточности пула накопления характеризуется нарушением тромбоцитарной реакции высвобождения при их физиологической стимуляции. Тромбоциты нормально агрегируют при стимуляции экзогенным АДФ, но не высвобождают собственный АДФ в нормальных количествах. Число гранул в тромбоцитах снижено.
b. Приобретённые тромбоцитопатии:
(1) Лекарственная (в особенности аспириновая) тромбоцитопатии — наиболее распространённый вариант нарушения функции тромбоцитов. Аспирин подавляет высвобождение содержимого гранул тромбоцитов (например, АДФ), что снижает интенсивность второй волны агрегации тромбоцитов.
(2) Миелопролиферативные расстройства (нарушения образования миелоцитов в костном мозге) также сопровождаются нарушениями функции тромбоцитов.
- Читать далее "Патология плазменных факторов свёртывания у детей - причины, признаки, диагностика"
Оглавление темы "Детские болезни":- Дефекты морфологии лейкоцитов у детей: синдромы Шедьяка-Штайнбринка-Хигаси, Мая Хеглина, Пельгера-Хюэта
- Нейтропения у детей - причины, признаки, диагностика
- Геморрагические диатезы у детей - причины, признаки, диагностика
- Патология кровеносных сосудов у детей - причины, признаки, диагностика
- Патология тромбоцитов у детей - причины, признаки, диагностика
- Патология плазменных факторов свёртывания у детей - причины, признаки, диагностика
- Частота и причины опухолей у детей
- Клиника и проявления опухолей у детей
- Стадии опухолей у детей и их характеристика
- Принципы лечения злокачественных опухолей у детей

