Симптоматология и течение внутричерепных осложнений в отоларингологии.
Среди внутричерепных осложнений различают наружный пахименингит (экстрадуральный абсцесс), внутренний пахименингит (субдуральный абсцесс), арахноидит, серозный и гнойный лептоменингит, абсцесс мозга, тромбофлебит венозных пазух твердой мозговой оболочки.
Наружный пахименингит (экстрадуральный абсцесс) Экстрадуральный абсцесс был обнаружен по статистике Бургера в 54 случаях из 534 риногенных внутричерепных осложнений, по В. И Амитину в 31 из 163 случаев. Большинство диагнозов было поставлено во время операции по поводу хронического фронтита, сопровождавшегося всегда костным некрозом. Изменения твердой мозговой оболочки в большинстве случаев довольно типичны: отмечается ее покраснение, наложение фибрина утолщение, гранулирование и скопление гноя в пространстве, ограниченном спайками между костью и твердой мозговой оболочкой. Диагноз до операции затруднен тем, что головная боль, небольшое повышение температуры и общее плохое самочувствие могут быть обусловлены основным заболеванием.
Внутренний пахименингит (субдуральный абсцесс). Субдуральный абсцесс как нозологическая единица известен давно. Он чаще всего является результатом травмы. При заболеваниях придаточных пазух носа субдуральный асбцесс описывается Бургером вместе с лептоменингитом, с которым он чаще всего сочетается и поэтому редко выявляется как самостоятельное заболевание. Я. С. Темкин придерживается мнения, что эта форма заболевания должна называться субдуральной эмпиемой, поскольку существует как самостоятельное заболевание. Далеко не все согласны с термином субдуральный абсцесс или эмпиема и поэтому в литературе встречаются и другие названия: ограниченный менингит, кортикальный абсцесс, интрадуральный абсцесс, интрапиаарахноидальный абсцесс.
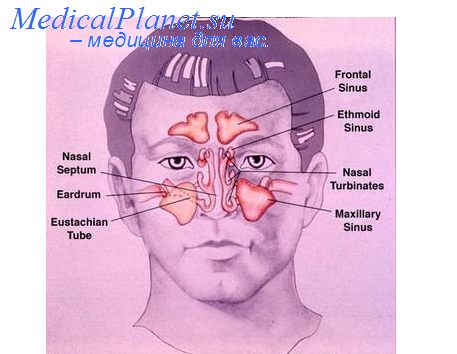
Мы условно сохраняем здесь наиболее частое название процесса, полагая, что все же нагноение локализуется в субдуральном пространстве. Часто оно захватывает в той или иной степени, и другие рядом лежащие ткани. При таком состоянии иногда в твердой мозговой оболочке обнаруживается фистула, иногда же оболочка остается мало измененной, так как инфекция распространяется по венозным путям из слизистой оболочки пазуих к твердой мозговой оболочке, проникая глубже также путем тромбозирования ее вен. Нередко в процесс вовлекается и верхний продольный синус. Субдуральный абсцесс обычно распространяется над лобной, теменной и верхней частью височной доли мозга, если источником поражения был фронтит. Оба мозговые полушария могут быть покрыты гноем, который, если больной быстро не погибает, становится вязким и инкапсулируется.
Процесс может закончиться прорастанием полости соединительнотканными тяжами. Чаще всего довольно быстро возникают симптомы менингита, которым предшествует иногда припухлость, покраснение, болезненность в области кожи лба. По мере накопления гноя в субдуральном пространстве и увеличения давления на мозговую ткань появляется ряд симптомов сдавления, характерных для абсцессов мозга. В некоторых случаях легко можно спутать субдуральный абсцесс с прорывом абсцессов мозга на поверхность. В этом случае помощь оказывает исследование спинномозговой жидкости, которая при прорыве абсцесса мозга дает очень высокий плеоцитоз. Что касается развития картины заболевания, то в обоих случаях оно идет бурно, часто сопровождается судорогами, моторной афазией, гемиплегией и появлением патологических рефлексов. Брадикардии и застойных явлений на дне глаза почти никогда не наблюдается. Диагноз затрудняется еще тем, что субдуральный абсцесс в большинстве случаев сочетается с рядом других поражений: тромбозом верхней продольной пазухи, корковыми абсцессами, наружным пахименингитом и т. д.
Субдуральному абсцессу (субдуральной эмпиеме) посвящены обстоятельные работы Шульца (Schultz) и Вуда (Wood). Шульц подчеркивает, что субдуральная эмпиема распознается редко и мало обсуждается в литературе. Эта форма воспаления сопровождается инфекцией и развитием менингеальных явлений, повышением внутричерепного давления и симптомами локального поражения мозга. Наблюдается жестокая головная боль, высокая температура. При вовлечении в процесс вещества мозга усиливаются жалобы на недомогание, появляется ступор, ригидность затылочных мышц, расстройство зрения, парез глазодвигательного нерва. При тромбозе кортикальных сосудов возникает гемипарез мышц лица и верхней конечности.
В 1955 г. Гарпман (Harpmann) дал также подробное описание картины разлитого субдурального нагноения, основанное на наблюдении 6 больных фронтитом и 2 больных гайморитом. Он также подчеркивает наличие лихорадки, симптомов раздражения мозговых оболочек, очаговых корковых симптомов. Распространение гноя вдоль lalx cerebri сопровождается параличами.
Шульц указывал, что смертельный исход при субдуральной эмпиеме наблюдался прежде в 90—100% случаев.
О хороших результатах лечения субдуральных абсцессов сообщает в 1956 г. Стефенс и Уэлч.
- Читать далее "Арахноидит, серозный менингит, гнойный лептоменингит, абсцесс мозга в отоларингологии."
Оглавление темы "Осложнения в отоларингологии.":1. Причина орбитальных осложнений в отоларингологии.
2. Патологоанатомическая картина орбитальных риногенных осложнений.
3. Симптоматология и течение орбитальных риногенных осложнений.
4. Сопутствующая клиника орбитальных риногенных осложнений.
5. Диагноcтика орбитальных риногенных осложнений.
6. Внутричерепные риногенные осложнения. Причина внутричерепных осложнений в отоларингологии.
7. Симптоматология и течение внутричерепных осложнений в отоларингологии.
8. Арахноидит, серозный менингит, гнойный лептоменингит, абсцесс мозга в отоларингологии.
9. Риногенный тромбофлебит в отоларингологии.
10. Лечение внутричерепных осложнений в отоларингологии.

