Гнойный компонент гранулематоза Вегенера. Васкулит при болезни Вегенера
Гнойный компонент гранулематоза Вегенера следует особенно иметь в виду при биопсии. При поверхностно взятой инцизионной биопсии патогистолог может обнаружить только гнойно-некротическое воспаление и банальную грануляционную ткань. Выявление в грануляциях единичных гигантских многоядерных клеток, фибриноидного некроза стенок сосудов грануляционной ткани, гнойных васкулитов, выраженного отека и фибринозного экссудата всегда подозрительно на наличие гранулематоза Вегенера. Как правило, повторная биопсия, взятая на более глубоком уровне, позволяет выявить характерную картину гранулематоза.
Гнойный или субпуративный компонент гранулематозного воспаления подчеркивал еще Вегенер, отмечая значительную примесь нейтрофильных лейкоцитов в составе продуктивных клеточных инфильтратов. Наряду с нейтрофильными лейкоцитами мы отмечаем также присутствие эозинофильных лейкоцитов в гранулематозной ткани, особенно в тканях носа и околоносовых пазух; что касается тучных клеток, то выявление их специальными методами окраски возможно в зоне продуктивных васкулитов и по периферии гранулематозного инфильтрата. В «эпицентре» поражения и особенно в субпуративных зонах тучные клетки практически не определяются, что мы объясняем их дегрануляцией в участках активно протекающего воспаления.
Оценивая в целом характер клеточной инфильтрации при гранулематозе Вегенера, можно отметить ее полиморфизм, на фоне которого своеобразным «дуэтом» выделяются плазматические клетки и сегментоядерные лейкоциты как отражение взаимопроникновения иммунных и воспалительных реакций.
При диагностике гранулематоза Вегенера мы придаем существенное значение обнаружению васкулитов. В связи с этим следует остановиться подробнее на характере поражения сосудов при этом заболевании. В ранних описаниях данное заболевание трактовалось как риногенный вариант узелкового периартериита; тем самым подчеркивалось преимущественное поражение мелких артерий мышечного типа. Однако уже в последующих публикациях обращалось внимание на возможность поражения артериол и артерий среднего калибра наряду с сосудами венозного русла.
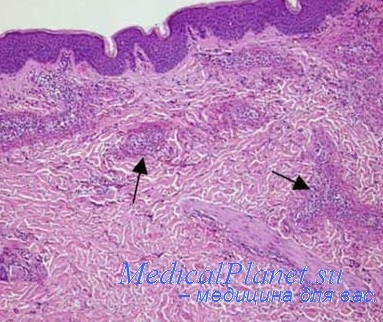
При поражении артериальных сосудов преобладают деструктивные и деструктивно-продуктивные формы васкулитов, т. е. с воспалительной клеточной реакцией в стенке сосуда и по периметру адвентиции. Наиболее тяжелым типом деструкции является фибриноидный некроз сосудистой стенки сегментарного или циркулярного характера. В связи с потерей сосудистого тонуса в участках сегментарного фибриноидного некроза образуется аневризматическое выпячивание сосудистой стенки, а при циркулярном некрозе — резкое паралитическое расширение просвета с изменением калибра сосуда. Иногда фибрииоидный некроз сопровождается разрывом сосудистой стенки с развитием кровоизлияния.
На уровне венозного русла сосудистые поражения чаще носят продуктивный и экссудативно-продуктивнын характер, нередко с развитием тромбоза (тромбоваску-литы). Продуктивные периваскулярные реакции на уровне венул с некрозом центрального сосуда по формальным признакам соответствуют гранулеме.
Итак, отличительной особенностью сосудистых поражений при гранулематозе Вегенера следует считать вовлечение сосудов как артериального, так и венозного русла с преимущественным поражением сосудов мелкого калибра.
Второй особенностью васкулитов при гранулематозе Вегенера является обязательное присутствие в клеточной инфильтрации сосудистой стенки сегментоядерных лейкоцитов, вплоть до развития гнойных васкулитов.
Эта особенность чрезвычайно важна для дифференциальной диагностики с васкулитами инфекционной природы. Так, обнаружение гнойных васкулитов позволило Н. Klinger в свое время исключить сифилитическую природу описанного им заболевания, так как сифилису свойственны продуктивные васкулиты с развитием склероза, главным образом артерииты.
Наконец, для гранулематоза Вегенера характерны васкулиты с 1—2 гигантскими клетками, расположенными периваскулярно или в пределах сосудистой стенки, известные как гигантоклеточные васкулиты. Обнаружение подобного рода васкулитов в сочетании с гнойно-некротическим воспалением даже в отсутствие в исследуемом биоптате картины гранулематоза, по нашему опыту, может служить основанием для морфолологической диагностики болезни Вегенера, если имеется соответствующая клиническая картина.
- Читать далее "Патогистологические признаки гранулематоза Вегенера. Сыворотки для диагностики болезни Вегенера"
Оглавление темы "Морфология и течение гранулематоза Вегенера":- Полиморфизм гигантских многоядерных клеток при гранулематозе Вегенера. Некрозы при болезни Вегенера
- Гнойный компонент гранулематоза Вегенера. Васкулит при болезни Вегенера
- Патогистологические признаки гранулематоза Вегенера. Сыворотки для диагностики болезни Вегенера
- Биопсия при гранулематозе Вегенера. Дифференциальная морфологическая диагностика болезни Вегенера
- Язвенно-некротические поражения при гранулематозе Вегенера. Срединная злокачественная гранулема
- Отличия гранулемы Стюарта от гранулематоза Вегенера. Морфология срединной злокачественной гранулемы
- Срединный злокачественный гранулематоз - MMR. Клиника и диагностика злокачественного ретикулеза
- Активность гранулематоза Вегенера. Морфологическая оценка активности болезни Вегенера
- Гломерулонефрит при гранулематозе Вегенера. Значение гигантских клеток при болезни Вегенера
- Лечение больных гранулематозом Вегенера. Дозировки гормонов при болезни Вегенера

