Лечение острого течения болезни Вегенера. Смертность при гранулематозе Вегенера
Под нашим наблюдением было 6 больных, у которых диагноз установлен через 1,5—2 мес от появления первых симптомов заболевания и соответственно начата адекватная терапия, однако это не предотвратило летального исхода через 1,5 года. В качестве примера приводим выписку из истории болезни.
Больной К., 59 лет, поступил в клинику МНИИ уха, горла и носа 24.08.97 г. с жалобами на затрудненное носовое дыхание справа, гнойные выделения из носа, головную боль, общую слабость, похудание, повышение температуры тела по вечерам до 38 °С, подъем АД до 180/100 мм рт. ст.
Заболел остро 10.07 после значительной физической нагрузки. Появился насморк, который ничем не купировался. 25.07 присоединились головная боль, субфебрильная температура тела, носовые кровотечения, а затем отек конечностей. 25.07 при осмотре отоларингологом в г. Владивостоке заподозрена опухоль правой половины носа. Носовое дыхание справа прогрессивно ухудшалось, была взята биопсия из правой нижней носовой раковины. При гистологическом исследовании заподозрена эстезиобластома. Больной направлен для уточнения диагноза в МНИОИ им. Герцена, где в результате амбулаторного обследования 16—17.08 опухолевый характер поражения носа был исключен и заподозрен гранулематоз Вегенера. Больной направлен в МНИИ уха, горла и носа, куда и поступил 24.08 с указанными выше жалобами.
При поступлении общее состояние средней тяжести. Тоны сердца ясные, у верхушки прослушивается систолический шум. АД 180/100 мм рт. ст. Стул нормальный, мочеиспускание свободное. Центральная нервная система без отклонений от нормы.
ЛОР-органы: кожа наружного носа отечна. Слизистая оболочка гиперемирована. Нижняя носовая раковина справа увеличена, некротизирована и плотно прилегает к бургистому образованию, исходящему из перегородки носа. Нижняя носовая раковина и образование на перегородке носа справа легко кровоточат при дотрагивании. Носовое дыхание справа резко затруднено. Слизистая оболочка мягкого неба неравномерно гиперемирована, небные миндалины атрофичны. Носоглотка свободна. Гортань без видимых воспалительных явлений. Барабанные перепонки мутные.
Анализ крови 25.08: Нb 66 г/л, эр. 2,50-1012/л, л. 8,0-109/л, п. 3 %, с. 82 %, э. 3 %, лимф. 11 %, мон. 1 %; СОЭ 71 мм/ч. Реакция Вассермана отрицательная. Проба на С-реактивный белок + + +. Анализ мочи 28.08: плотность 1010, белка 1,8 г/л, сахара нет, лейкоцитов 10—12 в поле зрения, эритроцитов неизмененных 20—25 в поле зрения, гиалиновых цилиндров 750 в препарате, зернистых 120 в препарате.
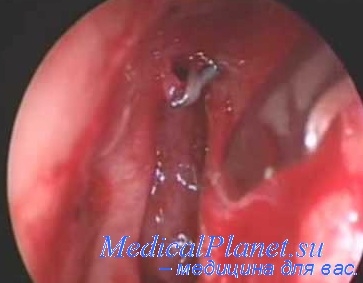
При рентгенологическом исследовании 26.07 и 1.08 обнаружено снижение прозрачности правой верхнечелюстной пазухи за счет утолщения ее слизистой оболочки. Медиальная стенка резко истончена, а в передних отделах лишена костной структуры. Кости перегородки носа целы. Правые носовые ходы не определяются из-за наличия дополнительной мягкотканной массы; тень последней неотделима от носовой перегородки.
31.08 произведена биопсия слизистой оболочки перегородки носа справа и из правой нижней носовой раковины. Обнаружены фрагменты изъязвленной слизистой оболочки с глубокой воспалительной инфильтрацией нейтрофильными и эозинофильными лейкоцитами, плазматическими клетками и макрофагами. Отмечена тенденция к гранулематозу. Почти все сосуды грануляционной ткани с отечными гомогенными стенками, пронизаны лейкоцитами. При окраске по Граму—Вейгерту обнаруживаются единичные дрожжеподобные элементы. Заключение: хроническое гнойно-некротическое воспаление, соответствующее клиническому диагнозу гранулематоза Вегенера.
10.09 больной консультирован нефрологом. Диагностирован диффузный гломерулонефрит, который, по-видимому, служит проявлением гранулематоза Вегенера.
Начата гормонально-цитостатическая терапия. В течение 1-й недели нормализовалась температура тела, исчезло образование в области носа справа, нормализовалась нижняя носовая раковина, дыхание носом стало свободным, исчез отек мягких тканей лица. Однако при клиническом исследовании мочи положительной динамики не выявлено. 15.09 больной переведен в нефрологическое отделение Клинической больницы им. С. П. Боткина, где продолжена гормонально-цитостатическая терапия и назначена оксигипербарическая терапия. Всего проведено 15 сеансов, но без эффекта. При исследовании мочи по Земницкому от 2.10 плотность 1002, реакция Бенс-Джонса резко положительная, белка 1,8—2,2 г/л, отмечены гиалиновые и зернистые цилиндры, гематурия.
3.10 произведено изотопное исследование почек. Накопление препарата в обеих почках резко снижено и замедлено. Функциональные фазы не дифференцируются. Эти данные указывают нз нарушение паренхиматозной функции почек с утратой более 2/3 функционирующей паренхимы. Увеличена доза азатиоприна, после чего самочувствие стало улучшаться. Масса тела увеличилась на 3 кг. Изменения мочи стали менее выраженными.
25.11 выписан в удовлетворительном состоянии. До сентября 1978 г. работал. После гриппа вновь обострился почечный процесс. Больной госпитализирован в терапевтическое отделение областной больницы г. Владивостока, где в ноябре 1978 г. (через 1 год 4 мес от начала заболевания), несмотря на все принятые меры, наступила смерть от развившейся почечной недостаточности. При патологе-анатомическом исследовании диагноз гранулематоза Вегенера подтвержден.
Анализ наших наблюдений показал, что для острого течения гранулематоза Вегенера характерно и острое начало. Течение процесса у больного К. было не просто острым, а злокачественным. Целенаправленная гормонально-цитостатическая терапия, начатая через 1,5 мес с момента появления первых симптомов заболевания, обусловила лишь восьмимесячную ремиссию, во время которой больной также получал гормоны и цитостатики.
Как видно из приведенной истории болезни, при этом варианте течения гранулематоза Вегенера ранняя диагностика и адекватная терапия далеко не всегда дают возможность продлить жизнь больных. Очевидно, благодаря ранней диагностике и адекватной терапии нам удалось добиться ремиссии длительностью 8 мес. Таким образом, острый вариант течения гранулематоза Вегенера можно в определенной мере назвать злокачественным. Для подавления процесса при этом варианте течения заболевания гормонально-цитостатической терапии недостаточно. Необходимы поиски других средств борьбы с этим наиболее тяжелым вариантом течения гранулематоза Вегенера. Последнее возможно лишь при более углубленном знании этиологии и патогенеза заболевания.
- Читать далее "Лабораторные показатели острой формы болезни Вегенера. Подострая форма гранулематоза Вегенера"
Оглавление темы "Формы течения гранулематоза Вегенера":- Течение болезни Вегенера. Пример острого течения гранулематоза Вегенера
- Лечение острого течения болезни Вегенера. Смертность при гранулематозе Вегенера
- Лабораторные показатели острой формы болезни Вегенера. Подострая форма гранулематоза Вегенера
- Пример подострой формы болезни Вегенера. Лечение подострого гранулематоза Вегенера
- Хроническое течение гранулематоза Вегенера. Лабораторные показатели хронического гранулематоза Вегенера
- Пример хронического гранулематоза Вегенера. Течение хронической формы болезни Вегенера
- Рецидивы хронического гранулематоза Вегенера. Лечение хронической формы болезни Вегенера
- Морфологическая диагностика гранулематоза Вегенера. Патанатомия болезни Вегенера
- Деструкция ткани при гранулематозе Вегенера. Ринальные поражения при болезни Вегенера
- Гистологическая картина гранулематоза Вегенера. Иммуноморфология болезни Вегенера

