Острый трахеит. Геморрагический ларингит.
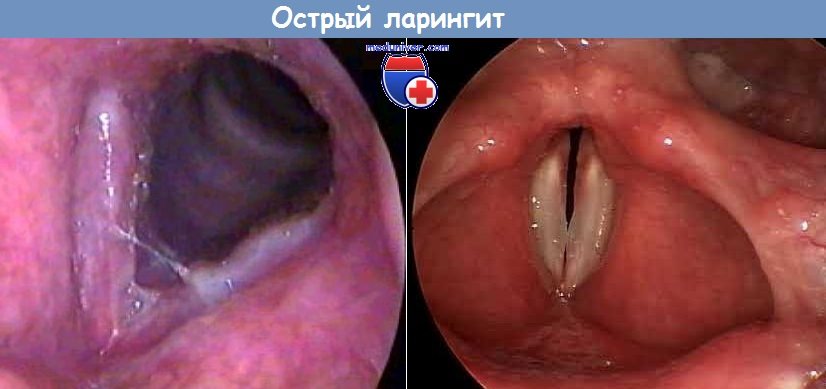
Острый трахеит чаще всего сочетается с острым катаром носа, глотки и гортани, а иногда и бронхов. Встречается он преимущественно у детей и у людей пожилого возраста. Заболевание обычно наблюдается осенью, зимой и ранней весной.
Причины и предрасполагающие к развитию острого трахеита факторы те же, что и при остром ларингите.
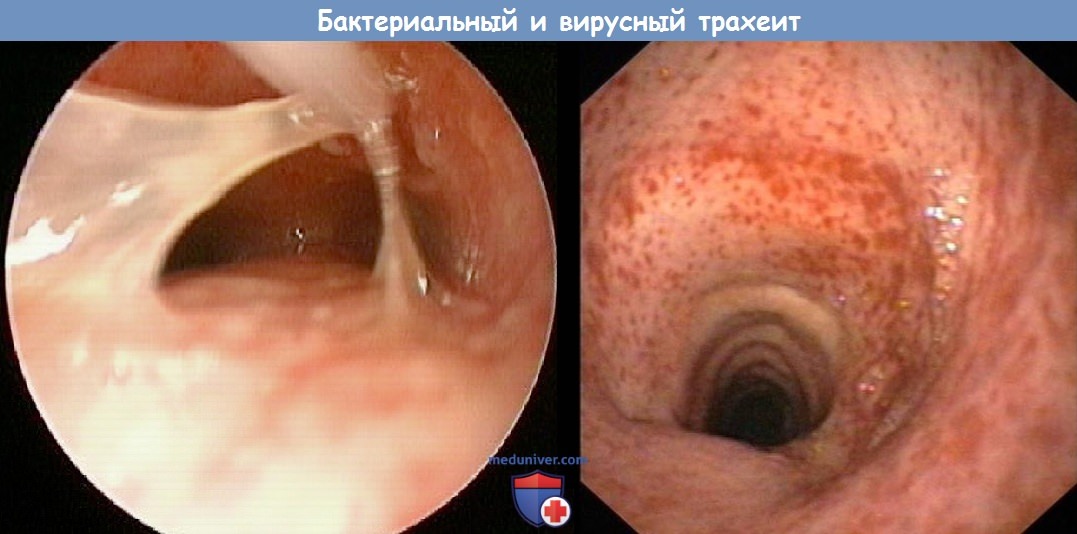
Патологические изменения в основном состоят в гиперемии слизистой оболочки, в набухании ее и в изменении количества и качества отделяемого.
При микроскопическом исследовании слизистой оболочки трахеи устанавливаются такие же изменения, как и при остром ларингите.
Симптоматология и диагностика острого трахеита.
Наиболее типичным клиническим признаком является приступообразный кашель, особенно по ночам, который иногда возникает даже при незначительном скоплении мокроты в трахее. После приступа кашля иногда возникают загрудинные боли, гипери парестезии в гортани и трахее. Особенно мучительным бывает кашель при локализации воспалительных явлений в области бифуркации трахеи. Голос иногда теряет звучность или становится хриплым.
Диагноз устанавливается на основании данных ларинготрахеоскопии и учета жалоб. Слизистая оболочка трахеи гиперемирована, иногда с точечными экстравазатами. Рисунок трахеальных колец выражен нечетко. Заболевание сопровождается небольшим повышением температуры (в пределах 37—37,5°, а у детей и выше). Изменения в легких отсутствуют. Мокрота, вначале вязкая и скудная, становится затем обильнее, приобретает слизисто-гнойный характер и начинает легче отхаркиваться. Иногда к ней присоединяются прожилки крови.
Лечение острого трахеита. При остром трахеите лечение в основном то же, что и при остром ларингите. Хорошее действие оказывают горчичники, накладываемые на грудь.
Острый трахеит обычно заканчивается выздоровлением в течение 1—2 недель, но может принять затяжное течение или перейти в хроническую форму, если причина заболевания длительное время не устранена. Иногда он осложняется бронхопневмонией или у детей капиллярным бронхитом.
Геморрагический ларингит
Острый катаральный ларингит или ларинготрахеит, сопровождающийся кровоизлияниями в толщу слизистой оболочки или излиянием крови в просвет дыхательной трубки, впервые был выделен Е. М. Степановым в особый подвид — геморрагический ларингит.
Чаще всего он возникает при токсической форме вирусного гриппа, реже при тифах; может иногда развиться при некоторых заболеваниях почек (Б. Н. Лебедевский, Г. Д. Карманова и М. М. Левашов), при беременности, заболеваниях кровотворных органов, печени. Нередко его появлению предшествует перенапряжение голоса.
В начальной стадии заболевания отмечается резкое расширение сосудов. Иногда отдельные сосуды приобретают вид извитых тяжей. Местами возникает десквамация покровного эпителия или образование мелких пузырьков с геморрагическим и серозно-геморрагическим экссудатом, после прорыва которых остаются поверхностные эрозии. Кровоизлияния в толщу слизистой оболочки бывают в виде экхимозов, петехий или обширных кровяных пятен. Небольшие гематомы чаще всего образуются в толще истинных голосовых связок и черпало-надгортанниковых складок.
Симптоматология и диагностика геморрагического ларингита. Больные жалуются на сухость в гортани, на чувство инородного тела или сдавления гортани, на жестокий приступообразный кашель, особенно по утрам. Задержка корок, реже кровотечение, может быть причиной появления удушья. В мокроте появляются прожилки или сгустки крови, реже отхаркивается алая кровь.
При ларингоскопии в гортани, а иногда и в трахее обнаруживаются кровоточащие участки слизистой оболочки различной величины и формы. При гриппозной форме ларингита вначале обнаруживаются резкая гиперемия и сухость слизистой оболочки, а в дальнейшем поверхностные эрозии, слизисто-гнойные выделения и корки буро-красного или серо-бурого цвета.
При уремии на сухой слизистой оболочке дыхательных путей наблюдается образование обильных слизисто-кровянистых корочек.
Диагноз устанавливается на основании перечисленных симптомов и учета этиологического момента.
При дифференциальном диагнозе приходится исключить заболевания легких и сердечно-сосудистой системы, сопровождающиеся кровохарканьем, доброкачественные (гемангиомы) и злокачественные опухоли и инородные тела.
Лечение геморрагического ларингита. При небольших кровотечениях назначают общий покой, молчание, глотание кусочков льда и прием внутрь хлористого кальция, витамина К и кодеина, при более сильных геморрагиях — пузырь со льдом на шею, переливание гемостатической дозы крови (50—100 мл), внутривенное введение хлористого кальция (5—10 мл 10% раствора), подкожное — желатины (10—20 мл 10% раствора). Очень редко при большой гематоме приходится прибегнуть к трахеотомии.
Через 3—4 дня после прекращения кровотечений геморрагический ларингит лечат так же, как острый катаральный ларингит. Одновременно проводится, конечно, и лечение причинного общего заболевания.
Прогноз зависит от этиологического момента. Опасность представляют кровотечения и стенотические явления, правда, редко возникающие при правильно установленном режиме и лечении.
Видео этиология, патогенез острого и хронического ларингита
- Читать далее "Острый подслизистый ларингит. Гортанная ангина."
Оглавление темы "Воспалительные заболевания глотки и гортани.":1. Острый ринофарингит. Назофарингит.
2. Острый фарингит. Клиника и диагностика острого фарингита.
3. Хронический фарингит. Причины развития хронического фарингита.
4. Симптоматология, диагностика и лечение хронического фарингита.
5. Острый катаральный ларингит. Этиология острого катарального ларингита.
6. Подсвязочный ларингит. Ложный круп.
7. Острый трахеит. Геморрагический ларингит.
8. Острый подслизистый ларингит. Гортанная ангина.
9. Рожа гортани. Клиника и диагностика рожи гортани.
10. Флегмонозный ларингит. Диагностика и лечение флегмонозного ларингита.

