Видеоторакоскопия при раке легкого. Показания
Благодаря малой травматичности в сочетании с широкими диагностическими возможностями видеоторакоскопию можно использовать для прицельной биопсии легкого, плевры, средостенных и корневых ЛУ. Гистологическое и цитологическое изучение полученного материала позволяет сделать окончательное заключение о характере и распространенности опухолевого процесса (А.Х. Трахтенберг, В.И. Чиссов, А.В. Волобуев, М. Ginsberg и соавт., М.К. Ferguson и др.).
Показания к диагностической видеоторакоскопии:
• солитарная тень в легком неясного генеза;
• экссудативный плеврит неясной этиологии;
• необходимость уточнения стадии заболевания;
• метастазы опухоли в легком и плевре;
• диссеминированные заболевания легких;
• лимфаденопатия средостения;
• необходимость уточнения природы перикардита;
• плевральный выпот, возникающий в процессе и после лучевого или лекарственного противоопухолевого лечения.
Общие противопоказания к видеоторакоскопии: непереносимость однолегочной вентиляции, некорригируемая коагулопатия, острое нарушение мозгового кровообращения, выраженная дыхательная или сердечно-сосудистая недостаточность.
Облитерация плевральной полости или множественные плевральные сращения — местное противопоказание к исследованию. Предшествующая торакотомия с резекцией легкого в отсутствие выпота — также противопоказание к диагностической торакоскопии.
Диагностическая торакоскопия при правильно определенных показаниях к ней позволяет установить диагноз и морфологически подтвердить его у 90% больных, а у 10% в связи с анатомическими особенностями расположения патологического очага, плевральными сращениями или вторичными изменениями плевры (фиброзные наложения) на основании результатов торакоскопии нельзя дать уверенное заключение о диагнозе.
На любом этапе развития злокачественной опухоли легкого можно наблюдать плеврит или выявляемые другими методами (УЗИ, рентгенологическое стандартное исследование или КТ) узелки на костальной плевре. Необходимо установить генез этих изменений для определения степени распространения основного заболевания и выбора лечебной стратегии.
Частота плеврита при немелкоклеточном раке легкого колеблется от 1 до 7%. Диагностика его при центральных формах опухоли сложна, особенно при локализации в главном или нижнедолевом бронхе, поскольку тень ателектаза сливается с тенью жидкости. Основное значение в определении характера плеврита отводят исследованию жидкости на опухолевые клетки, поскольку ее присутствие в плевральной полости в половине наблюдений не служит признаком диссеминации опухоли (А.Х. Трахтенберг, В.И. Чиссов, В.А. Порханов и соавт.). Плевральный выпот может быть реактивным, особенно при сдавлен ии легочных вен первичной опухолью или метастазами с нарушением циркуляции в малом круге кровообращения.
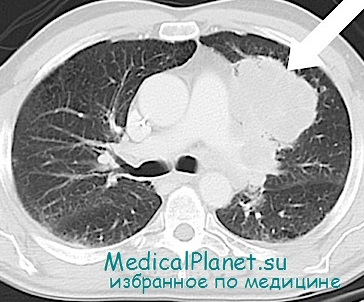
При отрицательных результатах цитологического исследования плевральной жидкости или гистологического исследования биоптата, полученного путем «слепой» биопсии, проводят видеоторакоскопию. Наличие жидкости облегчает ее выполнение, а при подозрении на поражение плевры и в отсутствие плеврита торакоскопии предшествует наложение пневмоторакса. В случаях планирования хирургического лечения видеоторакоскопию целесообразно проводить непосредственно перед торакотомией. При метастатическом поражении плевры диагноз удается подтвердить морфологически у 97% больных.
Иными словами, диагностическая видеоторакоскопия - наиболее эффективный метод установления причины скопления жидкости в плевральной полости.
Диагностическая видеоторакоскопия позволяет провести дифференциальную диагностику первичной злокачественной опухоли плевры с ее метастатическим поражением. Диагноз диффузной мезотелиомы, основанный на результатах цитологического исследования, сомнителен. Трансторакальная пункционная биопсия специальными иглами (Абрамса, Сильвермана, Менгини и др.) также далеко не всегда позволяет с уверенностью установить диагноз. Только гистологическое исследование биоптата под визуальным контролем дает возможность установить диагноз и определить лечебную стратегию.
При подтверждении диссеминации опухолевого злокачественного процесса показан плевродез (тальк, блеомицин, фотодинамическая терапия) с целью облитерации плевральной полости и прекращения экссудации (А.Х. Трахтенберг и соавт., О.В. Пикин и соавт.).
При увеличении ЛУ корней легких и средостения диагностическая торакоскопия с прицельной биопсией позволяет установить характер их возможного метастатического поражен ия и прорастание в окружающие ткани (клетчатку), т. е. определить стадию НРЛ и целесообразность торакотомии (В.В. Жарков и соавт., О.О. Ясногородский). При раке легкого и метастатическом поражении внутригрудных ЛУ биопсию выполняют специальными щипцами или посредством эксцизии, а при медиастинальной лимфаденопатии — путем вылущивания ЛУ из окружающих тканей.
Диагностическая торакоскопия, по мнению ряда авторов, — наиболее точный метод получения материала для гистологической верификации процесса. Краевую резекцию легкого выполняют с использованием сшивающих аппаратов (EndoGia «Universal»-45; ETSflex-60).
В онкопульмонологии с помощью УЗИ выявляют перикардиальный выпот. Торакоскопия позволяет уточнить этиологию перикардита, провести декомпрессию и дренирование полости перикарда. Цитологическое исследование перикардиального выпота дает возможность оценить распространенность злокачественной опухоли легкого и определить показания к торакотомии и выполнению радикальной операции. Резекцию перикарда для его гистологического исследования осуществляют с помощью сшивающего аппарата или ножниц.
В клинической практике возможны ситуации, при которых возникает необходимость перехода от диагностической торакоскопии к открытой операции.
Длительные попытки выполнить операцию непременно эндоскопическим доступом заканчиваются развитием интраоперационных осложнений, а необоснованное затягивание торакоскопии приводит к более тяжелому течению послеоперационного периода и полностью перечеркивает преимущество малоинвазивных методик диагностики.
Преимущества диагностической видеоторакоскопии:
• возможность обнаружения рентгенонегативных очаговых и диффузных поражений плевры, нередко с помощью интраоперационной ультрасонографии;
• прицельная биопсия или пункция очагов поражения, расположенных субплеврально в легком, на плевре и в средостении, с минимальной травматизацией тканей и наибольшей вероятностью получения положительных результатов;
• безопасность исследования;
• возможность проведения лечебных мероприятий (плевродез, торакоскопическая операция).
В настоящее время видеоторакоскопия — один из основных этапов диагностики, ее обычно применяют в отсутствие возможности установить характер заболевания и степень распространения опухолевого процесса стандартными нехирургическими методами. Широкие возможности современной диагностической видеоторакоскопии недостаточно используют во многих онкологических специализированных учреждениях.
Внедрение этого метода в практику торакальных отделений онкологических и неонкологических учреждений позволит улучшить предоперационную диагностику опухолевых поражений легких, плевры и средостения, уменьшить количество пробных торакото-мий и в наиболее короткие сроки выбрать оптимальный метод противоопухолевого лечения больных.
- Читать далее "Диагностическая торакотомия при раке легкого. Показания"
Оглавление темы "Диагностика и лечение опухолей легких":- Медиастиноскопия при опухоли легкого. Показания
- Видеоторакоскопия при раке легкого. Показания
- Диагностическая торакотомия при раке легкого. Показания
- Диагностика метастазов при раке легкого. Методы, эффективность
- Опухолевые маркеры при раке легкого. Диагностическая значимость
- Абластика при операциях по поводу рака легкого. Принципы
- Объем операции при раке легкого. Принципы
- Стандартная медиастинальная лимфаденэктомия. Принципы
- Расширенная (систематическая) медиастинальная лимфаденэктомия. Принципы
- Внутригрудное метастазирование рака легкого. Особенности

