Классификация рака яичников принятая в израильских клиниках. Какая стадия рака?
Многие из нас теперь имеют возможность лечить онкологические и другие заболевания в зарубежных клиниках. Почитав различные статьи в Интернете в израильских клиниках, которые можно легко найти набрав поисковый запрос в поисковой системе "лечение в израиле отзывы" мы пришли к выводу, что не многие по возвращению могут расшифровать стадию своего онкологического заболевания.
Поэтому в данной статье мы приведем классификацию одного из наиболее распространенных женских онкологических заболеваний - .
Анатомия опухолей яичников:
1. Локализация первичной опухоли. Яичники представляют пару плотных уплощенных органов яйцевидной формы диаметром 2—4 см, каждый из которых посредством складки брюшины соединен с широкой связкой матки, а с помощью во-ронкотазовой связки с боковой стенкой таза.
2. Регионарные лимфоузлы. Лимфоотток осуществляется через маточно-овариальный путь, круглую связку и дополнительный наружный подвздошный путь в наружные, общие и внутренние подвздошные, латеральные крестцовые и парааортальные лимфоузлы, очень редко — в паховые.
3. Очаги метастазирования. Типичной локализацией метастазирования служит брюшина, включая сальник, а также висцеральная и париетальная брюшина внутренних органов. Характерны поражение диафрагмы, метастазы в печени, легких и плевре.
Правила классификации рака яичников
Стадию рака яичников (РЯ) определяют хирургическим методом. Ревизия органов брюшной полости и малого таза (до выполнения основного этапа операции) позволяет установить стадию, которая может быть изменена с учетом результатов патоморфологического исследования, а также данных методов лучевой диагностики и клинического исследования. Таким образом, основа стадирования — лапаротомия, удаление опухолевых масс яичникового происхождения, а также гистерэктомия.
В обязательном порядке выполняют биопсию всех участков, в которых могут локализоваться метастазы. К ним относятся сальник, брыжейка, печень, диафрагма, тазовые и парааортальные лимфоузлы. Окончательное заключение гистологического исследования после операции (а также цитологического, если его выполняли) должно учитываться при определении стадии. Если диагностирован рак яичников, то клинические исследования должны включать рентгенографию грудной клетки. КТ может оказаться полезной при первичном обследовании больной, а также мониторинге за течением заболевания.
1. Клинико-диагностическое стадирование. По аналогии с иными злокачественными опухолями женских половых органов для установления стадии РЯ могут быть использованы клинические методы, но установка точного диагноза требует выполнения лапаротомии, широко принятой для проведения хирургического (патоморфологического) стадирования.
2. Хирургическое стадирование. Как было указано выше, лапаротомия и биопсия всех подозрительных участков — неотъемлемые этапы этого стадирования, результаты которого в большинстве случаев совпадают с данными окончательного установления стадии после операции.
3. Патоморфологическая классификация (после хирургического лечения). Лечение включает лапаротомию с удалением всех опухолевых масс, а также гистерэктомию. Выполняют биопсию всех подозрительных участков: сальника, брыжейки, печени, диафрагмы, тазовых и парааортальных лимфоузлов. Злокачественный характер плеврального выпота должен быть документирован положительным результатом цитологического исследования.
Окончательные заключения гистологического и цитологического исследований могут изменить первичную стадию процесса, установленную во время операции.
4. Стадирование при повторном лечении. Для выявления ранних рецидивов продолжают изучать эффективность и целесообразность использования операции «second-look» и лапароскопии, учитывая ограниченные данные, которые можно получить при пальпации живота и гинекологическом исследовании. Альтернативные методы включают УЗИ и КТ. Выполняют биопсию всех участков, подозрительных на рецидив.
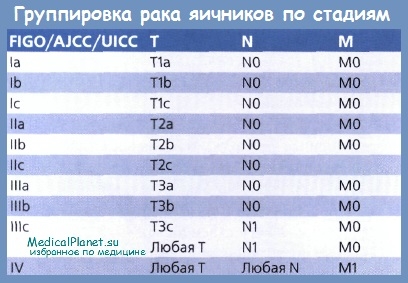
Классификация рака яичников по стадиям
Определение стадии рака яичников основано на результатах, полученных во время операции. Клиническое исследование и визуализирующие методы с целью стадирования используют по показаниям. Полученные данные могут повлиять на окончательное решение о стадии заболевания.
Результаты гистологического заключения должны быть учтены при определении стадии заболевания, а также цитологического заключения, особенно при определении характера выпотов. Желательно выполнить биопсию подозрительных на метастазы участков, расположенных за пределами таза.

Морфологическая классификация рака яичников
AJCC одобряет применение упрощенной классификации гистологических типов опухолей яичников, предложенной ВОЗ.
A. Серозные опухоли:
Доброкачественная серозная цистаденома
Пограничные опухоли: серозная цистаденома с пролиферацией эпителиальных клеток и ядерными аномалиями, но без инфильтративного деструктивного роста (опухоли потенциально низкой степени злокачественности)
Серозная цистаденокарцинома
B. Муцинозные опухоли:
Доброкачественная муцинозная цистаденома
Пограничные опухоли: муцинозная цистаденома с пролиферацией эпителиальных клеток и ядерными аномалиями, но без инфильтративного деструктивного роста (опухоли потенциально низкой степени злокачественности)
Муцинозная цистаденокарцинома
C. Эндометриоидные опухоли:
Доброкачественная эндометриоидная цистаденома
Пограничные опухоли: эндометриоидная цистаденома с пролиферацией эпителиальных клеток и ядерными аномалиями, но без инфильтративного деструктивного роста (опухоли потенциально низкой степени злокачественности)
Эндометриоидная аденокарцинома
D. Светлоклеточные опухоли:
Доброкачественные светлоклеточные опухоли
Пограничные светлоклеточные опухоли с пролиферацией эпителиальных клеток и ядерными аномалиями, но без инфильтративного деструктивного роста (опухоли потенциально низкой степени злокачественности)
Светлоклеточная цистаденокарцинома
E. Опухоли Бреннера:
Доброкачественные опухоли Бреннера
Пограничной злокачественности
Злокачественные
Переходноклеточные опухоли
F. Недифференцированный рак:
Злокачественная опухоль эпителиального происхождения с настолько низкой степенью дифференцировки, что ее невозможно отнести ни в одну из каких-либо групп
G. Смешанные эпителиальные опухоли:
Опухоли, состоящие из двух или более из пяти основных гистологических типов (каждый морфологический вариант следует указывать).
Случаи интраэпителиального рака, при которых поражение яичников не первичное, а вторичное, следует считать раком брюшины.
Степень дифференцировки (G) рака яичника:
Пограничная
Высокодифференцированная
Умеренно дифференцированная
Низкодифференцированная или недифференцированная
- Читать далее "Лечение рака культи шейки матки. Рекомендации"
Оглавление темы "Лечение рака шейки матки":- Лучевая терапия широкими полями при раке шейки матки. Эффективность
- Сочетание химиотерапии и лучевой терапии при раке шейки матки. Эффективность
- Неоадъювантная химиотерапия рака шейки матки. Эффективность
- Лечение рака культи шейки матки. Рекомендации
- Неадекватные операции при раке шейки матки. Актуальность проблемы
- Неадекватная лучевая терапия при раке шейки матки. Актуальность проблемы
- Выживаемость при раке шейки матки. Прогноз
- Наблюдение после лечения рака шейки матки. На что обратить внимание?
- Симптомы рецидива рака шейки матки. На что обратить внимание?
- Метастазы при рецидиве и персистирующем раке шейки матки. Прогноз

