Карцинома In situ мочевого пузыря. Переходно-клеточный рак мочевого пузыря.
Карцинома In situ мочевого пузыря (син.: тяжелая дисплазия уротелия, внутриэпителиальный рак, CIS) — неинвазивный переходно-клеточный рак, сформированный клетками с признаками малигнизаиии, но не проникающими через базальную мембрану уротелия. Как самостоятельная форма встречается не более чем у 1 % лиц с онкоурологическими заболеваниями, однако она нередко сопровождает в виде фоновых или аппозиционных изменений какую-либо форму инвазивкого рака мочевого пузыря. В этом случае карцинома in situ может иметь многофокусный характер. Отчетливой макроскопической картиной этот процесс не обладает. Его раковая природа не ставится под сомнение, но биологическая активность дебатируется. Под микроскопом выделяют несколько разновидностей карциномы in situ. При типичной разновидности: граница между раковой и неизмененной зонами уротелия, как правило, четкая; гиперплазия пораженной части выстилки зачастую не выражена (возможно, из-за десквамации малигнизированных клеток); атипичные и полиморфные раковые эпителиоциты с грубозернистым ядерным хроматином могут располагаться во всех зонах (слоях) уротелия, но не всегда замещают его целиком; нуклеоломегалия встречается часто, а фигуры митоза — редко. Мелкоклеточная разновидность распространена гораздо меньше и отличается лишь гораздо более мелким размером раковых эпителиоцитов. Педжетоидная разновидность как самостоятельное изменение встречается редко. Она может проявляться в виде очажков при типичной разновидности карциномы in situ уротелия. Речь идет о наличии в раковой выстилке крупных клеток с довольно большим и округлым ядром, очень светлой или слабо оксифильной цитоплазмой, напоминающих клетки Педжета при одноименном раке молочной железы.
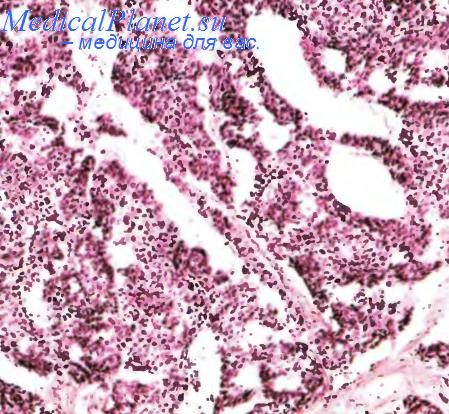
Переходно-клеточный рак мочевого пузыря — групповое понятие, включающее в себя пять форм. Высокодифференцированный рак низкой степени злокачественности (син.: атипичная папиллома, малигнизированная папиллома, переходно-клеточный рак степени 1, степени 2а или степени А, папиллярный неинвазивный высокодифференцированный переходно-клеточный рак) представляет собой, как правило, экзофитно растущую папиллярную опухоль, весьма сходную с папилломой, однако обладающую и признаками инвазивного роста. На такую форму приходится 13—30 % всех переходно-клеточных новообразований. При отсутствии инвазии течение отягощено высокой частотой рецидивирования, а при наличии инвазии у 8—12 % больных возникают лимфогенные, реже гематогенные метастазы. Грубоворсинчатая опухоль, растущая на широком основании, диаметром 2,0—3,5 см, обладает утолщенной выстилкой ворсин, местами сильно превышающей толщину в 10 слоев клеток. Ворсины кое-где могут сливаться и формировать солидные эпителиальные комплексы. Клеточная атипия и полиморфизм минимальные, ядра местами имеют неровные контуры, признаки едва заметного гиперхроматоза и очаговой нуклеоломегалии. Количество фигур митоза варьирует» но местами оно может быть значительным. Раковые эпителиоциты иммунопозитивны к антигенам X (Льюиса) и Т (Томсена—Фриденрайха), отсутствующим в нормальном уротелии. Они также обнаруживают сверхэкспрессию генов семейства ras, мутации rb, p53 и хромосомные аберрации — 5+der(5)t(3;5)(pl4;pl4). В раковой паренхиме изредка попадаются очажки плоскоклеточной и железистой метаплазии. В основании опухоли могут обнаруживаться признаки поверхностной инвазии в собственную пластинку слизистой оболочки мочевого пузыря, а также в субэпителиальные лимфатические сосуды.
Умеренно- и низкодифференцированный рак высокой степени злокачественности (син. переходно-клеточный рак степени 3, степени 4) в большинстве случаев обладает узловой, а иногда даже язвенно-инфильтративной формой роста. Папиллярная разновидность опухоли встречается очень редко. Такой рак составляет 50—60 % всех переходно-клеточных новообразований. От предыдущей формы его отличают и другие важные особенности: наличие выраженной инвазии, в том числе метастазов; формирование не только тяжей, гнезд, но и обширных пластов и полей раковой паренхимы; повсеместные признаки клеточной атипии и полиморфизма; низкое ядерно-цитоплазматическое отношение; грубый характер распределения ядерного хроматина и нуклеоломегалия. Наиболее крупные, иногда гигантские раковые эпителиоциты могут давать положительную реакцию на хорионический гонадотролин (около 50 % больных при диссеминированном процессе содержат этот гормон в сыворотке крови), однако иммуногистохимическое его выявление затруднено. В этом случае определяются те же цитогенетиче-ские и иммуногистохимические маркеры, что и в предыдущей форме. В комплексах раковой паренхимы довольно часто встречаются очажки плоскоклеточной и железистой метаплазии, Отмечается высокая митотическая активность малигнизированных эпителиоцитов, изредка определяются фигуры патологического митоза. Иногда, наряду с участками низкой степени злокачественности, в паренхиме опухоли содержатся зоны, соответствующие предыдущей форме рака. Строма такой карциномы может включать в себя кальцификаты, оссификаты или очажки хондроида.
Переходно-клеточный рак мочевого пузыря с железистоподобными просветами следует отличать от смешанной карциномы, т. е. рака с очаговой железистой метаплазией. В данном случае речь идет о своеобразной опухолевой дифференцировке уротелия, при которой малигнизированный уротелии способен формировать отверстия разного диаметра, не имеюшис какой-либо специфической выстилки внутри раковой паренхимы. Большинство таких отверстий пусты, но иногда в них определяется ацидофильный и/или некротический материал. Какого-то доказанного прогностического значения такая форма рака не имеет.
Переходно-клеточный рак мочевого пузыря гнездного типа — редкая опухоль мочевого пузыря. Этот многоочаговый (мультицентрический) рак отличается малым объемом поражения, анатомической близостью к отверстиям мочеточников и гистологическим строением, напоминающим множественные пролиферируюшие гнезда Брунна. Некоторые солидные гнезда, более крупные, чем при зернистом цистите, и, кроме того, состоящие из атипичных и полиморфных раковых эпителиоцитов, могут содержать отверстия и/или железистые трубочки, напоминающие аналоги при железистом или кистозном цистите. Отмечена склонность таких солидных гнезд к инвазивному росту.
Саркоматоидный рак мочевого пузыря (син.: веретено-клеточный рак, карциносаркома) — очень редкая опухоль. В большинстве случаев ему присуши плохой прогноз и очаговая веретсноклеточная дифференцнровка раковых эпителиоцитов, формирующих в пластах переходно-клеточного рака обширные саркоматоидные участки. Иногда такие участки могут напоминать злокачественную фиброзную гистиоцитому.
- Вернуться в оглавление раздела "Онкология."
Оглавление темы "Опухоли почек и мочевого пузыря.":1. Нефробластома. Признаки и диагностика нефробластом.
2. Нефрогенные эмбриональные остатки. Мезобластная нефрома.
3. Светлоклеточная саркома почки. Рабдоидная опухоль почек.
4. Почечно-клеточный рак почки. Светлоклеточный тип почечно-клеточного рака почек.
5. Папиллярный тип почечно-клеточного рака почек. Зернисто-клеточный тип почечно-клеточного рака почек.
6. Саркоматоидиый тип почечно-клеточного рака почек. Тубулярный рак почек.
7. Кортикальная аденома почки. Онкоцитома почек.
8. Опухоли мочевого пузыря. Экзофитная переходно-клеточная папиллома мочевого пузыря.
9. Инвертированная папиллома мочевого пузыря. Диспластические интраэпителиальные поражения мочевого пузыря.
10. Карцинома In situ мочевого пузыря. Переходно-клеточный рак мочевого пузыря.

