Саркоматоидиый тип почечно-клеточного рака почек. Тубулярный рак почек.
Саркоматоидиый тип ренальной карциномы составляет не более 1,5 % наблюдений. Лишь немногие больные раком этого типа живут дольше 1 года с момента постановки диагноза. Опухоль чрезвычайно склонна к метастазированию, причем метастазы в кость или мягкие ткани могут напоминать саркому и сопровождаться неадекватным лечением. Гистогенез этого крайне злокачественного новообразования с бифазной дифференциновкой, напоминающей карциносаркому, не ясен, однако его эпителиальная природа доказывается с помощью иммуногистохимического (положительная реакция на эпителиальный мембранный антиген) и ультраструктурного (выявление десмосом) исследования. Объемы карцикоматозного и саркоматоидного компонентов варьируют. Последний из них, как правило, низкодифференцирован и может содержать участки хондро- и остеосаркомы. В основном он представлен пучками веретеновидных элементов, формирующих местами фигуры завихрений и завитков. Обычно с ними контрастируют пласты, состоящие из светлых раковых клеток с оптически пустой или гранулярной цитоплазмой. Разница между двумя компонентами бывает сглажена, раковые клетки иногда обладают рассыпным типом роста, и тогда опухоль может напоминать злокачественную фиброзную гистиоиитому.
Тубулярный рак почек.
Тип собирательных трубочек (син.: рак из почечных канальцев Беллини, тубулярный рак) встречается менее чем у 1 % больных карциномой почек. Несмотря на определенное сходство с папиллярным типом ренальной карциномы» локализация опухоли в мозговом слое органа и преимущественно тубулярное направление дифференцировки паренхимы заставляют выделить этот тип в отдельную классификационную рубрику. Более половины больных этим типом рака погибают от метастазов. Опухолевый узел обычно смещает в сторону почечную лоханку, нередко вместе с находящимися там мочевыми камнями, и может содержать многочисленные кисты. Он построен из преобладающих трубчатых, а также сосочковых структур, выстланных одним слоем кубических эпителиоцитов, часто создающих картину «булыжной мостовой». Эти виментин-негативные клетки дают положительную реакцию на эпителиальный мембранный антиген и цитокератины 8 и 18. При наиболее распространенной высокой степени гистологической дифференцировки опухоли атипия и полиморфизм раковых эпителиоцитов минимальны, а фигуры митоза встречаются крайне редко. Такая картина обманчива, поскольку опухоль все же склонна к метастазированию. Если же трубчатые структуры активно анастомозируют, то указанные цитологические признаки соответствуют умеренной степени дифференцировки. В этом случае обнаруживается активная инвазия опухоли в почечную ткань, десмопластическая реакция стромы и атипическая гиперплазия эпителия канальцев вокруг зоны инвазии. Изредка в указанной зоне опухолевая ткань может включать в себя небольшие участки, напоминающие по своей дифференцировке переходно-клеточные структуры.
При оценке степени дифференцировки любой из пяти форм почечно-клеточного рака, описанных выше, выделяют четыре степени морфофункционального состояния ядер опухолевых эпителиоцитов по Фурману. Они оцениваются по нескольким параметрам — форма и размер ядер, тип распределения хроматина, форма и размер ядрышек, а также частота митоза:
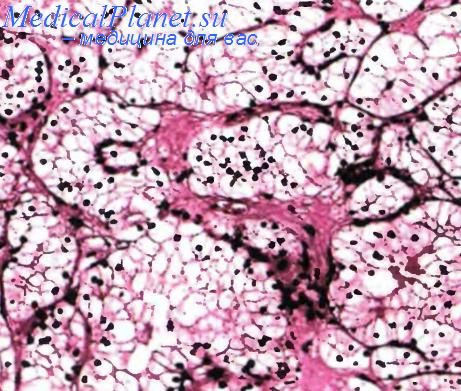
1-я степень почечно-клеточного рака почек — ядра округлые, мономорфные, примерно 10 мкм в диаметре, ядрышки неразличимы;
2-я степень почечно-клеточного рака почек — ядра слегка полиморфны, около 15 мкм диаметром, ядрышки различимы;
3-я степень почечно-клеточного рака почек — ядра обладают выраженным полиморфизмом, достигают 20 мкм в диаметре, ядрышки крупные и отчетливо различимы;
4-я степень почечно-клеточного рака почек — ядра причудливые, иногда имеют дольчатое или лопастное строение, достигают 20 мкм в диаметре, хроматин распределен неравномерно, ядрышки крупные и отчетливо различимы.
Если при 1-й степени 5-летняя выживаемость больных достигает 67 %, а 10-летняя — 51 %т то при 4-й степени аналогичные показатели равны 8 % и 0 соответственно.
Дифференциальный диагноз почечно-клеточного рака в большинстве случаев не вызывает проблем. Некоторые затруднения возникают, если опухоль маленькая или имеет следующие типы строения: папиллярный, онкоцитарный, тип собирательных трубочек, саркоматоидиый. В ряде случаев нелегко верифицировать метастаз в почку. Важным критерием для отличия почечно.-клеточного рака от аденомы почек является размер опухоли, почти всегда более крупный у рака. Так, папиллярные и тубулярные опухоли в случае отсутствия у них признаков ядерной атипии и полиморфизма представляют собой истинные аденомы и у большинства больных не достигают 2 см в наибольшем поперечнике (см. ниже). Если в раке гранулярного или хромофобного типов содержится большое количество онкоцитарных элементов, то для дифференцировки с онкоцитомой можно использовать отсутствие ядерной атипии и полиморфизма, которые характерны для онкоцитом. Распознать рак типа собирательных трубочек помогает учет локализации опухоли, ее архитектоники и экспрессии антигенов. В случае если диагностика указанного рака осуществляется по пункционным биоптатам, следует учитывать возможность попадания в них участков, дифференцирующихся в переходно-клеточном направлении и могущих привести к неправильному заключению о наличии рака из уротелия чашечек или лоханки.
- Читать далее "Кортикальная аденома почки. Онкоцитома почек."
Оглавление темы "Опухоли почек и мочевого пузыря.":1. Нефробластома. Признаки и диагностика нефробластом.
2. Нефрогенные эмбриональные остатки. Мезобластная нефрома.
3. Светлоклеточная саркома почки. Рабдоидная опухоль почек.
4. Почечно-клеточный рак почки. Светлоклеточный тип почечно-клеточного рака почек.
5. Папиллярный тип почечно-клеточного рака почек. Зернисто-клеточный тип почечно-клеточного рака почек.
6. Саркоматоидиый тип почечно-клеточного рака почек. Тубулярный рак почек.
7. Кортикальная аденома почки. Онкоцитома почек.
8. Опухоли мочевого пузыря. Экзофитная переходно-клеточная папиллома мочевого пузыря.
9. Инвертированная папиллома мочевого пузыря. Диспластические интраэпителиальные поражения мочевого пузыря.
10. Карцинома In situ мочевого пузыря. Переходно-клеточный рак мочевого пузыря.

