Новообразования влагалища. Опухоли влагалища.
Плоскоклеточная папиллома влагалища имеет обычно мелкие размеры и множественный характер. Она располагается чаще всего в области преддверия влагалища. Опухоль имеет такое же строение, как и плоскоклеточная папиллома вульвы и шейки матки.
Остроконечная кондилома влагалища построена аналогично такой же кондиломе в вульве и шейке матки.
Интраэпителиальная плоскоклеточная неоплазия влагалища обладает признаками, аналогичными тем, что наблюдаются при цервикальной интраэпителиальной неоплазии. Как и для ЦИН, выделяют три степени гистологической дифференцировки опухоли. Эта форма часто сочетается с ЦИН, однако встречается в 20 раз реже последней. Как и в шейке матки, в большинстве случаев развитие интраэпителиальной плоскоклеточной неоплазии связано с вирусом папилломы человека (HPV). Риск развития инвазивного рака при этой форме составляет 2—5 % наблюдений.
Плоскоклеточный рак влагалища является наиболее частой злокачественной опухолью влагалища. Первичным раком этого органа считается лишь такая форма, которая не распространяется на шейку матки. Те случаи, когда поражены и шейка матки, и влагалище, расцениваются как рак шейки матки с распространением на стенку влагалища. Находки указанной формы рака составляют около 2 % наблюдений всех злокачественных опухолей женского полового тракта. Основными факторами риска для такого рака являются интраэпителиальная плоскоклеточная неоплазия, иммуносупрессия и предшествующее облучение органов малого таза. Как правило, опухоль развивается в верхней трети задней стенки влагалища.
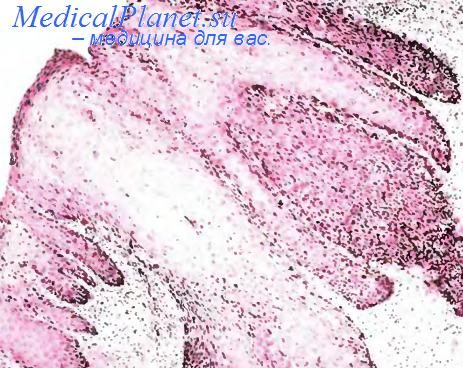
Она может расти экзо- и эндофитно, часто изъязвляется. На ранних стадиях основным клиническим симптомом является влагалищное кровотечение, но по мере развития инвазии появляются дизурия и боли. Под микроскопом плоскоклеточный рак влагалища идентичен своим аналогам других локализаций. В большинстве случаев он не имеет признаков ороговения и обладает умеренной гистологической дифференцировкой. Рак влагалища с глубиной инвазии менее 3 мм считается микроинвазивным. Разновидностями плоскоклеточного рака влагалища являются веррукозный и кондиломатозный рак. Их морфологические признаки такие же, как у сходных форм в шейке матки.
Мюллеровская папиллома (син. папиллома Мюллера) развивается у девочек и молодых женщин. Опухоль обладает доброкачественным течением, однако сопровождается рецидивами. Под микроскопом она представлена сосочковыми соединительнотканными выростами, выстланными кубическими эпителиоцитами или содержащими слизь клетками с бледными ядрами.
Аденоз влагалища характеризуется наличием в стенке влагалища железистого эпителия, который в норме там отсутствует. Развитие аденоза связывают с персистенцией мюллеровского эпителия. В большинстве случаев аденоз связан с внутриутробным воздействием диэтилстильбэстрола, назначаемого во время беременности матерям будущих пациенток. Однако у 2—8 % больных аденоз не связан с приемом диэтилстильбэстрола и, очевидно, является следствием врожденного дефекта. Клиническое течение аденоза обычно бессимптомное. Макроскопически он может придавать стенке влагалища красноватый зернистый вид либо иметь вид кисты. Под микроскопом аденоз представлен цилиндрическим эпителием, напоминающим эпителий эндоцервикса, эндометрия или фаллопиевых труб. Этот эпителий может покрывать поверхность слизистой оболочки или формировать железы. В очагах аденоза часто обнаруживается плоскоклеточная метаплазия.
Аденоз следует дифференцировать в первую очередь, от эндометриоза. Кроме того, замещение очагов аденоза незрелым металластическим эпителием может симулировать инвазивный плоскоклеточный рак.
Атипичный аденоз влагалища чаще развивается в эпителии трубного и эндометриального типа, нежели в муцинозной выстилке. Он характеризуется появлением крупных клеток с атипичными полиморфными и гиперхромными ядрами, в которых отчетливо выступают ядрышки. В эпителиальных структурах могут встречаться клетки типа «обивочного гвоздя». Фигуры митоза редки. Атипичний аденоз имеет сходство со светлоклеточным раком, однако случаев его прогрессии в рак не описано.
Аденокарцинома влагалища эндометриоидного, эндоцервикального и кишечного типов суммарно составляет 8—10 % случаев злокачественных эпителиальных опухолей влагалища. Их морфологические признаки не отличаются от таковых у соответствующих опухолей эндометрия и шейки матки.
- Вернуться в оглавление раздела "Онкология."
Оглавление темы "Опухоли молочной железы и влагалища.":1. Инвазивный протоковый рак молочной железы. Инвазивный дольковый рак молочной железы.
2. Тубулярная карцинома молочной железы. Медуллярный рак молочной железы.
3. Слизистый рак молочной железы. Плоскоклеточный рак молочной железы. Рак с остеокластоподобными клетками.
4. Папиллярный рак молочной железы. Аденоид-кистозный рак молочной железы. Секреторная карцинома молочной железы.
5. Апокринный рак молочной железы. Рак с признаками эндокринного новообразования. Крирозный рак. Болезнь Педжета.
6. Неэпителиальные опухоли молочной железы. Гинекомастия. Рак молочных желез у мужчин.
7. Опухоли вульвы. Вестибулярная папиллома. Остроконечная кондилома.
8. Болезнь Педжета экстрамаммарная форма. Плоскоклеточный рак вульвы. Базально-клеточный рак вульвы.
9. Полип влагалища. Пролапс фаллопиевой трубы. Эндометриоз влагалища.
10. Новообразования влагалища. Опухоли влагалища.

