Рак поджелудочной железы. Протоковая аденокарцинома поджелудочной железы.
Протоковая аденокарцинома (син.: рак поджелудочной железы, рак экзокринной части поджелудочной железы) по важности и частоте находок существенно превосходит другие опухоли поджелудочной железы. Указанное название включает несколько морфологических форм. На протоковую аденокарциному приходится 85—90 % всех новообразований поджелудочной железы. Примерно 2/3 больных с этой опухолью, среди которых преобладают мужчины, старше 60 лет. Среди факторов риска протоковой аденокарциномы по убывающей частоте выделяют: перенесенную резекцию желудка, наличие панкреатита или сахарного диабета, перенесенную тонзилэктомию, продолжительные воздействия бета-нафтиламина и бензидина, облучение, постоянное курение и употребление больших количеств алкоголя, кофе и животных жиров.
Поскольку более половины таких опухолей локализуются в головке поджелудочной железы клиническая симптоматика складывается из постепенно нарастающих эпигастральных болен с иррадиацией в поясницу, исхудания, признаков сахарного диабета, реже желтухи, еще реже тромбофлебита, гипогликемии, гиперкальцием ни и эндокардита. Половина пациентов имеют в анамнезе менее чем двухлетний инсулинорезистентный сахарный диабет с высокими сывороточными уровнями островкового полиполипептидного амилоида, а 20 % больных — более чем двухлетние диабет. Больные, у которых поражены тело или хвост поджелудочной железы, имеют также признаки метастазирования в печень или прорастания в брюшину (с асцитом). В клинической диагностике протоковой аденокарциномы большую роль играют эндоскопическая ретроградная холангиография, ультразвуковое исследование поджелудочной железы, повышенное содержание сывороточных опухолевых маркеров; антигенов CAI9-9, DuPan, Spanl и канцероэмбрионального антигена. В панкреатическом соке или крови определяют также белок мутантного онкогена k-ras. По локализации до 70 % протоковых адснокар-цином определяются в головке, около 10 % в теле и примерно столько же в хвосте поджелудочной железы, а еще 10 % приходится на комбинированную локализацию опухоли. Диаметр новообразования варьирует в пределах 1,5—10 см. Макроскопически опухоль представляет собой плотноватый узел с нечеткими границами, беловатый или бело-желтоватый на разрезе, нередко с мельчайшими кистами, практически не содержащий зон некроза и кровоизлияний. В головке органа многие такие узлы связаны с обшим желчным или панкреатическим протоками и способствуют стенозу или даже обструкции этих протоков. Проксимальнее такого поражения возникает расширение всей системы каждого из названных протоков. Далее вариант осложнения — механическая желтуха и обструктивный хронический панкреатит. Кроме того, вовлечение в опухолевый процесс ампулы двенадцатиперстной кишки сопровождается изъязвлением ее слизистой оболочки. Частая находка — прорастание опухоли в забрюшинные ткани и инвазия в брыжеечные сосуды и нервы. В запущенных случаях наблюдается инвазия опухоли в брюшину, желудок и желчный пузырь. Для протоковых аденокарцином тела и хвоста поджелудочной железы характерны обструкция проксимальной части вирсунгова протока, прорастание в ретроперитонеальные ткани между поджелудочной железой, селезенкой, желудком, левым надпочечником, а позднее также в брюшину с формированием перитонеального карциноматоза. Перечисленные органы могут и вторично поражаться опухолевой тканью.
Протоковая аденокарцинома головки поджелудочной железы метастазирует в лимфатические узлы головки этого органа (верхняя группа) и в узлы задней панкреатодуоденалыюй группы. Передние панкреатодуоденальные узлы и узлы нижней группы головки поджелудочной железы, а также лимфатические коллекторы вокруг чревного ствола и аорты поражаются реже. Рак тела и хвоста поджелудочной железы метастазирует в лимфатические узлы головки и тела этого органа (верхние группы) и способен к лимфогенному распространению в плевру и легкие. Дистантными метастазами поражаются печень, брюшина, реже легкие, кости, почки, головной мозг и кожа пупка. В 10—15 % случаев дистантные метастазы отсутствуют.
При отсутствии лечения средний период выживания больных протоковой аденокарцнномой поджелудочной железы составляет 3 мес. Этот период увеличивается до 10—12 мес при радикальной резекции опухоли. Пятилетняя выживаемость таких пациентов не превышает 3,5 % случаев. Как и при других новообразованиях, огромную роль в прогнозе болезни играют локализация, величина, стадия роста и степень гистологической дифференцировки опухоли.
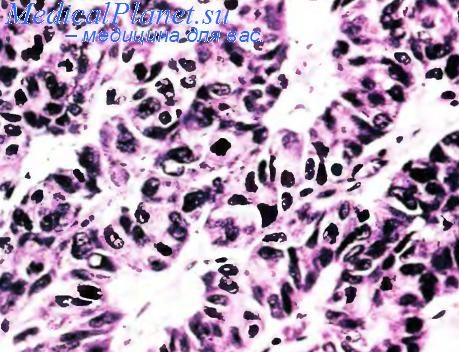
Под микроскопом большинство протоковых аденокарцином поджелудочной железы являются высоко- или умереннодифференцированными опухолями. Они вызывают сильную десмопластиче-скую реакцию стромы самой опухоли и перифо-кальной зоны органа, обеспечивающую плотную консистенцию ракового узла и вызывающую об-структивный хронический панкреатит. Как правило, паренхима протоковых аденокарцином дает положительную реакцию на сульфомуцины, в некоторых очагах на нейтральные муцины, а также на маркер к муцинам Ml, канцероэмбриональный антиген, маркеры СА19-9, DuPan2, Spanl, CA125, TAG72, цитокератины 7, 8, 18 и 19.
- Читать далее "Виды аденокарцином поджелудочной железы."
Оглавление темы "Опухоли поджелудочной железы.":1. Хронический панкреатит. Кисты поджелудочной железы.
2. Муцинозно-кистозная опухоль поджелудочной железы.
3. Внутрипротоковая папиллярно-муцинозная опухоль поджелудочной железы.
4. Рак поджелудочной железы. Протоковая аденокарцинома поджелудочной железы.
5. Виды аденокарцином поджелудочной железы.
6. Ацинарно-клеточный рак поджелудочной железы.
7. Панкреатобластома поджелудочной железы. Солидная псевдопапиллярная опухоль поджелудочной железы.
8. Гиперплазия островков Лангерганса. Незидиобластоз.
9. Эндокринные опухоли поджелудочной железы.
10. Аденома поджелудочной железы. Инсулинома.

