Внутрипротоковая папиллярно-муцинозная опухоль поджелудочной железы.
Внутрипротоковая папиллярно-муцинозная опухоль (син.: интрадуктальная папиллома, сосочковая аденома, виллезная аденома, диффузная внутрнпротоковая сосочковая аденокарцинома, диффузный виллезный рак вирсунгова протока, карцинома in situ поджелудочной железы, множественная примитивная эндолюмннальная опухоль панкреатического протока) — групповое обозначение интрадуктальных сосочковых и слизеобразующих опухолей поджелудочной железы, отличающихся от протоковой аденокарциномы, муцинозно-кистозной опухоли и протоковой сосочковой гиперплазии. Как и вышеописанная группа, в зависимости от биологических потенций и морфофункциональных особенностей эта группа опухолей включает в себя одноименную аденому, пограничную опухоль и карциному. Суммарная частота находок здесь еще ниже, чем у предыдущей формы, — около 1 % от всех опухолей экзокринной части поджелудочной железы. Большинство больных обнаруживают симптомы, подобные тем, что бывают при панкреатите: чувство дискомфорта в эпигастральной области, периодические боли и гиперамилаземию, зачастую многолетнюю. Позднее около половины пациентов страдают от панкреатической недостаточности с диабетом, стсатореей или и тем, и другим. Признаки острого панкреатита могут появиться при окклюзии вирсунгова протока муцин-продуцирующей опухолью. Если в зону роста новообразования вовлекается фатеров сосок или если липкая опухолевая слизь сдавливает общий желчный проток, то может развиться механическая желтуха. У многих больных опухолевый узел распознается при ультразвуковом исследовании и компьютерной томографии как полиповидное новообразование панкреатического протока с диффузным или сегментарным кистозным расширением. Подобные, правда, меньшие по объему, расширения отмечаются и в ответвлениях протока.
До 80 % таких новообразований локализуются в головке поджелудочной железы. В зоне поражения головка, реже тело поджелудочной железы становятся плотными и сильно утолщаются за счет перифокально разросшейся беловатой соединительной ткани. На разрезе, в толще этой ткани, обнаруживается расширенный вирсунгов проток, достигающий в поперечнике 1—8 см. В зоне расширения он содержит одиночный коричневатый или беловато-серый мягкий опухолевый узел, иногда множественные узлы на широком основании, диаметром 1—4 см, а также массы клейкой слизи. В редких случаях, при гиперсекреции слизи, в ней макроскопически не определяется опухолевая ткань Злокачественная инвазивная форма опухоли способна к стромальному, периневральному и лимфогенному распространению. Реже это новообразование прорастает в желчный проток или двенадцатиперстную кишку. При неполном иссечении опухолевой ткани возможен рецидив.
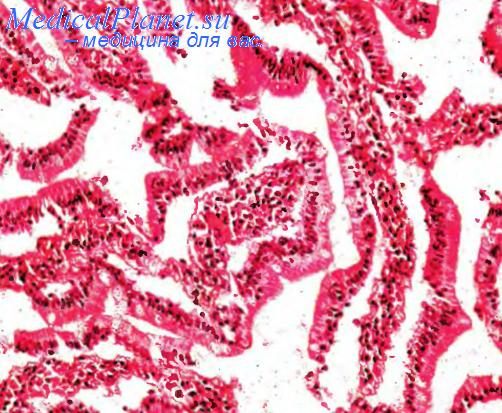
Под микроскопом пораженные сегменты панкреатического протока выстланы атипичным муцин-продуцирующим цилиндрическим эпителием, который формирует сосочковые пролифераты. Если внутрипротоковые опухолевые узелки различимы макроскопически, то просвет протока может быть целиком заполнен мелкими или крупными сосочками. Крупные полиповидные сосочки обладают многочисленными ветвями и фиброваскулярными стержнями. Мелкие сосочки встречаются в массах избыточно вырабатываемой слизи. Цилиндрические эпителиоциты, выстилающие папиллярные структуры, окрашиваются с помощью ШИК(PAS)-реакции (без предварительной обработки срезов лиастазой) и альциановым синим при рН 2,7 и 1,0. Это говорит о наличии кислых муцинов, а также сульфо-, сиаломуцинов и нейтральных муцинов. Указанные клетки дают положительную реакцию на маркер муцина желудочного типа Ml, маркер кишечных бокаловидных клеток M3SI, онкобелок гена c-erb-b2 а также канцероэмбриональный антиген, антигены СА19-9 и В72.3. Среди цилиндрических эпителиоцитов иногда можно обнаружить бокаловидные и аргирофильные клетки. Изредка в эпителиальных структурах встречается онкоцитарный тип гистологической дифференцировки. Как и в муцинозно-кистозных новообразованиях, в зависимости от гистологической дифференцировки эпителия, колеблющейся от нормы через разный уровень дисплазии до карциномы in situ, различают четыре гистологические формы опухоли.
Аденома характеризуется полностью сформированными ворсинами и железами (часть которых может залегать под полиповидной опухолью), а также высокими цилиндрическими эпите-лиоцитами, выстилающими и ворсины, и железы. Эпителиоциты содержат в апикальном отделе муцины, а в базальном отделе слегка увеличенные округлые ядра с плохо различимыми ядрышками. Кроме легкой нуклеомегалии, признаки слабо выраженной дисплазии дополняются еще и уменьшением ядерно-цитоплазматического отношения, по сравнению с таковым у нормальных протоковых эпителиоцитов.
Опухоль с пограничным злокачественным потенциалом обладает большей тканевой и клеточной атипией. Ее ворсины уже не так равномерны по форме, удлинены и имеют более узкие фиброваскулярные стержни. В эпителиоцитах варьирует количество слизи. Отмечаются полиморфизм, гиперхроматоз и некоторое удлинение ядер. Ядрышки местами хорошо различимы. В эпителии ворсин встречаются очажки оптического наложения друг на друга многочисленных ядер, а также стратификации клеток. Еще больше увеличивается ядерно-цитоплазматическое отношение. Часто попадаются фигуры митоза.
Внутрипротоковый рак имеет сильно выраженные диффузные или очаговые изменения типа карциномы in situ. Эпителиоциты почти не содержат слизи. Ядерный полиморфизм достигает максимального развития, много фигур митоза. Крайне многочисленные опухолевые ворсины отличаются хаотичными разветвлениями и отпочкованиями, у них зачастую нет фиброваскулярного стержня. Межэпителиальные анастомозы внутри протока приводят к образованию криброзных структур. Встречаются зоны некроза. Распространение опухолевой ткани осуществляется по протоковым каналам.
Папиллярно-муцинозная карцинома обладает признаками, характерными для внутрипротокового рака, но отличается от него наличием очаговой или диффузной инвазии раковых структур в паренхиму органа. По строению инвазивные опухолевые комплексы соответствуют либо протоковой аденокарциноме, либо ее муцинозному некистозному варианту. В последнем случае вокруг расширенных протоков имеются криброзные пласты из муцин-продуцирующих клеток, формирующих «озера слизи», которые окружены фиброзной тканью. В ткани, окружающей опухолевый узел, выражены склероз и атрофические изменения паренхимы органа.
Внутрипротоковую папиллярно-муцинозную опухоль дифференцируют от муцинозно-кистозной опухоли, протоковой аденокарциномы и протоковой сосочковой гиперплазии.
- Читать далее "Рак поджелудочной железы. Протоковая аденокарцинома поджелудочной железы."
Оглавление темы "Опухоли поджелудочной железы.":1. Хронический панкреатит. Кисты поджелудочной железы.
2. Муцинозно-кистозная опухоль поджелудочной железы.
3. Внутрипротоковая папиллярно-муцинозная опухоль поджелудочной железы.
4. Рак поджелудочной железы. Протоковая аденокарцинома поджелудочной железы.
5. Виды аденокарцином поджелудочной железы.
6. Ацинарно-клеточный рак поджелудочной железы.
7. Панкреатобластома поджелудочной железы. Солидная псевдопапиллярная опухоль поджелудочной железы.
8. Гиперплазия островков Лангерганса. Незидиобластоз.
9. Эндокринные опухоли поджелудочной железы.
10. Аденома поджелудочной железы. Инсулинома.

