Температура тела новорожденных детей в норме. Термопатологические синдромы
Регистрация температуры редко рассматривается в качестве метода неврологического исследования, но именно термометрия позволяет судить о терморегуляторных функциях, контролируемых ЦНС у новорожденных.
Центр терморегуляции располагается в преоптической области передней части гипоталамуса около дна III желудочка, отвечая за координацию функций организма, которые имеют отношение к теплопродукции и теплоотдаче с обеспечением поддержания температуры «ядра» в желаемых пределах (центр терморегуляции состоит из термочувствительной и термоустановочной областей). Он обеспечивает состояние равновесия между теплопродукцией и теплоотдачей.
Кроме центра регуляции, существуют несколько спинальных (экстрагипоталамических) центров теплоконтроля (они функционируют лишь при нарушениях работы основного центра терморегуляции). Роль «нецентральной» терморегуляции в термогомеостазе новорожденных сравнительно невелика.
Рассматриваются четыре основных физически обоснованных механизма теплоотдачи, являющихся определяющими в термогомеостазе (проведение — передача тепла предметам, с которыми непосредственно соприкасается тело; излучение — потеря излучаемого телом тепла при его передаче окружающим предметам с меньшей температурой; конвекция — согревание кожными покровами тела слоев воздуха, непосредственно контактирующих с ними; испарение — потеря жидкости с поверхности тела (при потоотделении, с «неощутимым испарением» сквозь стенки кожных капилляров и слизистых оболочек различных органов).
Наибольшее значение среди механизмов теплоотдачи имеют кондукция и эвапорация.
В первые часы жизни температура тела новорожденного ниже значений, которые принято считать нормальными. Суточные колебания температуры тела у новорожденных изначально отсутствуют и появляются лишь с конца первой недели жизни. В целом температура тела у новорожденных выше, чем у взрослых, а диапазон ее колебаний равен примерно 1,7 С.
В периоде новорожденности возможности детей к повышению теплоотдачи посредством испарения ограничены, поэтому повышение температуры окружающей среды быстро приводит к увеличению температуры тела. В среднем теплопродукция у новорожденных (в расчете на 1 кг массы тела) превышает таковую у взрослых примерно в 5 раз.
Термопатологические синдромы (ТПС), связанные с повышением температуры тела, можно условно разделить на две большие группы: лихорадка и гипертермия (без лихорадки). Субфебрилитет может относиться и к тем, и к другим (существует лихорадка с субфебрильными значениями температуры тела). Смещение «установочной точки» на более высокие значения температуры «ядра» является основным отличительным признаком лихорадки (вне зависимости от фактических значений регистрируемой температуры тела).
При отсутствии этого феномена констатировать наличие лихорадки у ребенка нет оснований.
Превышение нормального уровня температуры тела у новорожденных может объясняться различными причинами — инфекционными (ответ на воздействие вирусов, бактерий, вирусно-бактериальных и вирусно-вирусных ассоциаций и продуктов их распада) и неинфекционными [различного генеза: центрального — кровоизлияние, опухоль, травма, отек мозга; психогенного; рефлекторного (болевой синдром при уролитиазе); эндокринного; резорбтивного]. В ряде случаев гипертермия является следствием применения некоторых ЛС.
От других гипертермии следует дифференцировать лихорадку, поскольку именно при ней центр терморегуляции стремится к повышению температуры тела. Лихорадка — терморегуляторное повышение температуры «ядра» (организованный и координированный ответ организма на болезнь или иное повреждение). Различают три стадии лихорадки:
1) преобладание теплопродукции над теплоотдачей,
2) увеличение теплоотдачи,
3) нормализация «установочной точки» со снижением температуры тела до исходного уровня.
Лихорадка вызывается экзогенными и эндогенными пирогенами (экзо- и эндотоксинами). Эндотоксины при попадании в кровь связываются со специфическим белком плазмы, после чего возникший комплекс взаимодействует с рецептором CD14 на мембране макрофагов, высвобождающих множество вторичных эндогенных пирогенов (ИЛ-1, ИЛ-6, ИЛ-8, ФНО).
Интерлейкины и ФНО проникают в область циркумвентрикулярного органа (ЦВО), где выходят за пределы сосудов, усиливая синтез циклооксигеназы и способствуя продукции простагландинов (ПГ). Липофильные ПГ легко проходят барьер между ЦВО и тканью мозга, воздействуя на центр терморегуляции (повышение «установочной точки», приводящее к уменьшению теплоотдачи и увеличению теплопродукции).
Нелихорадочная гипертермия имеет ряд отличий от лихорадки (уменьшение теплоотдачи, действие химических веществ и соединений, нарушающих сопряженность между свободным дыханием и фосфорилированием). Происходит формирование функциональной системы, поддерживающей гипертермию при действии факторов, затрудняющих термолиз; температура тела повышается после того, как теплоотдача оказывается меньше теплопродукции. Воздействия интерлейкинов на центр терморегуляции не происходит, смещения «установочной точки» на более высокий уровень не отмечается.
Гипотермия — другой вариант термопатологических реакций организма (развивается в результате значительного уменьшения его теплосодержания, что проявляется снижением температуры ядра тела и нарушением функций органов и систем).
В основе первичных гипотермии лежат нарушения функции гипоталамических центров терморегуляции; вторичные гипотермии развиваются вследствие резкого увеличения теплоотдачи, не компенсированного увеличением теплопродукции. В патогенезе гипотермии основные стадии включают нормоксимический и аноксический периоды, а также фазы компенсации (tядра > 35°С), декомпенсации (tядра < 35°С). В составе последней выделяются стадии: адинамическая — tректальная=33-35°С; ступорозная — tядра = 26-27°С; судорожная — tядра < 26°С.
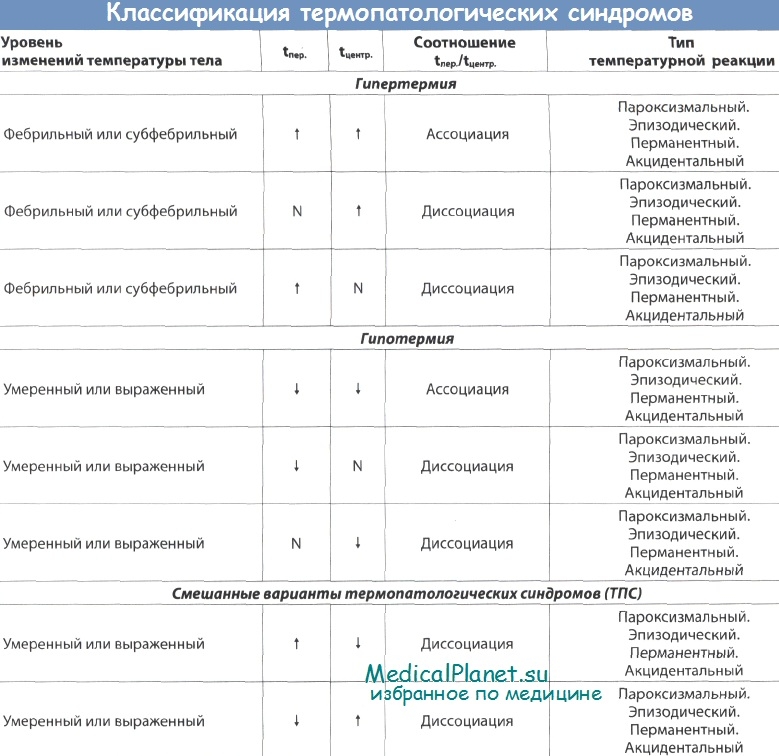
При клинической характеристике термопатологических синдромов у детей следует учитывать целый ряд факторов и показателей (шесть групп признаков):
- проявления (гипертермия или гипотермия);
- уровень температуры тела (фебрильная, субфебрильная, норма, ниже нормы);
- периферическая температура тела (повышение, норма, снижение);
- центральная температура тела (повышение, норма, снижение);
- соотношение периферической/центральной температуры тела (ассоциация или диссоциация);
- тип и/или особенности температурной реакции (пароксизмальная, перманентная, эпизодическая, акцидентальная).
Всего можно выделить восень основных вариантов термопатологических синдромов.
В настоящее время существуют следующие разновидности медицинских термометров: ртутные, спиртовые, цифровые (электронные), жидкокристаллические, инфракрасные. Эти приборы предназначены для измерения температуры тела в различных локусах организма: в подмышечной впадине (аксиллярная температура), в прямой кишке (ректальная), в полости рта (оральная), на поверхности кожных покровов (фронтальная и т.д.), на ушной мебране (аурикулярная), в пищеводе (эзофагальная температура — измеряется редко) и т.д.
В России и многих странах СНГ, в отличие от большинства стран Европы и США, наиболее широкое распространение получила аксиллярная термометрия. При ее проведении нормальный уровень температуры тела у детей с момента рождения составляет от 35,6 до 37,3°С (в среднем 36,6°С). При измерении в полости рта или в прямой кишке температура тела обычно фиксируется на уровне, который на 0,5-0,8°С превышает таковой в подмышечной впадине.
Новейшие модели аппаратов для термометрии с высокой точностью представлены инфракрасными электронными цифровыми термометрами; время измерения температуры тела при их использовании составляет всего 1-2 с (с высоким уровнем воспроизводимости). При различных видах термометрии длительность процедуры составляет от 1 с до 11 мин, т.е. различается в сотни раз. Температура «оболочки» измеряется исключительно на открытых участках тела.
Большинство доступных методов термометрии предназначены для определения периферической, а не центральной температуры тела. Особый интерес в этой связи представляет методика инфракрасной аурикулярной термометрии (ИКАТ), нацеленная на определение центральной температуры тела и позволяющая дифференцировать фебрильный и нефебрильный характер гипертермии. В прошлом температуру «ядра» можно было зарегистрировать лишь при ректальном измерении (на глубине около 15 см), сублингвально (с низкой точностью) и в пищеводе (на уровне сердца).
Возможность определения температуры «ядра» в наружном слуховом проходе (расположение термосенсора — на 2 мм от барабанной перепонки) до недавнего времени была малодоступной, но с появлением ИКАТ ситуация изменилась.
При ИКАТ температура тела измеряется аурикулярным инстант-термометром (профессиональная модель), работающим на щелочных элементах питания. Принципом действия прибора является определение и измерение термической инфракрасной энергии в области барабанной перепонки (тимпаническая температура), которая излучается человеческим телом. Наконечник термометра снабжен протективным пластиковым колпачком.
Для проведения ИКАТ покрытый пластиковым колпачком наконечник, на котором размещено эмиссионное окно, регистрирующее инфракрасное излучение с барабанной перепонки в слуховом проходе, вводится в ухо новорожденного. Ухо перед манипуляцией слегка оттягивается вверх и назад (как при отоскопии). Регистрация температуры происходит в пределах 1 с. При измерении температуры по шкале Цельсия точность измерения варьирует от ±0,1°С (при температуре от 37,0 до 39,0°С) до ±0,2-0,3°С (при t < 35,8°С, от 35,8 до 37,0°С, от 39,0 до 41,0°С, от 41,0 до 42,2°С).
По рекомендациям J.M. Chamberlain и соавт. (1995), нормальные показатели температуры тела, определенные методом ИКАТ (с использованием цифровых термометров типа «Термо-Скан»), составляют для детей 0-2 лет жизни 36,4-38,0°С. При использовании инфракрасных аурикулярных термометров принято проводить не менее трех последовательных измерений и регистрировать максимальный зафиксированный уровень температуры.
Существует мнение, что аурикулярные термометры (метод ИКАТ) не следует использовать в клинических условиях для измерения температуры тела при длительных субфебрилитетах неинфекционного происхождения.
- Читать "Генетические и иммуногенетические методы исследований у новорожденных детей"
Оглавление темы "Методы обследования новорожденных детей":- Клеточный иммунитет у новорожденных детей в норме
- Температура тела новорожденных детей в норме. Термопатологические синдромы
- Генетические и иммуногенетические методы исследований у новорожденных детей
- Неонатальный скрининг - залачи
- Мониторинг содержания антиконвульсантов в крови при эпилепсии у новорожденных детей
- Офтальмологическое исследование у новорожденных детей
- Неврологическая постнатальная оценка гестационного возраста новорожденных детей
- Постнатальная оценка гестационного возраста новорожденных по внешним признакам

