Тактика невролога при рассеянном склерозе
Относительно частое, демиелинезирующее заболевание, характеризующееся очаговыми нарушениями функции нервной системы и протекающее, в большинстве случаев, с обострениями и ремиссиями. Заболевание наиболее часто встречается в умеренном климате.
Пик заболеваемости приходится на возраст 20-40 лет, преобладает у женщин. У больных обнаруживаются множественные рассеянные очаги в белом веществе головного и спинного мозга, размером от 1 мм до нескольких сантиметров - фокусы деструкции миелина с глиальной реакцией и инфильтрацией мононуклеарами.
Точный механизм возникновения и развития заболевания неизвестен. Предполагается сочетание многих факторов, включающих: генетическую предрасположенность, патологическое иммунное реагирование, вероятное влияние инфекционного начала (вирусы), а также географический фактор.
Клиника рассеянного склероза. Заболевание, чаще всего, начинается с появления очаговых симптомов, которые в течение относительно короткого периода могут исчезать полностью, либо оставлять легкий неврологический дефицит.
С последующими обострениями, возникает картина рассеянного поражения нервной системы, не укладывающаяся в один очаг. Наиболее частыми начальными симптомами являются: расстройства чувствительности - 40%, ретробульбарный неврит - 17%, слабость в конечностях - 12%, диплопия - 11%.
Частота обострений может варьировать от недель до нескольких лет. Реже встречается хроническое прогрессирующее, либо острое течение. В выраженной стадии заболевания можно видеть грубую пирамидную симптоматику с патологическими рефлексами (Бабинский, Чеддок), парезами в конечностях, мозжечковые нарушения, нарушения зрения с изменениями на глазном дне (побледнение височных половин, атрофия диска зрительного нерва), сфинктерные нарушения.
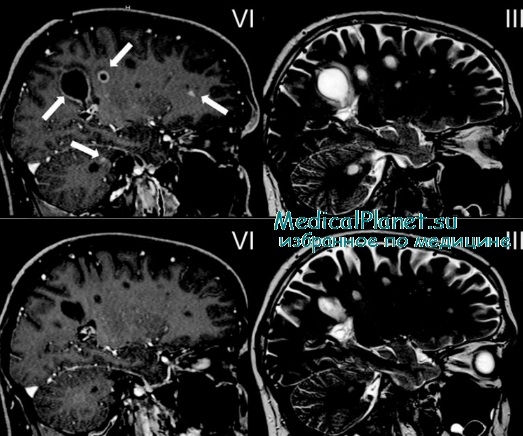
Диагностика рассеянного склероза
Диагностические критерии рассеянного склероза включают:
Клинический аспект - наличие рассеянной неврологической симптоматики (по меньшей мере, два очага поражения) при ремитирующем или прогрессирующем течении болезни.
Лабораторная диагностика - определение в спинномозговой жидкости, так называемого, олигоклонального протеина, который находят в 95% наблюдений при развернутой картине заболевания и в 50-60% после первой атаки. Наличие олигоклонального протеина не специфично для рассеянного склероза, он также встречается при ряде других заболеваний (сифилис, подострый склерозирующий панэнцефалит), но значительно реже.
Радиологическая диагностика - компьютерная томография мозга с контрастом демонстрирует множественные очаги в белом веществе, в 25% случаев клинически определенного рассеянного склероза.
Ядерно-магнитный резонанс (МРТ) значительно более чувствителен и выявляет очаги поражения в белом веществе в 90%.
Другие лабораторные тесты - вызванные потенциалы мозга, включающие: зрительные вызванные потенциалы; слуховые вызванные потенциалы и соматосенсорные вызванные потенциалы. Нарушение зрительных вызванных потенциалов определяется в 80% случаях несомненного диагносцированного рассеянного склероза, и в 60% вероятного или возможного рассеянного склероза.
Нарушение слуховых вызванных потенциалов находят, соответственно, в 47% и 20%, а соматосенсорных - 69% и 51%.
Лечение рассеянного склероза
Терапия в период релаксации направлена на предотвращение рецидивов в межприступный период, а так же реабилитационную и симптоматическую терапию. Достоверно эффективным средством в период обострения являются кортикостероиды, которые применяют, главным образом, внутривенно в виде короткого курса ударной терапии (5-7 дней) 0,5-1 грамм ежедневно (метилпреднизолон).
В межприступный период в последние годы используются препараты, снижающие число обострений - интерферон-бета и кополимер-1 (СоР-1). Бета-интерферон (Betaseron) корригирует иммунологические нарушения, используется в виде подкожных инъекций через день в течение длительного периода (2-5 лет) при ремитирующем течении рассеянного склероза.
СоР-1 - это препарат, изобретенный в Израиле. По химической структуре близок к миелину и предположительно вызывает перекрестную иммунологическую реакцию, защищая миелин.
СоР-1 применяется подкожно ежедневно в течение длительного времени (до 2 лет), также при ремитирующем течении. Менее широко используются иммунодепрессанты азатиоприн и циклофосфамид из-за их побочных эффектов
Прогноз: продолжительность заболевания вариабильна. Небольшое число пациентов умирает в течение нескольких месяцев или лет, в то же время наблюдаются случаи длящиеся до 30 и более лет
- Читать "Тактика невролога при спастичности и судорожности мышц"
Оглавление темы "Тактика невролога при болезни":- Тактика невролога при синдроме Стерджа-Вебера
- Тактика невролога при эссенциальном (фамильном) треморе
- Тактика невролога при паркинсонизме
- Тактика невролога при болезни Гентингтона (Huntington's disease)
- Тактика невролога при идиопатической торсионной дистонии
- Тактика невролога при фокальной торсионной дистонии
- Тактика невролога при миоклонусе
- Тактика невролога при рассеянном склерозе
- Тактика невролога при спастичности и судорожности мышц
- Тактика невролога при подострой дегенерации спинного мозга и энцефалопатии Вернике (Wernicke's)

