Тактика невролога при головных болях
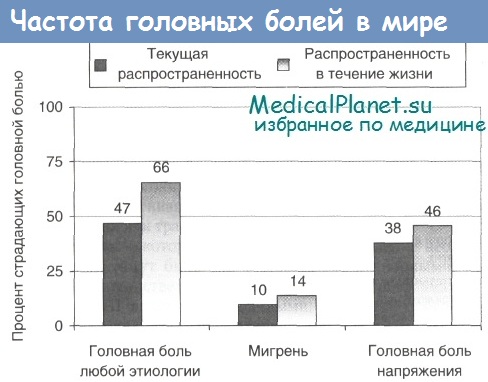
1. Головная боль напряжения (Tension headache). Основной жалобой является ежедневная головная боль, обычно давящего характера, сниженная способность к сосредоточению.
Головная боль усиливается при эмоциональных нагрузках, стрессе, усталости, шуме и ярком свете. Боль обычно охватывает всю голову, но более интенсивна в затылочной области, на задней поверхности шеи и не сопровождается фокальной неврологической симптоматикой. Лечение включает обычные аналгетики или, при их неэффективности, средства, применяемые против мигрени. Эффективны бывают массаж, горячие ванны, аутотренинг.
2. Депрессивная головная боль (Depression headache). Для этого типа болей характерно их усиление в утренние часы и наличие других симптомов депрессии.
У этих пациентов эффективны трициклические антидепрессанты, и желательна также консультация психиатра.
3. Мигрень. Для мигрени типичны приступы пульсирующей боли чаще в одной половине головы. Начинаются эти приступы обычно в юношеском или молодом возрасте, чаще у женщин. Интенсивность симптоматики нарастает постепенно, и приступ продолжается от нескольких часов до нескольких дней. Фокальная неврологическая симптоматика может предшествовать приступу или сопровождать его.
Часто имеют место визуальные нарушения в виде дефектов полей зрения, фотопсий (точки, вспышки, звездочки, зигзаги) или комбинации этих симптомов (мерцающая скотома). Могут также наблюдаться афазия, онемения, звон в ушах, тошнота и рвота, двоение в глазах, светобоязнь, гемипарез и другие симптомы. При этом отмечается расширение и усиленное биение ветвей наружной каротидной артерии. Характерно наличие семейного анамнеза.
Приступы зачастую провоцируются какими-либо факторами: некоторыми видами пищи (шоколадом), красным вином, голодом, физическими или эмоциональными перегрузками, менструацией, контрацептивами. Следует иметь ввиду возможность атипичной симптоматики мигрени, а также особых видов мигрени:
- мигрени базилярной артерии, протекающей с пульсирующей болью в затылке, с существенными нарушениями зрения, дизартрией, парестезиями, нарушением равновесия, шумом в ушах, тошнотой, рвотой, расстройством сознания вплоть до его потери.
- офтальмоплегической мигрени, протекающей с типичной латеральной болью, диплопией вследствие паралича третьего, а иногда и шестого черепных нервов, тошнотой, рвотой и разной степени расстройством сознания. Этот довольно редкий вид мигрени может длиться до нескольких недель.
Чаще болезненная офтальмоплегия является следствием аневризмы внутренней сонной артерии или диабета.
- эквивалента мигрени - состояния, когда приступ проявляется только вторичными неврологическими или соматическими симптомами без головной боли.
Лечение мигрени состоит в избегании провоцирующих факторов и профилактической или симптоматической лекарственной терапии. Во время приступа целесообразно помещение пациента в темную, тихую комнату. Аналгетики, принятые сразу после начала приступа, облегчают состояние, но зачастую они недостаточно эффективны. Используют экстракраниальные вазоконстрикторы (эрготамин, кофеин, а также их сочетание), суматриптан (препарат, действующий на серотониновые рецепторы).
Эти препараты нельзя использовать при беременности. Если приступы мигрени встречаются более двух-трех раз в месяц необходимо профилактическое лечение одним из следующих препаратов: пропранолол, амитриптилин, клонидин, эргоновин, блокаторы кальциевых каналов и ряд других. Механизм их действия недостаточно ясен.

4. Ассоциированная головная боль (Cluster headache). Ассоциированная головная боль или, иначе, мигренозная невралгия поражает преимущественно мужчин среднего возраста. Этиология и патогенез этого страдания не ясны. Семейный анамнез обычно отсутствует. Приступы ночной односторонней периорбитальной интенсивной боли повторяются ежедневно в течение нескольких недель, длятся от 20 минут до часа и сопровождаются следующими симптомами: слезотечением, покраснением глаза, симптом Горнера, ипсилатеральной заложенностью носа, ринореей.
Приступы провоцируются алкоголем, некоторыми видами пищи, физическими или эмоциональными перегрузками, вазодилятаторами. Обычно после периода приступов наступает спонтанная ремиссия на несколько месяцев, но бывает регулярное без ремиссий возникновение этих болей, что классифицируется как хроническая ассоциированная головная боль. Обследование не обнаруживает каких-либо существенных отклонений кроме упомянутого симптома Горнера.
Несмотря на неэффективность лечения, бывают полезны эрготамин, ингаляция с чистым кислородом, синтетические опиоиды (Butorphanol). В плане профилактики приступов используют: пропранолол, амитриптилин, литий, преднизо-лон, верапамил, метилсергин пизотифен.
5. Гигантоклеточный височный или черепной артериит (Giant cell artheriitis). Головная боль у этих, преимущественно пожилых людей, сопровождается или предваряется миальгией, усталостью, анорексией, снижением веса тела, температурой, ускоренной СОЭ и другими неспецифическими признаками. В ряде случаев артериит протекает атипично без головной боли и локальных симптомов. При обследовании отмечается пальпаторная болезненность черепа и особенно зоны височных артерий.
Патологический процесс обнаруживается в височных, вертебральных, глазных и задней цилиарной артериях. У лиц старше 65 лет температура неясного происхождения в 15% случаев обусловлена именно гигантоклеточным артериитом. Гигантоклеточный артериит обычно сочетается с ревматической полимиалги-ей. Наиболее опасным осложнением артериита является потеря зрения. В связи с этим своевременная диагностика, включающая биопсию височной артерии, и своевременное начало лечения стероидными препаратами является ключевым моментом.
Сочетание артериита и типичной картины ревматической полимиалгии освобождает врача от выполнения биопсии артерии. Снижение СОЭ до нормального уровня при назначении стероидов является критерием правильности диагноза и эффективности лечения. Слепота при нормальном СОЭ практически не наблюдается. Стероиды прекращаются постепенно после полного стихания патологического процесса.
6. Посттравматические головные боли. Травма головы любой тяжести может сопровождаться головными болями, причем тяжесть травмы не коррелирует с интенсивностью болей. Боль возникает обычно в первый день после травмы и продолжается несколько недель, постепенно стихая. По характеру она обычно тупая, иногда пульсирующая, иногда сопровождается тошнотой, рвотой, раздражительностью, эмоциональной лабильностью, нарушением равновесия и мерцающей скотомой.
Специальные исследования обычно не выявляют отклонений. Лечение мало эффективно и, как правило, состоит в назначение обычных аналгетиков, но в тяжелых случаях применяют пропранолол, амитриптилин.
7. Головные боли, вызванные кашлем. Этот тип боли может наблюдаться не только при кашле, но и при сильном смехе, чихании, напряжении. Возникает боль внезапно и продолжается несколько минут. Патогенез этих болей неясен, но следует учитывать, что в 10% случаев обнаруживаются внутричерепные образования, преимущественно в задней черепной ямке. Соответственно, необходимо выполнение компьютерной томографии или ЯМР сканирования.
Это заболевание обычно прекращается со временем. Отмечено, что люмбальная пункция у ряда пациентов прекращает заболевание. При частых приступах применяют индометацин.
8. Головные боли при неврологических и других заболеваниях. Любые внутричерепные процессы могут вызвать головную боль. Она является характерными симптомом при цереброваскулярных заболеваниях, субарахноидальных кровотечениях, феохромоцитоме и пароксизмальной гипертонии, а также после люмбальных пункций (боли могут быть несколько дней).
Все типы головных болей, их современные методы диагностики и лечения описаны в отдельных статьях раздела "Головные боли".
- Читать "Тактика невролога при лицевых болях"
Оглавление темы "Тактика невролога":- Тактика невролога при головных болях
- Тактика невролога при лицевых болях
- Тактика невролога при эпилептических припадках (эпилепсии)
- Тактика невролога при транзиторной ишемической атаке (ТИА, преходящем нарушении мозгового кровообращения)
- Тактика невролога при инсульте
- Тактика невролога при внутримозговом кровоизлиянии
- Тактика невролога при субарахноидальном кровоизлиянии (САК)
- Тактика невролога при внутричерепном кровоизлиянии из-за разрыва аневризмы
- Тактика невролога при артерио-венозной мальформации (фистулы, шунта) головного мозга
- Тактика невролога при сосудистых болезнях спинного мозга (инфаркте, кровоизлиянии)

