Тактика невролога при эпилептических припадках (эпилепсии)
Эпилепсия - хроническое, достаточно распространенное заболевание, характеризующееся повторяющимися с различной частотой приступами нарушения мозговой функции. Эти приступы обусловлены патологической пароксизмальной нейрональной импульсацией мозга.
Этиология эпилепсии:
1. Идиопатическая эпилепсия начинается чаще в период с 2 до 10 лет, реже позже, и не имеет какой-либо идентифицируемой причины или сопутствующего неврологического расстройства.
2. Симптоматическая эпилепсия наблюдается при ряде заболеваний:
a) врожденных аномалиях (приступы начинаются в раннем возрасте);
b) нарушении обмена веществ (гипогликемия, гипокальцемия, дефиците витамина В6, фенилкетонурии, почечной недостаточности, прекращении употребления алкоголя и наркотиков);
c) травмах (наиболее часто возникает при нарушении целостности твердой мозговой оболочки);
d) опухолях фронтальных, париетальных и височных долей мозга (обычно это лица старше 30 лет с фокальной симптоматикой и очаговыми приступами);
e) сосудистых заболеваниях;
f) дегенеративных заболеваниях мозга (болезнь Альцгеймера);
g) инфекционных заболеваниях (нейросифилис, цистицеркоз, абсцесс, менингит и энцефалит).
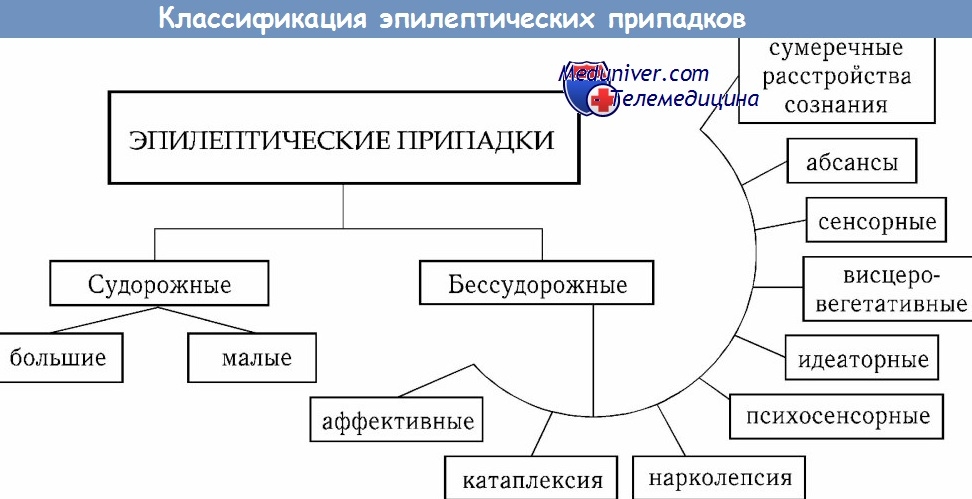
Типы судорожных припадков при эпилепсии
1. Очаговый припадок. При очаговых припадках патологическая импульсация исходит только из ограниченного участка одного полушария мозга и в зависимости от зоны поражения сопровождается теми или иными клиническими проявлениями.
2. Простой очаговый припадок. При простых очаговых припадках потери сознания не происходит, а наблюдаются моторные (подергивания) или соматосенсорные (парестезии) симптомы в тех или иных частях тела.
У ряда больных имеют место вовлечение сенсорных зон мозга с соответствующей симптоматикой (звон в ушах, мелькание перед глазами) или вегетативных с болями в эпигастрии, тошнотой, приливами, потением. При этих припадках встречаются изолированные без потери сознания симптомы (дисфазия, дизартрия, галлюцинации).
3. Сложный очаговый припадок. Этот вид эпилепсии протекает с потерей сознания на фоне перечисленных выше симптомов простого очагового припадка и сопровождается автоматизмами.
4. Генерализованные припадки. Существует несколько вариантов генерализованного припадка;
- малые припадки (petit mal). Этот тип припадка проявляется потерей сознания, легкими тоническими и клоническими симптомами, вегетативными нарушениями и автоматизмом. Начало и конец припадка столь внезапны, а продолжительность последнего столь коротка (1-2 секунды), что больной и окружающие могут не заметить припадка даже во время разговора с пациентом. Возникает заболевание в раннем возрасте и зачастую в 20 лет внезапно исчезает, хотя известны случаи перехода в другие формы эпилепсии;
- атипичный эквивалент малого припадка. Аналогичен petit mal, но с более замедленным началом и окончанием припадка. Обычно этот тип припадка наблюдается в виде серий;
- миоклонический припадок. Выражается в единичных или множественных миоклонических подергиваниях;
- тонико-клонический припадок (grand mal). Типичный припадок начинается с потери сознания и сопровождается остановкой дыхания, ригидностью мускулатуры и падением пациента. Эта тоническая фаза продолжается не более минуты и сменяется, клонической фазой длительностью две-три минуты. После этого больной остается в коматозном состоянии.
Припадок может сопровождаться непроизвольным мочеиспусканием и дефекацией, прикусом языка и губ, травмами при падении.
После припадка больной или приходит в сознание или спит. Если припадки возникают один за другим - это состояние обозначается эпилептическим статусом. Иногда после припадков бывают отклонения от нормального поведения, автоматизмы, головные боли, тошнота и другая вегетативная симптоматика. Некоторые пациенты чувствуют приближение припадка по ряду признаков, таких как головная боль, изменение настроения, миоклонические подергивания. Непосредственно за секунды или минуты до приступа возникает аура.
В большинстве же случаев припадок развивается без продромальных симптомов. Иногда можно выделить провоцирующие припадок факторы: температура, голод, менструация и т.д. В период между припадками идиопатической эпилепсии неврологическая симптоматика отсутствует. При симптоматической вторичной эпилепсии могут быть фокальные симптомы.
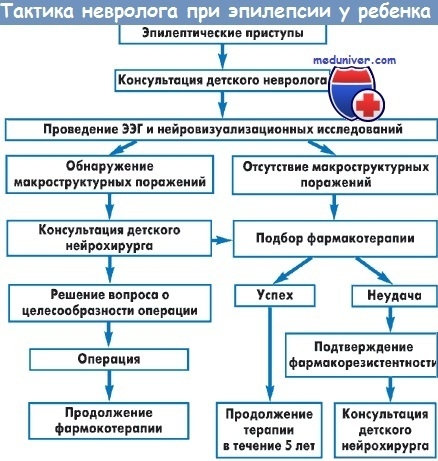
Обследование при эпилепсии
Наличие фокальной симптоматики, прогрессирующая эпилепсия, и 20-летний возраст начала заболевания являются основанием для компьютерной томографии или ЯМР исследования с целью исключения опухолевого процесса. Общий анализ крови, определение уровня глюкозы, функций печени и почек, тест на сифилис являются важными для исключения специфических причин припадков. Электроэнцефалография важна для дифференциации типов эпилепсии и, соответственно, определения верного лечения и прогноза.
Дифференциальный диагноз. Следует учитывать, что одиночные припадки не являются основанием для постановки диагноза эпилепсии. Вероятность повторных приступов колеблется в пределах от 30% до 70%. Прекращение приема алкоголя после длительного его употребления может провоцировать тонико-клонические припадки в течение до двух суток. Эти припадки обычно прекращаются самостоятельно.
Дифференциальный диагноз очаговых припадков. Очаговый припадок следует дифференцировать в первую очередь, как было указано выше, с опухолью мозга, а также с преходящими нарушениями мозгового кровообращения. Последние отличаются большей продолжительностью, утратой моторной и сенсорной функций, отсутствием конвульсивных подергиваний и парестезии, характерных, напротив, для эпилептических припадков. Панические и агрессивные приступы можно отдифференцировать по наличию причинных факторов.
Дифференциальный диагноз генерализованных припадков. Обмороки отличаются от генерализованных эпилептических припадков зависимостью от эмоциональных стрессов, напряжения, боли, внезапного вставания. При этом обмороку предшествует вегетативная реакция: бледность, холодный пот, тошнота. Обморок проходит быстро и внезапно, без головной боли и спутанности.
Концентрация креатининфосфокиназы через 3 часа после обморока не возрастает, как это бывает при эпилептических припадках.
Потеря сознания, связанная с сердечной аритмией наблюдаются у пациентов с кардиальным анамнезом, в пожилом возрасте и обычно после физических нагрузок. Продромальные симптомы отсутствует. Тест Холтера помогает в постановке верного диагноза. Псевдоприпадки наблюдаются при истерии и симуляции.
При них обычно отсутствует тоническая фаза. Подергивания конечностей при псевдоприпадке несимметричные. Попытка сдерживания пациента усиливает судорожные подергивания. Редки травмы. После припадка у этих пациентов полностью нормальное поведение и отсутствует неврологическая симптоматика. Псевдоприпадки не сопровождаются характерными изменениями на энцефалограмме и возрастанием пролактина в крови через четверть часа после тонико-клонических судорог, как это имеет место при эпилепсии.
Лечение судорожных припадков при эпилепсии
Цель лечения состоит в назначении препаратов, предотвращающих припадки. Назначается оно при повторных приступах и продолжается до пяти лет, если припадки в течение этого срока не наблюдаются. Если 5 лет нет припадков, то лечение прекращают медленным снижением дозы препарата (недели). При возобновлении припадков снова назначается аналогичное лечение.
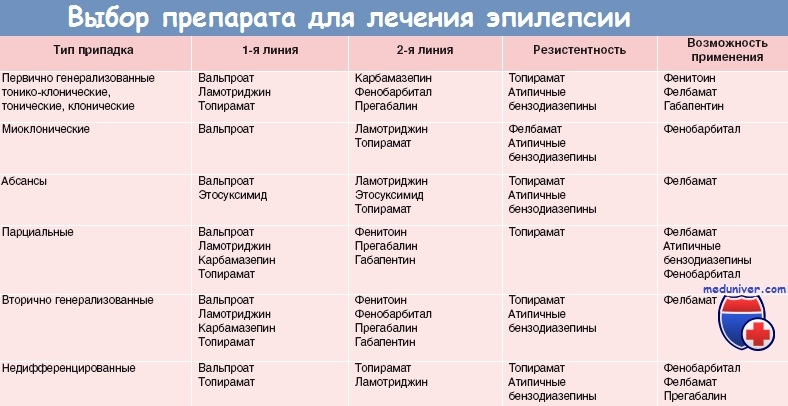
Вид препарата определяется типом припадка: фенитоин, карбамазепин, вальпроевая кислота, фенобарбитал, примидон назначаются при генерализованных или очаговых припадках; этосуксимид, клоназепам и вальпроевая кислота при малых припадках; клоназепам и вальпроевая кислота при миоклонических припадках. Доза выбранного препарата постепенно увеличивается до прекращения припадков. При достижении максимальной дозы и продолжении припадков добавляют второй препарат.
Его доза постепенно повышается, а по достижении требуемого эффекта, первый препарат столь же постепенно отменяют. Обычно контроль за припадками достигается одним препаратом, реже требуются два препарата, но токсический эффект при этом, естественно, выраженнее. Важным элементом лечения является лабораторный контроль концентрации препарата в крови, который производится в начале лечения и при любом изменении дозы препарата. Лабораторный контроль позволяет также выявить недисциплинированных пациентов, принимающих препарат нерегулярно.
При всех видах терапии общий анализ крови выполняется минимум ежегодно, чтобы своевременно выявить возможную анемию, а при карбамазепине и вальпроевой кислоте также контролируется функция печени. В ряде случаев эпилепсия может быть излечена хирургическим способом.
Эпилептический статус. Если после одного припадка возникает следующий, без промежуточного прихода в сознание, то это состояние именуется эпилептическим статусом. Причиной последнего может быть неаккуратный прием антиконвульсантов, отказ от употребления алкоголя после длительного его приема, внутричерепные опухоли, нейроинфекции, метаболические расстройства, передозировка медикаментов. Эпилептический статус сопровождается 20% летальностью, причем она тем выше, чем позже начато лечение.
Неотложные мероприятия включают введение воздуховода, глюкозы при гипогликемии, повторных доз диазепама для кратковременного контроля и фенитоина для прекращения статуса. Последний препарат может вызвать аритмию и гипотензию и, следовательно, вводится под контролем кардио-монитора. Неэффективность этих мер требует применения фенобарбитала или мидазолама. После выведения больного из эпилептического статуса нередки неврологические и психические симптомы. Встречается эпилептический статус в виде малых и очаговых припадков.
- Тактика невролога при головных болях
- Тактика невролога при лицевых болях
- Тактика невролога при эпилептических припадках (эпилепсии)
- Тактика невролога при транзиторной ишемической атаке (ТИА, преходящем нарушении мозгового кровообращения)
- Тактика невролога при инсульте
- Тактика невролога при внутримозговом кровоизлиянии
- Тактика невролога при субарахноидальном кровоизлиянии (САК)
- Тактика невролога при внутричерепном кровоизлиянии из-за разрыва аневризмы
- Тактика невролога при артерио-венозной мальформации (фистулы, шунта) головного мозга
- Тактика невролога при сосудистых болезнях спинного мозга (инфаркте, кровоизлиянии)

