Лечение внутрижелудочковых кровоизлияний у новорожденных детей. Прогноз
Ранее считалось, что субэпендимальные кровоизлияния (СЭК) и внутрижелудочковые кровоизлияния (ВЖК) характеризуются чрезвычайно мрачным прогнозом и высокой смертностью, однако данные современных исследований свидетельствуют о значительном улучшении выживаемости, которая варьирует от 45 до 78%.
Снижение показателей смертности, по-видимому, связано как с диагностикой клинически более легких и «немых» форм субэпендимальных кровоизлияний (СЭК) и внутрижелудочковых кровоизлияний (ВЖК), так и с улучшением интенсивной терапии новорожденных. Выжившие дети, однако, составляют группу риска, по развитию неврологических осложнений, обусловленных гипоксически-ишемическими эпизодами (которые предшествовали кровоизлиянию или послужили его причиной), деструкцией мозговой ткани в результате кровоизлияния, повышенным внутричерепным давлением, и, возможно, нарушением кровоснабжения мозга в момент кровоизлияния и развитием постгеморрагической гидроцефалии.
Частота постгеморрагической гидроцефалии у выживших детей варьирует от низкой (20 и 22%) до высокой (36%). Прогрессирующая постгеморрагическая гидроцефалия чаще всего развивается у грудных детей с умеренным или значительным внутрижелудочковым кровоизлиянием, т. е. частота постгеморрагической гидроцефалии, по-видимому, зависит от тяжести кровоизлияния.
Нередко к моменту появления классических симптомов развивающейся гидроцефалии (быстрое увеличение окружности головы, выбухание родничка, «симптом заходящего солнца», расширенная венозная сеть, расхождение черепных швов) желудочки значительно расширены, но с помощью КТ и ультразвуковой диагностики гидроцефалия легко выявляется за 2—4 нед до появления клинических симптомов. Применение аппаратуры для неинвазивного измерения ВЧД позволило показать, что значительное расширение желудочков, выявляемое на КТ, не сопровождается повышением давления.
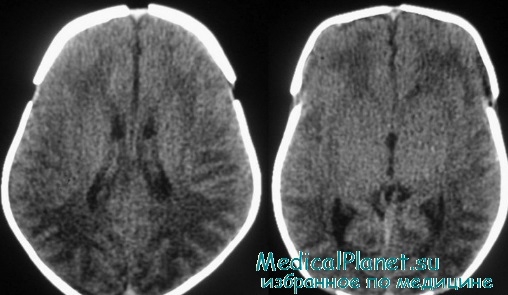
Гидроцефалия развивается и без повышения ВЧД вследствие податливости белого вещества перивентрикулярний области. Податливость обусловлена, по-видимому, миелинизацией и развитием глиального каркаса, а также сопутствующим гипоксически-ишемическим повреждением мозга. И только когда резервы податливости вещества головного мозга и черепа исчерпаны, появляются клинические симптомы внутричерепной гипертензии.
Лечение постгеморрагической гидроцефалии — проблема очень сложная. Классический метод нейрохирургического шунтирования приводит к высокой заболеваемости и тяжелым осложнениям, что побудило врачей искать альтернативные формы лечения. Применение шунтирования ограничено техническими сложностями введения шунта очень маленьким недоношенным детям, высокой вероятностью неблагоприятного исхода операции, хрупкостью кожи недоношенного ребенка, возможностью повреждения тканей, угрозой инфицирования шунта, острым или рецидивирующим нарушением его проходимости и невозможностью существования без Шунта (зависимость от шунта). Считается, что нехирургические методы лечения, даже если они не избавляют от шунтирования, должны приостановить прогрессирование гидроцефалии и дать возможность отложить шунтирование до момента, когда оно будет сопряжено с меньшим риском и осложнениями.
К альтернативным консервативным методам лечения относятся давящие повязки на голову, повторные люмбальные пункции и фармакологическое лечение осмотическими диуретиками, включая динитрат изосорбида и глицерин, и препаратами, снижающими продуцирование СМЖ (ацетазоламид и фуросемид).
Goldstein и соавт. первыми сообщили о приостановке развития гидроцефалии у 3 грудных детей с помощью повторных люмбальных пункций; возможность приостановить течение процесса серией люмбальных пункций подтверждена позднее другими авторами. По данным Bergmann и соавт., у 3 из 6 детей с постгеморрагической гидроцефалией отмечена положительная реакция на лечение ацетазоламидом и фуросемидом без люмбальных пункций.
Ahmann и соавт. указывали на возможность спонтанного разрешения постгеморрагической гидроцефалии у 1/3 — 1/2 больных через 6—8 нед при отсутствии какого-либо лечения. С позиции подобного «естественного выздоровления» следует пересмотреть и переоценить все терапевтичские подходы, прежде чем с тем или иным энтузиазмом или догматизмом рекомендовать специфическое консервативное или хирургическое лечение.
Чтобы выбрать наиболее подходящие методы лечения, необходимо провести тщательно спланированное, контролируемое исследование.
- Читать "Исходы внутрижелудочковых кровоизлияний у новорожденных детей. Отдаленный прогноз"
Оглавление темы "Детская неотложная неврология":- Лечение внутрижелудочковых кровоизлияний у новорожденных детей. Прогноз
- Исходы внутрижелудочковых кровоизлияний у новорожденных детей. Отдаленный прогноз
- Внутрижелудочковые кровоизлияния у доношенных детей. Особенности
- Субарахноидальные кровоизлияния (САК) у новорожденных детей: диагностика, лечение
- Субдуральное кровоизлияние у новорожденных детей: диагностика, лечение
- Гипоксически-ишемическая энцефалопатия у новорожденных детей: причины, механизмы развития
- Морфология гипоксически-ишемической энцефалопатии у новорожденных детей. Особенности
- Моделирование в экспериментах гипоксически-ишемической энцефалопатии. Результаты
- Диагностика гипоксически-ишемической энцефалопатии. Рекомендации
- Лечение гипоксически-ишемической энцефалопатии. Рекомендации

