Пример спастической параплегии 4-го типа (SPG4)
В семье А. параплегией страдали 8 больных в 4 поколениях, включая 3 умерших и 4 пациентов, впервые выявленных при обследовании. В анализе сцепления использованы образцы крови 15 человек: 7 больных, 6 здоровых кровных родственников и супругов двух больных.
Возраст появления жалоб — 35—40 лет. У всех пациентов выявлена неосложненная форма наследственной спастической параплегии (НСП). Течение болезни варьирует у разных родственников.
Так, у 62-летнего пробанда (II-7) диагноз наследственной спастической параплегии установлен в 26 лет при профилактическом осмотре, но жалобы появились только в 40 лет; пациент до сих пор работает, ездит на велосипеде, палкой пользуется только вне дома, непостоянно.
В то же время, его 67-летняя сестра (II-5), инвалид II группы, с детства плохо бегала, отчетливые жалобы появились в возрасте 35 лет. Справлялась только с сидячей работой. В настоящее время ходит с трудом, медленно, вне дома — с двусторонней опорой; помимо спастической параплегии беспокоят императивные позывы к мочеиспусканию.
Старший брат, 73 лет (II-2), болен с 36 лет (начал ходить на носках), после 45 лет ходил с палкой, в последние годы с трудом передвигается в пределах квартиры; в настоящее время инвалид I группы. У считающих себя здоровыми 4 членов семьи из двух нижних поколений родословной выявлены множественные пирамидные симптомы, выходящие за рамки «субклинических» форм.
Реконструкция гаплотипов по хромосомному участку 2р21-22 (локус SPG4) показала, что в данной семье все 7 обследованных больных родственников являются носителями одного и того же мутантного гаплотипа «8/2».
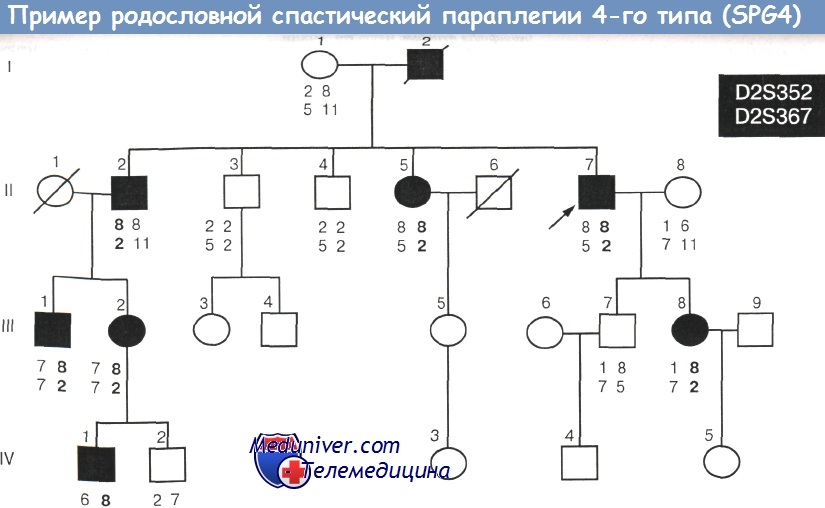
В данной семье с доминантной НСП исследованы маркеры D2S352 и D2S367, сцепленные с хромосомой 2р21-22. Соответствующие гаплотипы (попарно) изображены под каждым из обследованных членов семьи.
Мутантный гаплотип «8/2», выявляемый у всех больных родственников, выделен жирным шрифтом.
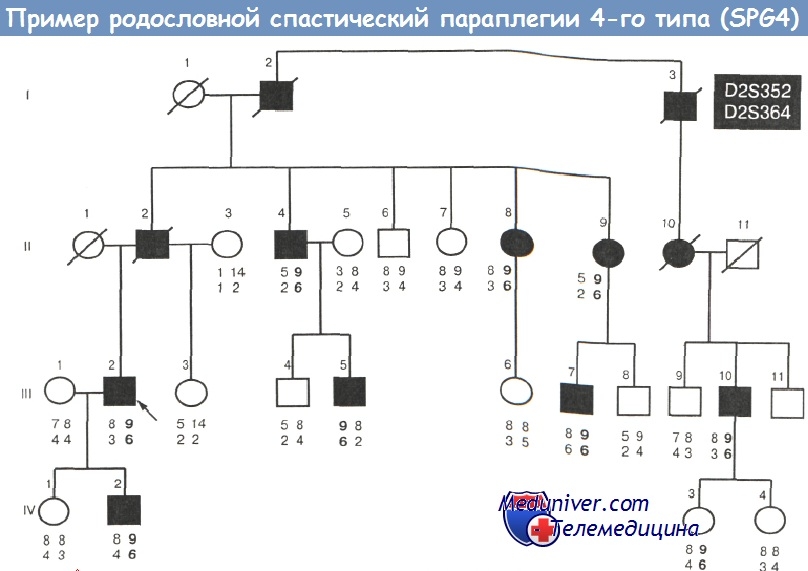
В семье Б. (4 поколения) до обследования насчитывалось 10 больных, включая 4 умерших; при обследовании дополнительно выявлены один поздний манифестный и два субклинических случая, т.е. число больных в родословной увеличилось до 12. В генетическом картировании использованы образцы крови 22 членов семьи: 8 больных (включая троих выявленных при обследовании), 11 кровных родственников, а также 3 супругов больных.
Возраст начала большинства случаев — 35—50 лет, один из умерших заболел несколько раньше, тогда как 72-летняя женщина (II-8) заметила изменения походки только в 70 лет и не связывала их с семейной болезнью; на момент обследования только она ходит без опоры. 49-летний пробанд (III-2), заболевший в 35 лет, пользуется палкой вне дома, остальные плохо ходят даже с двусторонней опорой в пределах дома; больная, умершая в 75 лет (II-10), несколько лет была прикована к постели, к концу жизни имелись тазовые расстройства.
Недержание мочи отмечено также у ее 54-летнего сына (III-10), у остальных больных тазовые функции не нарушены. На фоне нижней спастической параплегии даже в тяжелых случаях у больных в данной семье отмечена лишь негрубая деформация стоп. Со стороны рук жалоб ни у кого нет, но почти у всех больных родственников отмечена гиперрефлексия, а у 2 — спастическое повышение тонуса в руках.
У 16-летнего сына (IV-2) и 50-летнего двоюродного брата пробанда (III-7) выявлены субклинические симптомы болезни: легкая либо умеренная деформация стоп, повышение ахилловых рефлексов, сгибательные стопные патологические знаки, вялость брюшных рефлексов.
Особую клиническую картину имеет 34-летний двоюродный брат пробанда (III-5). Со слов родителей, он перенес гемолитическую болезнь новорожденных (резус-конфликт) с несвоевременным заменным переливанием крови. Начал ходить в 2 года, походка была спастической, без опоры; в 7 лет после миотомии приводящих мышц бедер отмечено ухудшение, стал ходить с опорой, в дальнейшем состояние оставалось стабильным, никогда не отмечалось каких-либо гиперкинезов. С рождения у ребенка — нейросенсорная тугоухость III ст. и связанные с ней нарушения речи, к слуховому аппарату не адаптировался. Интеллект негрубо снижен: учился в специализированной школе, читает, чинит радиоаппаратуру; отмечается негативное, аутичное поведение, затруднившие осмотр и оценку интеллекта.
В неврологическом статусе: дислалия, грубый нижний спастический парапарез, умеренный верхний парапарез, походка спастическая, ходит с опорой. Представленный анамнез, очень раннее начало парапареза и врожденная тугоухость позволяли предполагать синдром ДЦП, связанный с гемолитической болезнью новорожденных. Однако для ДЦП этой этиологии типичен гиперкинетический синдром, против ДЦП свидетельствует и имевшийся период прогрессирования болезни. Поскольку при наследственной спастической параплегии возможны выраженные внутрисемейные различия возраста начала болезни, мы не исключили диагноз наследственной спастической параплегии у этого больного, расценив его множественную патологию как сочетанную. Как видно на рисунке 50, данный пациент действительно является носителем основного мутантного гаплотипа «9/6», т.е. его необычная для представленной семьи клиническая картина есть сочетание наследственной спастической параплегии с дополнительной патологией.
Таким образом, в семье имеет место неосложненная аутосомно-доминантная наследственная спастическя параплегия. При этом в семье А. отмечено единообразие по возрасту манифестации симптомов и вариабельность темпа их прогрессирования, тогда как в семье Б. болезнь характеризовалась относительно быстрым прогрессированием и началом симптомов в основном в позднем возрасте (единственный пациент с ранним началом имел смешанную патологию).
В обеих семьях выявлены чрезвычайно мягкие и субклинические случаи болезни.
>В указанных двух семьях нами проведен анализ генетического сцепления с 6 локусами аутосомно-доминантных НСП: SPG3A (изучены маркеры D14S976, D14S978), SPG4 (D2S352, D2S367), SPG8 (D8S1769), SPG10 (D12S83, D12S368), SPG12 (D19S425) и SPG13 (D2S3U, D2S2318). Результаты сцепления представлены в таблицах 18 и 19. Максимальный Lod-балл (количественный показатель сцепления) был получен для маркеров D2S352 и D2S367 - локус SPG4. В семье Р-ных Lod-балл составил 1,68 для маркера D2S352 и 2,17 для маркера D2S367, тогда как в семье Б. -1,66 и 1,51 для тех же маркеров соответственно. Полученные величины Lod-балла являются максимально возможными для данных родословных — с учетом их размеров и структуры. По итогам анализа генетического сцепления можно заключить, что в обеих семьях с НСП наиболее вероятно связана с хромосомным локусом SPG4.
Предварительный диагноз SPG4 в семье А. был подтвержден обнаружением мутации в гене спастина. Эта нонсенс-мутация Arg431Stop в экзоне 10 ранее описана в двух семьях (Fonknechten N. et al.). Результаты прямой ДНК-диагностики полностью совпали с распределением больных и здоровых членов семьи А. по анализу сцепления.
- Читать "Пример ДНК-диагностики спастической параплегии 4-го типа (SPG4)"
Оглавление темы "Наследственные спастические параплегии (НСП)":- Морфология наследственной спастической параплегии (НСП)
- Диагностика наследственной спастической параплегии (НСП)
- Дифференциальная диагностика наследственной спастической параплегии (НСП)
- Спастическая параплегия 3-го типа (SPG3 или SPG3A) - клиника, диагностика
- Спастическая параплегия 4-го типа (SPG4) - клиника, диагностика
- Пример спастической параплегии 4-го типа (SPG4)
- Пример ДНК-диагностики спастической параплегии 4-го типа (SPG4)
- Спастическая параплегия 6-го типа (SPG6) - клиника, диагностика
- Спастическая параплегия 8-го типа (SPG8) - клиника, диагностика
- Спастическая параплегия 9-го типа (SPG9) - клиника, диагностика

