Нарушения зрения при мигрени у детей: диагностика, лечение
Мигрень широко распространенная болезнь, прекрасно описанная уже на заре развития медицины, мигрень хорошо известна своей способностью вызывать положительные зрительные феномены, чаще всего усиленные спектры или сцинтиллирующие скотомы. Возможность отрицательных зрительных феноменов при мигрени известна хуже. Тем не менее при мигрени у детей бывает потеря зрения в основном двух типов: односторонняя, очень напоминающая встречающийся у взрослых мимолетный амавроз сосудистого генеза, и двусторонняя тран-зиторная корковая слепота .
Любое из этих острых нарушений зрения может возникнуть как одно из классических проявлений мигрени или независимо от головной боли как так называемый эквивалент мигрени. Когда потеря зрения является эквивалентом мигрени, головная боль у ребенка иногда случается независимо от нарушений зрения, являясь компонентом общей клинической картины, но головных болей может не быть вовсе. Если зрительный компонент проявления мигрени просто диссоциирован от головной боли, связь между ними вполне очевидна. Дилемма возникает при нарушении зрения у ребенка, не страдающего головными болями.
В этой ситуации, чтобы избежать ошибки в диагнозе, врач должен быть знаком с широкой вариабельностью проявления мигрени в детском возрасте и строго следовать определенным правилам. При мигрени зрение должно снижаться эпизодически и полностью восстанавливаться после каждого эпизода. В периоды между приступами зрение ребенка должно быть во всех отношениях нормальным.
Мигренозная острая потеря зрения наиболее характерна для подростков, но изредка бывает и у младших детей. У одного и того же ребенка чрезвычайно редко бывает сочетание мимолетного амавроза с транзиторной корковой слепотой.
Если мигрень проявляется мимолетным амаврозом, нередко налицо и другие очаговые неврологические симптомы. В случае сочетания с типичными мигренозными головными болями потеря зрения может предшествовать последним, развиваться одновременно с болями или после них. Зрение обычно снижается быстро и в итоге приводит к полному выпадению гомолатерального ноля. Продолжительность амавроза чаще 10—30 мин, но приступ может длиться до 1—2 ч.
Эпизоды длительностью более 2 ч редки при мигрени. Если ребенка обследуют в момент приступа, обнаруживают признаки поражения переднего сегмента зрительного пути в виде выраженного снижения зрения, обычно более 20/200, с утратой восприятия зеленого и красного цветов, афферентного снижения зрачковой реакции на свет и выпадения поля зрения, в целом центрального характера. Офтальмоскопически изменения на глазном дне отсутствуют или отмечают запустение артерий. В одном случае я провел во время приступа офтальмодинамометрию и в пораженном глазу зарегистрировал нулевое давление в артериях сетчатки. После окончания приступа и возвращения зрения давление нормализовалось. Глазное дно во время приступа выглядело нормальным.
Если монокулярная мигренозная потеря зрения сочетается с головной болью, нередко налицо и другие характерные для мигрени симптомы, такие как тошнота, фотофобия, раздражительность, упадок настроения, повышенная чувствительность к шуму. В отсутствие головной боли обычно нет и этих еимптомов. Интересно отметить, что такое проявление мигрени чаще всего бывает у мальчиков-подростков. Имеется также отчетливая тенденция прекращения приступов с возрастом.
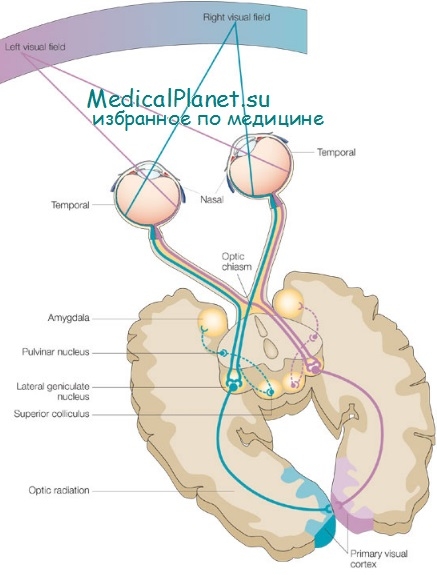
Совершенно по-иному проявляется двусторонняя мигренозная потеря зрения. Как отмечено выше, двусторонняя симметричная потеря зрения чаще всего отражает нарушение функции коры затылочной доли. В детском возрасте с этим сталкиваются главным образом при синдроме мигрени базилярной артерии, нередко встречающемся у детей.
Если двусторонняя потеря зрения сопровождается другими типичными для мигрени базилярной артерии симптомами, такими как пульсирующая боль в субокципитальной области, тошнота, стволовые и мозжечковые нарушения, чаще всего в виде головокружения, атаксии, двусторонней слабости конечностей и парестезии, диагноз не представляет трудностей. Но в случае изолированной потери зрения, что, по общему признанию, бывает нечасто, диагноз не столь очевиден. В пользу мигренозного генеза свидетельствуют женский пол и подростковый возраст, а также положительный семейный анамнез. Заметим кстати, что в последнее время накапливается все больше данных о более высокой частоте мигрени базилярной артерии у маленьких детей и у мальчиков, чем думали ранее.
Характер нарушения зрения во время приступа указывает на поражение заднего сегмента зрительного пути. Ребенок может отрицать какое бы то ни было восприятие света, зрачковая реакция на свет абсолютно нормальная и офтальмоскопически тоже не выявляется ничего существенного. При не совсем полной слепоте исследование полей зрения может выявить билатеральные гомонимные изменения. Нормальное глазное дно и сохранность зрачковых реакций, к сожалению, послужили для некоторых поводом считать потерю зрения при мигрени базилярной артерии психогенной или истерической. Представление о сложных и вариабельных проявлениях мигрени у детей, а также знание симптоматики поражения заднего сегмента зрительного пути помогает избежать подобной ошибки.
Убежденность в мигренозном происхождении нарушепий зрения исключает необходимость в дальнейшем диагностическом обследовании. Однако, если ребенок попал к врачу уже после первого приступа или в лучшем случае после 2—3 эпизодов изолированного мигренозного эквивалента, и ни анамнестически, ни при осмотре не обнаруживают других обычных проявлений мигрени, надо провести тщательное обследование. Глубина обследования определяется клинической ситуацией и целиком зависит от компетентности врача.
По поводу роли рентгенографии черепа в диагностике мигрени мнения противоречивы. Некоторые врачи прибегают к ней только при наличии определенных подозрений на другой диагноз. При малейшем сомнении в диагнозе мигрени первое, что несомненно надо сделать, — рентгенограмма черепа. Возможно, в некоторых случаях показана ангиография. Однако при подозрении на мигрень вопрос об ангиографии следует решать особенно осторожно, поскольку, хотя и редко, у некоторых больных мигренью во время исследования возникали очаговые симптомы и приводили к стойким остаточным неврологическим нарушениям.
Окончательным подтверждением диагноза часто, или даже обязательно, является дальнейшее течение болезни с типичными, повторяющимися мигренозными приступами, в промежутке между которыми наверняка отсутствуют какие бы то ни было симптомы.
Лечение в значительной мере зависит от тяжести и частоты приступов. Легкие, редкие или короткие эпизоды лучше вовсе не лечить. При леченци зрительных эквивалентов мигрени я обычно не прибегаю к препаратам спорыньи. В случаях часто повторяющихся и досаждающих или пугающих мигренозных проявлений хороший эффект иногда может дать лечение приступов амитриптилином, пропранололом или другими аналогичными препаратами. В конечном итоге врач должен назначать препараты, учитывая имеющийся выбор.
Мигрень, несомненно, может приводить к стойкому снижению зрения, но такие случаи редки, особенно в детском возрасте. Поэтому прогноз можно считать хорошим.
- Читать "Неврит зрительного нерва у детей: диагностика, лечение"
Оглавление темы "Неврология нарушения зрения у детей":- Миоглобинурия у детей: причины, диагностика, лечение
- Острые нарушения зрения у детей: причины, диагностика
- Нейроанатомия зрительного пути. Признаки поражения
- Сдавление зрительных нервов и перекреста у детей: диагностика, лечение
- Токсические поражения зрительных нервов у детей: диагностика, лечение
- Нарушения зрения при мигрени у детей: диагностика, лечение
- Неврит зрительного нерва у детей: диагностика, лечение
- Острая психогенная потеря зрения у детей: диагностика, лечение
- Наследственная атрофия зрительного нерва Лебера у детей: диагностика, лечение
- Слепота после эпилептического приступа у детей: диагностика, лечение

