Нарушения реакции зрачков у детей: причины, диагностика
В настоящей статье обсуждаются только неврожденные нарушения. В экстренной ситуации мидриатические зрачки вызывают беспокойство и путаницу. Чтобы правильно оценить причину и значение зрачковых нарушений, их необходимо рассматривать в комплексе с состоянием больного и другими неврологическими данными. Мы обсудим неврологические нарушения, наблюдаемые при той или иной патологии зрачков.
Зрачки могут быть расширены в результате поражения сфинктера или эфферентных зрачковых волокон. Во многих случаях зрачковые нарушения возникли задолго до того, как больного осматривают, о чем никогда не следует забывать.
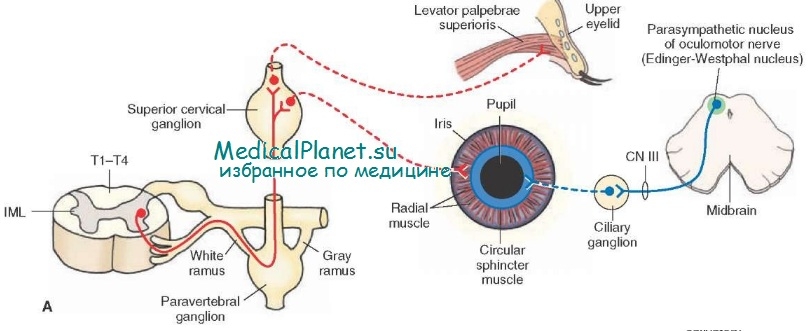
Расширение одного зрачка после травмы головы всегда рождает подозрение на субдуральную гематому, вызвавшую вклинение крючка и сдавление идущих к зрачку парасимпатических волокон. Однако травма может повлиять на зрачок, или зрачковые волокна на различных уровнях.
После травматического повреждения радужки возможен миоз, однако обычно отмечают неравномерный мидриаз со сниженной реактивностью зрачков. Иногда в таких случаях обнаруживают разрыв корешков радужки, но часто причину выявить не удается.
После травмы зрачковые волокна могут оказаться поврежденными на уровне ресничного узла, задней стенки глазницы или в полости черепа. Внутричерепные парасимпатические волокна обычно повреждаются вместе с III черепным нервом в области заднего наклоненного отростка клиновидной кости, где они проходят через твердую мозговую оболочку.
Причиной мидриаза может послужить сдавление парасимпатических волокон объемным процессом. Опухоль в задней части глазницы иногда прорастает нижнее ответвление глазодвигательного нерва. Опухолевое поражение зрачковых волокон в области пещеристого синуса встречается редко, так же как вообще поражение внутричерепных сегментов III черепного нерва объемным процессом.
Объемный процесс, локализующийся в паренхиме среднего мозга или сдавливающий последний извне, вызывает расширение зрачков, опосредованное воздействие на ядра Эдингера — Вестфаля, волокна продольного пучка или вставочные нейроны. При поражении среднего мозга бывает также коектопия — неправильной формы, эксцентрично смещенный, расширенный зрачок.
Полагают, что причиной такого изменения зрачка является паралич расширителя и избирательное центральное торможение сфинктера, иннервируемого сегментарно. Аневризмы задней соединительной артерии, внутрикаверзной части сонной и базилярной артерии также сдавливают зрачковые волокна. Прсле поражения III черепного нерва аневризмой, травмой или опухолью возможна аберрантная регенерация. Зрачок обычно расширен, не реагирует на свет, но сужается при приведении или опускании глазного яблока.
Ишемия может вызвать мидриаз, опосредованный влиянием на радужку, фасцикулярные волокна или ядра Эдингера — Вестфаля. Радужка чувствительна также к действию гипоксии и аноксии. Мидриаз бывает при инфекционных процессах на уровне ресничного узла, в глазнице и полости черепа. Нарушение по типу синдрома Эди, обусловленное вовлечением в патологический процесс ресничного узла, описано при herpes zoster, ветряпой оспе, кори, дифтерии, ботулизме, сифилисе, скарлатине, коклюше, оспе, гриппе, синусите и вирусном гепатите. Ботулизм и дифтерия вызывают в первую очередь нарушение аккомодации.
Изменение зрачков наблюдается при менингитах, особенно базальных, туберкулезной, сифилитической бактериальной, грибковой и канцероматозной этиологии. Влияние на зрачок могут оказывать также гранулематозные процессы в области верхнеглазничной щели и передней порции пещеристого синуса.
Расширенные зрачки, плохо или совсем не реагирующие на свет, могут быть следствием действия мидриатических веществ, которые применяют в виде глазных капель или внутрь (атропиноподобные вещества некоторых растений). Хорошо известно, что дурман вонючий (Daturum stramonium) вызывает расширение зрачка. Случайное попадание в глаз атропиноподобного вещества приводит к резкому расширению зрачка, длящемуся часами.
Мидриатические вещества, тайно применяемые больничным персоналом и другими людьми, действуют точно так же. Локализовать поражение в подобных ситуациях помогают фармакологические пробы. Поскольку атропин и атропиноподобные вещества непосредственно блокируют рецептор на радужке, низкие концентрации миотических препаратов, например 0,5—1% раствор пилокарпина, не преодолевают блокаду и не сужают зрачок.
Сначала следует прибегнуть к низкой концентрации пилокарпина (порядка 0,125% раствора), чтобы оценить денервационную гиперчувствительность, какая бывает при синдроме Эди. Затем надо добавить 1—4% раствор пилокарпина и выяснить степень блокады. Фармакологически заблокированный зрачок сузится при высокой концентрации миотического препарата, тогда как нормальный хорошо реагирует уже на низкую концентрацию пилокарпина.
В литературе подробно описан и другой вариант расширения зрачка — так называемый зрачок Эди. Вначале зрачок расширен и реагирует тонически. Реакция более выражена при взгляде на близко расположенный объект, чем при прямом раздражении. Односторонний зрачок Эди часто бывает у молодых женщин, но он может быть и двусторонним. Под синдромом Эди подразумевают изменение зрачка в сочетании со снижением глубоких сухожильных рефлексов, главным образом в нижних конечностях.
Характерная для зрачка Эди реакция связана с денервацией ресничного узла и последующей реиннервацией. Поскольку 91—94% парасимпатических волокон, идущих к ресничному узлу, опосредуют аккомодацию, после реиннервации реакция на близко расположенные мишени выражена в значительно большей степени, чем прямое раздражение. В большинстве случаев причина поражения ресничного узла остается невыясненной, но описаны и вполне определенные причины, включая инфекцию и травму.
Благодаря денервационной гиперчувствительности зрачок Эди среагирует на разведенный миотический препарат, который не сужает нормальный зрачок. Для этой пробы принято использовать 5—10% раствор метахолина, но сейчас его не производят. Под влиянием 1/16—1/18% раствора пилокарпина нормальный зрачок едва сузится, а зрачок Эди среагирует значительно сильнее. Проба с разведенным раствором пилокарпина является лучшим фармакологическим тестом на денервационную гиперчувствительность парасимпатических волокон, которая бывает при поражении ресничного узла.
Эпизодический мидриаз, нередко односторонний, может не сопровождаться никакими другими симптомами. Одностороннее расширение зрачка в молодом возрасте чаще всего бывает при односторонней головной боли (нетипичная мигренозная головная боль). Мидриаз длится от нескольких минут до недель и рецидивирует с разной частотой. Зрачок может быть не только расширен, но и деформирован и не реагирует на свет. Изредка отмечают альтернацию сторонности эпизодов расширения. Эпизодическое расширение зрачка возможно также при Мигрени, судорогах, системном применении некоторых препаратов и циклическом нарушении функции глазодвигательного нерва. В большинстве случаев причина эпизодического мидриаза остается невыясненной.
Миоз (сужение зрачков) может быть следствием травмы, но в экстренных ситуациях он редко вызывает тревогу. Причиной миоза могут послужить барбитураты, окись углерода, меперидина гидрохлорид, метадон, опиаты, фосфорорганические соединения, таллий. Чаще всего миотический зрачок является компонентом синдрома Горнера. Клинический синдром, описанный Джоанной Фридрихом Горнером в 1869 г., включает миоз, опущение верхнего века, ангидроз и Энофтальмию на пораженной стороне. При обследовании прежде всего обращают внимание на птоз и миоз.
Поражение гомолатеральных симпатических волокон на любом уровне вызовет птоз и миоз. Ангидроз будет только в том случае, если поражение локализуется проксимальнее бифуркации общей сонной артерии. При возникновении синдрома Горнера в раннем возрасте, особенно в первые 2 года жизни, отмечают гетерохромию радужки пораженного глаза. Однако гетерохромия бывает при синдроме Горнера и у взрослых.
Частота причин синдрома Горнера зависит от того, что изучают. Нейрон I порядка чаще всего поражается при сосудистых заболеваниях, в том числе при ишемическом инсульте в латеральной области продолговатого мозга. Поражение нейрона I порядка описано также при травме, опухоли, рассеянном склерозе. Включение в патологический процесс нейрона II порядка характерно для опухолей (около 50%) и травмы. Нейрон III порядка поражается при сосудистых головных болях, травме, хирургических вмешательствах и опухолях в области пещеристого синуса.
В возрасте от рождения до 20 лет самой частой причиной синдрома Горнера является травма, особенно в родах. В молодом возрасте синдром Горнера могут вызвать также нейробластома в шейном отделе и прогрессирующая гемиатрофия лица. У людей старше 20 лет синдром в большинстве случаев обусловлен опухолью.
Уровень поражения при синдроме Горнера лучше всего локализуется на таковом сопутствующих симптомов и признаков. Фармакологические пробы тоже помогают топической диагностике. Поражение нейрона III порядка приводит к некоторой денервационной гиперчувствительности, поэтому низкие концентрации фенилэфрина и адреналина расширяют зрачок. Наиболее постоянна реакция на гидроксиамфетамин. В норме и при синдроме Горнера, обусловленном поражением нейронов I и II порядка, зрачок расширяется через 30—45 мин после инстилляции гидроксиамфетамина. В случае поражения нейрона III порядка реакция выражена слабо или отсутствует вовсе.
Другие использовавшиеся в прошлом препараты вызывают более постепенную реакцию, что затрудняет интерпретацию результатов пробы.
Описаны больные с альтернирующим синдромом Горнера, переходящим с одного глаза на другой. В большинстве подобных случаев обнаруживали поражение нижней части шейного отдела спинного мозга, причинами которого были синдром Шая — Дрейджера, сирингомиелия, радиационная миелопатия. Полагают, что альтернирующий синдром Горнера сохраняется во сне.
Зрачок Арджилла Робертсона характеризуется снижением или отсутствием зрачковых реакций на свет, нормальной или повышенной реакцией на предмет в ближайшей точке ясного видения и миозом. Диссоциация между реакцией на свет и приближение точки фиксации бывает и при других нарушениях, но в отличие от последних, для которых характерен мидриаз, настоящий зрачок Арджилла Робертсона — миотический. Он чаще всего бывает при сифилисе. Согласно имеющимся данным, зрачковый синдром Арджилла Робертсона обусловлен поражением предъядерных волокон (или вставочного нейрона) ядра Эдингера — Вестфаля.
У больных, находящихся в коматозном состоянии, зрачки могут быть и расширенными, и суженными, что зависит от этиологии комы, а также от локализации патологического очага, повлиявшего на размер и реакцию зрачков.
При вызвавших мидриаз поражениях прогноз определяется природой последних. Например, зрачок Эди обычно доброкачествен, тогда как объемный процесс в среднем мозге представляет более трудную проблему. Приобретенный изолированный синдром Горнера в отсутствие в анамнезе несчастного случая или хирургической травмы, а также других неврологических нарушений характерен для опухолевых процессов, поэтому синдром Горнера тоже прогностически неблагоприятен.
- Читать "Нарушения функции гипоталамо-гипофизарной системы у детей: причины, диагностика"
Оглавление темы "Детская неврология":- Супрануклеарные глазодвигательные нарушения у детей: патогенез, клиника
- Диагностика супрануклеарных глазодвигательных нарушений у детей. Лечение
- Фазические движения глаз у детей: причины, механизмы
- Монокулярные нарушения движений глаз у детей: причины, механизмы
- Регуляция функции зрачков. Иннервация зрачков глаз
- Нарушения реакции зрачков у детей: причины, диагностика
- Нарушения функции гипоталамо-гипофизарной системы у детей: причины, диагностика
- Нарушения функции передней доли гипофиза (аденогипофиза) у детей: причины, диагностика
- Нарушения функции задней доли гипофиза (нейрогипофиза) у детей: причины, диагностика
- Гормональная терапия в детской нейрохирургии. Рекомендации

