Энцефалиты у новорожденных детей - причины, диагностика, лечение
Как и менингиты, энцефалиты характеризуются воспалением мозгового вещества, но в подавляющем большинстве случаев имеют вирусное происхождение (эту группу нейроинфекции могут вызывать свыше 100 различных вирусов и их ассоциаций).
Единой схемы патогенеза при энцефалитах не существует, так как этиологические факторы чрезвычайно многочисленны. Несмотря на это обстоятельство, большинство вирусных энцефалитов сопровождается вторичной инфекцией ЦНС (по отношению к первичному вирусному инфицированию иных локусов организма). Обычно причинные инфекционные агенты сперва проникают в лимфатическую систему (вне зависимости от пути их внедрения в организм), а затем размножаются в лимфатических узлах. Только после этого происходит их попадание в кровоток с последующим инфицированием других органов и систем.
Дальнейшее размножение вирусов происходит в местах вторичного инфицирования; возникают выраженная виремия и инфекционное поражение ЦНС.
Вовлечение нервной ткани в воспалительный процесс может быть результатом роста или пассивной диффузии через капилляры мозга. Возможна также центрипетально-аксональная транспортировка вируса с обонятельного нейроэпителия к обонятельной луковице.
Инфицирование ЦНС может осуществляться и через периферические нервы. Подобное ретроградное распространение вируса, в частности, происходит при бешенстве (rabies) и при энцефалите, вызванном Herpes simplex.
Постинфекционные и параинфекционные энцефалиты принято относить к демиелинизирующим заболеваниям ЦНС, при которых предполагается преимущественно аутоиммунный процесс. Хотя к моменту появления симптомов энцефалита у новорожденных обычно не выявляются признаки активного инфекционного процесса, вполне вероятно, что вирусные (или иные) агенты первоначально проникли в ЦНС, откуда впоследствии были элиминированы, но послужили «триггер»-факторами болезни. В таких случаях имеет место иммунный (Т-клеточный) ответ на основной белок миелина (ОБМ).
При всех энцефалитах отмечаются несколько периодов: продромальный (неспецифические признаки инфекционного заболевания), общемозговых симптомов (светобоязнь, расстройства сознания и т.д.) и очаговых симптомов (клинические проявления зависят от локализации воспалительного процесса).
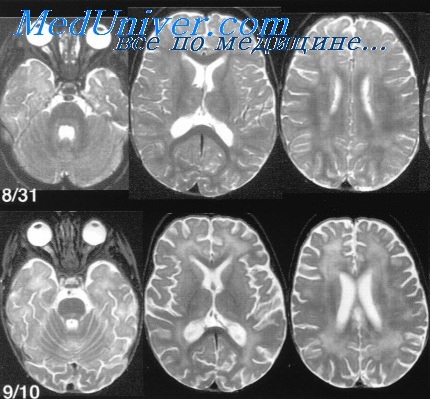
Помимо оценки неврологического статуса (классическая триада: лихорадка, головная боль, нарушения сознания), МРТ-исследований головного мозга и рутинных методов лабораторной диагностики энцефалитов (выявление в СМЖ плеоцитоза на уровне 5-1000 клеток в 1 мм3 — в 95% случаев; умеренное повышение белка — 50-500 мг%; повышенное содержание IgG и т.д.), в настоящее время все более широко применяется технология полимеразной цепной реакции, позволяющая выявлять наличие в организме большинства энцефалитогенных вирусов в острой фазе заболевания.
При отстутствии возможности использования ПЦР применяют серологическое тестирование вирус-специфических антител в крови и СМЖ. Обнаружение повышенного титра антител вирус-специфического IgM через 1-3 нед после появления симптомов, а также повышенного соотношения между титрами IgG в СМЖ/сыворотке крови (через 4-8 нед после манифестации болезни) позволяют ретроспективно констатировать диагноз. Поскольку изменения в серологических исследованиях крови указывают на воздействие вируса, а нарушения в серологическом анализе СМЖ подтверждают поражение ЦНС, последнее исследование является предпочтительным.
В терапии многих разновидностей вирусных энцефалитов из средств иммунотерапии в периоде новорожденности с большой осторожностью применяются противовирусные препараты (ганцикловир и ацикловир), а также отдельные специфические иммуноглобулины.
- Вернуться в оглавление раздела "неврология"
Оглавление темы "Неврология":- Лечение инсульта у новорожденных детей
- Прогноз инсульта у новорожденного
- Цитомегаловирусная инфекция (ЦМВИ) у новорожденного
- Сифилис у новорожденного ребенка - причины, диагностика, лечение
- Токсоплазмоз у новорожденного ребенка - причины, диагностика, лечение
- Листериоз у новорожденного ребенка - причины, диагностика, лечение
- Врожденная краснуха - причины, диагностика, лечение
- Бактериальные менингиты у новорожденных детей - причины, диагностика, лечение
- Вирусные менингиты у новорожденных детей - причины, диагностика, лечение
- Энцефалиты у новорожденных детей - причины, диагностика, лечение

