Клиника поперечного миелита. Диагностика
Клинические признаки поперечного миелита могут прогрессировать быстро за минуты и часы (острое начало болезни) или развиваются в течение нескольких дней и недель (подострое начало болезни). Первые симптомы заболевания — боль и парестезии в спине на уровне поражения спинного мозга, иррадиирующие в зоны иннервации соответствующих корешков. Наиболее часто поражаемым отделом спинного мозга является тораколюмбальный (в 80% случаев), примерно в 20% случаев патологический очаг локализуется в шейном отделе спинного мозга, в 5—10% случаев — в поясничном отделе.
По мере прогрессирования процесса боли стихают и развиваются чувствительные расстройства по проводниковому типу. В большинстве случаев в первую очередь возникают расстройства болевой и температурной чувствительности, в то время как функция задних столбов может быть сохранена. Двигательные расстройства в остром периоде заболевания связаны с развитием спинального шока ниже очага поражения и представлены вялыми параличами, которые к концу 2 недели сменяются спастическими. Вегетативные нарушения характеризуются задержкой опорожнения мочевого пузыря и прямой кишки в остром периоде с последующим восстановлением функции по рефлекторному типу, трофическими изменениями кожи, нарушением терморегуляции и потоотделения.
Частота встречаемости клинических симптомов в остром периоде заболевания представлена ниже.
Неврологическая симптоматика при миелите имеет особенности в зависимости от локализации патологического очага. При поражении верхних шейных сегментов помимо спастического паралича рук и ног, утраты всех видов чувствительности с соответствующего уровня, нарушения функции тазовых органов и трофических расстройств может развиваться паралич диафрагмы. Соответственно, неизбежны дыхательные нарушения, связанные со снижением жизненной емкости легких до 10 — 11%. Кроме того, прогноз значительно осложняется при заинтересованности продолговатого мозга (дыхательного и сосудодвигательного центров).
Поражение спинного мозга на уровне шейного утолщения характеризуется периферическим параличом рук и спастическим параличом ног; в результате вовлечения шейного симпатического центра возникает синдром Клода-Бернара-Горнера. При миелите с локализацией очага в грудном отделе спинного мозга руки интактны, отмечается спастический паралич ног. При поражении поясничных сегментов спинного мозга паралич ног носит периферический характер, чувствительные расстройства не выходят за пределы паховых складок, характерно раннее появление тяжелых трофических расстройств.
В течении миелита выделяют несколько периодов. Острый период характеризуется нарастанием неврологической симптоматики. Прогрессирование симптомов может продолжаться от 4 часов до 21 дня. В половине случаев неврологический дефицит становится максимальным к 3 дню от начала заболевания. Восстановительный период начинается с момента стабилизации двигательных и чувствительных нарушений, характеризуется постепенной редукцией патологической симптоматики и продолжается до 2 лет, после чего наступает период остаточных явлений.
По совокупности клинико-неврологических, инструментальных и лабораторных методов исследования выделены диагностические критерии поперечного миелита (The Transverse Myelitis Consortium Working Group, 2002 r. ).
Критерии идиопатического характера поперечного миелита:
1. Развитие сенсорных, моторных и вегетативных признаков поперечного поражения спинного мозга.
2. Билатеральная симптоматика (не обязательно строго симметричная).
3. Четко определяемый уровень чувствительных расстройств.
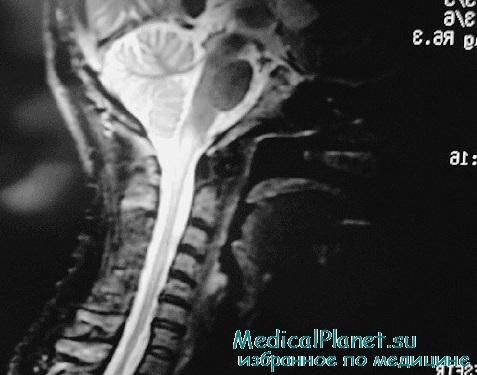
4. Исключение компрессии спинного мозга (по данным МРТ или миелографии, КТ не информативна).
5. Воспалительный характер заболевания, подтверждаемый наличием плеоцитоза и повышением уровня IgG в цереброспинальной жидкости. При отсутствии признаков воспаления в первые сутки развития симптомов — повторение МРТ и люм-бальной пункции между 2 и 7 днями болезни с подтверждением воспалительного характера заболевания.
6. Развитие максимального неврологического дефицита в срок между4часами и 21 днем отмомента появления первыхсимп-томов болезни.
Критерии, исключающие идиопатический характер поперечного миелита:
1. Воздействие радиоактивного излучения за последние 10 лет.
2. Данные, свидетельствующие о нарушении спинального кровообращения в системе передней спинальной артерии (тромбоз).
3. Данные, свидетельствующие об артериовенозной мальформации.
4. Серологические и клинические признаки болезни соединительной ткани (саркоидоза, болезни Бехчета, синдрома Шегрена, системной красной волчанки).
5. Данные, свидетельствующие о текущей нейроинфекции (нейросифилис, нейроборрелиоз, микоплазменная инфекция, герпес-вирусная инфекция, цитомегаловирусная инфекция).
6. На МРТ — признаки, позволяющие подозревать рассеянный склероз.
- Рекомендуем ознакомиться далее "Бульбарная форма полиомиелита (код МКБ 10: А80). Прогноз"
Оглавление темы "Энцефалит":- Клиника герпетического энцефалита (код МКБ 10: В00.4, G05.1). Особенности
- Клиника клещевого энцефалита (код МКБ10: А 84(0, 1, 8, 9), G.05.1). Особенности
- Клиника прогрессирующей мультифокальной лейкоэнцефалопатии (код МКБ 10: A.81.2,G.05.1). Особенности
- Клиника коревого энцефалита (код МКБ 10: В01.1). Особенности
- Клиника краснушного энцефалита (код МКБ 10: А.81.8, G.05.1). Особенности
- Клиника подострого склерозирующего панэнцефалита (код МКБ 10: А.81.1, G.05.1). Особенности
- Клиника геморрагического лейкоэнцефалита (код МКБ 10: G05.8). Особенности
- Поперечный миелит (код МКБ10: G04 - G05, G37.3): классификация, причины
- Клиника поперечного миелита. Диагностика
- Бульбарная форма полиомиелита (код МКБ 10: А80). Прогноз

