Боль. Болевые рецепторы. Афферентные пути боли.
Феномены, обсуждаемые в этой и последующих трех групп статей, более сложны для понимания, чем двигательные нарушения, и оцениваются врачом со слов больного. Боль, головную боль и изменение ощущений можно объективизировать при клиническом обследовании только в незначительной степени. Тем не менее их диагностическая ценность не вызывает сомнения. Боль — наиболее частый симптом в медицинской практике. Лишь относительно небольшое число заболеваний протекают без боли, и в значительной части случаев боль настолько характерна, что ее отсутствие вызывает сомнение в диагнозе. Поскольку анатомические и физиологические аспекты боли тесно связаны с нормальной чувствительностью.
Болевые рецепторы расположены по всему организму: на поверхности и в его глубоких структурах, включая внутренние органы. Различают два типа афферентных волокон: очень тонкие немиелинизированные С-волокна (0,4-1,1 мкм в диаметре) и тонкие миелинизированные А--волокна (1-5 мкм в диаметре). Конечные рецепторы этих первичных болевых афферентных путей представляют собой свободно ветвящиеся нервные окончания. Имеется некоторая специализация этих некапсулированных окончаний и их небольших афферентных волокон. Температурные болевые раздражения передаются только по С-волокнам, а механические болевые стимулы переносятся и С-, и А-волокнами.
Некоторые немиелинизированные волокна реагируют на температурные и механические стимулы, а также на химическое воздействие.
Тела клеток афферентных волокон расположены в чувствительных ядрах черепных нервов и спинномозговых ганглиях задних корешков спинного мозга. В отличие от других нейронов они имеют два аксона: периферический и центральный. Периферические аксоны этих клеток объединяются в сегментарные соматические и чревные нервы, а центральные переходят в задние корешки спинного мозга, а также в корешки тройничного, лицевого, языкоглоточного и блуждающего нервов. Чувствительные волокна черепных нервов заканчиваются в ядрах тройничного нерва и одиночного пути. Центрально направленные волокна от спинномозговых чувствительных ганглиев образуют задние корешки спинномозговых нервов, которые заканчиваются в соответствующих слоях или пластинах (Рекседа) задних рогов серого вещества спинного мозга.
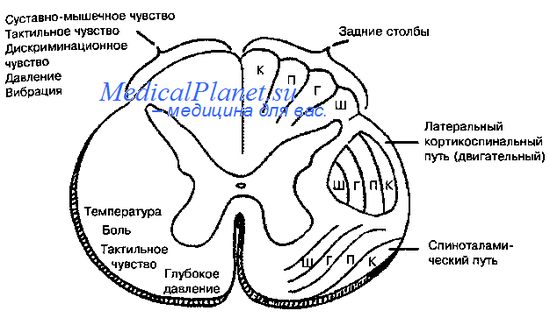
Основные афферентные волокна образуют синапсы в пределах одного или двух сегментов задних рогов спинного мозга. Аксоны вторых нейронов переходят через срединную линию спинного мозга в передней спайке и поднимаются в составе противоположного перед небокового канатика, формируя спиноталамический путь, заканчивающийся в таламусе, преимущественно в его вентральном заднелатеральном ядре. А--болевые афферентные волокна высвобождают несколько белковых медиаторов, наиболее важным из которых для возбуждения вторых нейронов задних рогов спинного мозга является субстанция Р. Небольшие нейроны во II пластине выделяют тормозные белки: энкефалины, эндорфины и динорфины, которые модулируют передачу болевого возбуждения в сегментах спинного мозга, стволе головного мозга и таламусе.
В отдельных круговых нейронных контурах задних рогов имеются опиатные рецепторы. Опиаты подавляют выделение субстанции Р, уменьшая боль и болевые спинальные рефлексы.
Основной восходящий проводящий путь представлен латеральным спиноталамическим путем — пучком быстро проводящих волокон, оканчивающихся непосредственно в таламусе, преимущественно в вентральном заднелатеральном ядре, а также в других вентробазальных и задних ядрах. Эти ядра таламуса, в свою очередь, передают импульсы в постцентральную кору головного мозга и во вторичную чувствительную кору, расположенную в нижних отделах теменной доли. Существует также медленно проводящая, медиально расположенная система, по которой чувствительные сигналы проходят в составе коротких межнейрональных цепочек к ретикулярной формации продолговатого мозга и околоводопроводной зоне среднего мозга, а затем к гипоталамусу и к медиальным и внутрипластинчатым ядрам таламуса.
От последнего проводящего пути, называемого спиноретикулоталамическим или палеоспиноталамическим, идут диффузные волокна к обеим лобным и лимбическим долям. Предполагается, что латеральный, или прямой спиноталамический, путь обеспечивает распознавание болевого ощущения и его локализацию, в то время как более медленный полисинаптический медиальный путь отвечает за эмоциональные аспекты боли (то есть неприятное ощущение, вызываемое болью). Соматотопическая сегментарная организация нервных волокон в основных проводящих путях представлена на рисунке, а основной соматосенсорный и ретикулоталамический пути — на рисунке.
Кроме того, нисходящие пути от стволовых структур оказывают подавляющий эффект на боль. Один из таких путей, начинающийся преимущественно из околоводопроводного участка среднего мозга и проходящий через нейроны ствола, заканчивается на клетках I и V пластинок задних рогов. Другие нисходящие контролирующие боль пути отходят от норадренергических нейронов дорсолатеральных отделов варолиева моста и серотонинергических нейронов передневентральных отделов продолговатого мозга.
Учебное видео проводящие пути болевой и температурной чувствительности
- Читать далее "Физиология боли. Клиника боли."
Оглавление темы "Нарушения походки. Боль. Нарушения чувствительности.":1. Тики. Причины и признаки тиков. Двигательные стереотипии.
2. Нарушение устойчивости и ходьбы. Типы нарушения походки.
3. Опрокидывающаяся походка. Походка при нормотензивной гидроцефалии. Лобный тип нарушения походки.
4. Боль. Болевые рецепторы. Афферентные пути боли.
5. Физиология боли. Клиника боли.
6. Нейропатическая боль. Каузалгия. Спинальная боль.
7. Боль при психических заболеваниях. Хроническая боль неясной этиологии.
8. Общая соматическая чувствительность. Переферические механизмы чувствительности.
9. Чувствительные проводящие пути. Характеристика чувствительных проводящих путей.
10. Исследование чувствительности. Синдромы расстройств чувствительности.

