Миастения. Причины и механизмы развития миастении.
В этих статьях рассматриваются заболевания, в основе которых лежит нарушение нервно-мышечной передачи возбуждения в синапсе. Среди них наибольшее значение имеет миастения (myasthenia gravis). Основное клиническое проявление заболевания — лабильная слабость и повышенная утомляемость некоторых мышц. Как правило, у больных постоянно выявляется некоторая степень снижения мышечной силы, при этом физическая активность вызывает выраженное нарастание мышечной слабости.
Спорадические случаи миастении возникают во всех возрастных группах у лиц обоих полов, однако форма заболевания отличается у молодых женщин и пожилых мужчин. Характерны нарастание мышечной слабости пораженных мышц при повторных или продолжающихся движениях (например, усиление птоза при взгляде вверх) и восстановление мышечной силы во время отдыха, хотя и неполное. Как упоминалось в нашей статье, в процесс вовлекаются мышцы глаз, лица; наиболее опасно поражение мышц бульбарной группы (отсюда старое название заболевания — миастенический бульбарный паралич).
Такие симптомы миастении, как птоз, диплопия и косоглазие, дисфония, дисфагия, дизартрия, могут возникать в различных сочетаниях. По мере прогрессирования заболевания развивается слабость мышц туловища и конечностей, при этом в большей степени поражаются мышцы проксимальных отделов конечностей. Атрофия мышц не выражена. Сухожильные рефлексы сохранены. Как правило, наблюдается постепенное, незаметное начало заболевания и медленное его прогрессирование в течение нескольких недель. Возможны различные варианты течения заболевания. У большинства пациентов на фоне терапии достигается клиническое улучшение, выраженное в различной степени. Однако у некоторых больных мышечная слабость неуклонно прогрессирует, приводя к обездвиженности и необходимости проведения искусственной вентиляции легких при развитии дыхательных расстройств.
Выделяют несколько форм миастении, в зависимости от локализации мышечного поражения и его тяжести. Классификация, предложенная Оссерманом, помогает в оценке прогноза заболевания и выборе метода лечения.
Группа I. Глазная миастения (может встречаться как изолированная форма миастении у пожилых мужчин).
Группа II. А. Легкая генерализованная миастения (медленное прогрессирование, отсутствие кризов, хороший ответ на терапию). Б. Умеренная генерализованная миастения (выраженное поражение бульбарной мускулатуры и некоторых скелетных мышц, однако кризы отсутствуют; эффективность терапии ниже, чем при легкой форме).
Группа III. Злокачественная (тяжелая) миастения (быстрое прогрессирование до развития тяжелой мышечной слабости, миастенические кризы с нарушением дыхания и плохой ответ на проводимую терапию; высокая частота выявления тимомы; высокая смертность).
Группа IV. Поздняя тяжелая миастения (прогрессирование заболевания у больных I и II групп приблизительно в течение двух лет после начала болезни; степень мышечной слабости соответствует III группе).
Другой важный, но недостаточно изученный признак миастении — тесная взаимосвязь между миастенией и вил очковой железой. Гиперплазия вилочковой железы, как правило, обнаруживается при миастении у детей, подростков и лиц молодого возраста. У 10 % пациентов более старшего возраста выявляется злокачественная тимома, появление которой может на несколько лет опережать дебют миастении.
Нередко у пациентов молодого возраста, страдающих миастенией, выявляются другие аутоиммунные заболевания — тиреотоксикоз, ревматоидный артрит, системная красная волчанка или полимиозит. Эти заболевания также чаще встречаются среди близких родственников пациентов, страдающих миастенией. Однако семейные случаи миастении встречаются редко.
Течение миастении различное. При легкой форме течение миастении может быть стационарным многие годы. На ранней стадии заболевания нередко возникают спонтанные ремиссии и рецидивы. Особая форма транзиторной миастении, возникающей в результате пассивного трансплацентарного переноса антител, развивается у новорожденных детей, матери которых страдают миастенией (см. ниже). Симптомы миастении у этих детей сохраняются в течение нескольких недель.
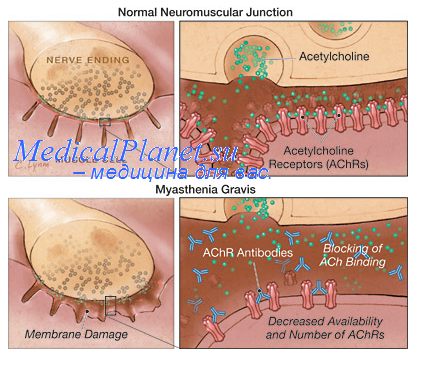
Патоморфология и патогенез миастении. За исключением патологии вилочковой железы, изменения при миастении обнаруживаются только на уровне нервно-мышечного синапса: выявляются уменьшение площади поверхности постсинаптической мембраны и упрощение ее строения, а также расширение синаптической щели. Количество и размер пресинаптических пузырьков, а также количество содержащегося в них медиатора ацетилхолина не изменены. На постсинаптической мембране выявляются выраженное уменьшение количества рецепторов к ацетилхолину и отложение иммунных комплексов (содержащих IgG и компоненты комплемента).
Антитела к белку ацетилхолинового рецептора обнаруживаются приблизительно у 85 % пациентов с генерализованной миастенией. Однако отсутствует четкая корреляция между уровнем антител в крови и тяжестью мышечной слабости. Проникновение антител через плаценту у матерей, страдающих миастенией, обуславливает появление мышечной слабости у новорожденных при транзиторной миастении новорожденных. В настоящее время до конца не известно, где образуются антитела, что провоцирует их синтез, какое отношение имеют эти антитела к патологическим изменениям в вилочковой железе и каким образом они вызывают повреждение рецепторов постсинаптической мембраны.
- Вернуться в оглавление раздела "неврология"
Оглавление темы "Миопатии. Патология мышц.":1. Воспалительные миопатии. Инфекционные формы полимиозита.
2. Лечение полимиозита. Миозит с тельцами включений.
3. Острый некроз скелетных мышц. Рабдомиолиз.
4. Мышечные дистрофии. Миодистрофия Дюшенна.
5. Миодистрофия Беккера. Миодистрофия Эмери-Дрейфуса. Миодистрофия Ландузи-Дежерина. Окулярная миодистрофия.
6. Болезнь Штейнерта. Миопатии при заболеваниях щитовидной железы.
7. Кортикостероидная миопатия. Митохондриальные миопатии. Алкогольные миопатии.
8. Нормальное развитие мышц. Нормальное старение мышц.
9. Врожденные полимиопатии. Спинальные амиотрофии.
10. Миастения. Причины и механизмы развития миастении.

