Болезнь Паркинсона - дрожательный паралич. Диагностика и лечение болезни Паркинсона.
Гипокинезия, тремор покоя, ригидность, замедленность движений — брадикинезия (наиболее заметная при чередующемся движении рук), маскообразное лицо, немигающий пристальный взгляд, застывшая поза, семенящая походка (ускорение шагов) формируют типичный образ больного. Во многих случаях пациент не может сохранить нормальную позу и равновесие, после того как его толкнули или изменилось положение его тела, что иногда вызывает падения. Уменьшение симптомов заболевания при приеме препаратов леводофы является одним из критериев диагностики болезни Паркинсона. Обычно болезнь развивается в пожилом возрасте, но иногда до 40 лет.
Около 2/3 пациентов становятся инвалидами в течение 7 лет, однако заболевание может затягиваться на 20 лет и более. Семейные случаи заболевания встречаются в 10—15 %. Не характерны апраксия, афазия, атаксия, параличи и признаки поражения кортикоспинальных проводящих путей. Выраженность акинезии, тремора, ригидности и постуральной неустойчивости варьирует. На начальных стадиях заболевания симптомы асимметричны, ригидность обычно не доминирует в клинической картине до поздних стадий. Пациенты с болезнью Паркинсона часто астеничны или депрессивны.
В некоторых случаях (10—15 %) развивается деменция, обусловленная главным образом присоединением болезни Альцгеймера или болезни телец Леви.
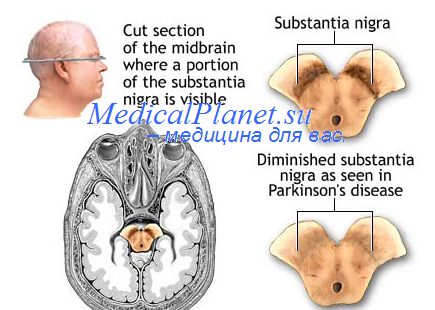
Характерными патоморфологическими чертами является утрата пигментированных клеток компактной части черной субстанции и других пигментированных ядер ствола головного мозга, а также наличие цитоплазматических включений — телец Леви — в сохранившихся клетках. Тельца Леви содержат агрегированную форму синаптического белка альфа-синуклеина. Популяция клеток черной субстанции сокращается с 425 000 до менее чем 200 000. Вследствие этого возникает недостаток дофамина как в клетках черной субстанции, где он синтезируется, так и в синаптических окончаниях их волокон в стриатуме.
Лечение болезни Паркинсона.
Большая часть препаратов, используемых в предыдущие годы для лечения болезни Паркинсона, почти полностью замещена леводофой, которая восполняет недостаток дофамина в стриатуме, и агонистами дофаминовых рецепторов. Дополнительное назначение селегилина, ингибитора МАО, может замедлить прогрессирование заболевания, блокируя действие неустановленного эндогенного токсина. Леводофу обычно назначают в сочетании с ингибитором декарбоксилазы, чтобы предупредить ее быстрое разрушение в кровеносном русле еще до поступления в нервную систему. Стандартной дозой считают 10-25 мг ингибитора декарбоксилазы в сочетании с 100—250 мг леводофы (синемет) 3-4 раза в сутки.
К основным побочным эффектам относятся тошнота, артериальная гипотония и депрессия, которые удается устранить назначением других лекарственных средств. Самым неблагоприятным эффектом является возникновение непроизвольных движений, что требует снижения дозы леводофы. Также применяются агонисты дофамина (бромокриптин, перголид, ропинирол и др.) и противовирусный препарат амантадин (50—100 мг 3 раза в сутки). Агонисты дофамина наиболее эффективны на ранних стадиях заболевания, когда они некоторое время могут применяться вместо леводофы. Дозу следует повышать медленно для предупреждения развития артериальной гипотонии.
Выраженные колебания ригидности (феномен «включения—выключения»), которые типичны для поздних стадий заболевания, требуют тщательного подбора дозы препаратов, буквально схемы, расписанной по часам, и использования комбинаций антипаркинсонических средств. Галлюцинации, вызванные приемом леводофы, можно купировать новыми антипсихотическими препаратами, лишенными побочного паркинсонического действия, например оланзапином. При выраженном треморе могут помочь профенамин (по 50 мг 4 раза в сутки) или пролонгированная форма пропранолола (160 мг/сут). Большинство пациентов, придерживающихся безбелковой диеты (исключение приема белка во время завтрака и обеда), сообщают об улучшении своего состояния.
Тенденция у некоторых пациентов к обморокам, вызванным ортостатической гипотензией, корректируется приемом флудрокортизона.
В последние годы вновь возрастает интерес к хирургическим методам лечения болезни Паркинсона. Совсем недавно разработана методика имплантации электродов для стимуляции различных отделов базальных ганглиев. Новые стереотаксические методы позволяют точно определить место разрушения или имплантации электродов в задний либо вентральный отделы бледного шара или субталамические ядра; они могут уменьшить тремор и ригидность на контралатеральной стороне и повысить чувствительность к леводофе на несколько лет. Трансплантация фетальных клеток мозгового вещества надпочечников или клеток черной субстанции с целью продукции дофамина в головном мозге находится на стадии исследований, результаты которых противоречивы.
- Читать далее "Стриатонигральная дегенерация. Прогрессирующий надъядерный паралич. Деформирующая мышечная дистония."
Оглавление темы "Дегенерация нервной системы.":1. Умственная отсталость. Признаки и диагностика умственной отсталости.
2. Дегенеративные заболевания нервной системы. Болезнь Альцгеймера.
3. Клиника болезни Альцгеймера. Лобарная атрофия - болезнь Пика.
4. Болезнь телец Леви. Хорея Гетингтона.
5. Болезнь Паркинсона - дрожательный паралич. Диагностика и лечение болезни Паркинсона.
6. Стриатонигральная дегенерация. Прогрессирующий надъядерный паралич. Деформирующая мышечная дистония.
7. Амиотрофический боковой склероз. Диагностика и лечение амиотрофического бокового склероза.
8. Семейная спастическая параплегия. Синдром прогрессирующей слепоты.
9. Аноксическая гипотоническая энцефалопатия. Гиперкапния при заболеваниях легких.
10. Гипогликемическая энцефалопатия. Гипергликемическая энцефалопатия.

