Диагностика гиперпаратиреоза. Необходимые анализы при гиперпаратиреозе
Учитывая многообразие клинических признаков гиперпаратиреоза и частоту атипичного течения, большое внимание в диагностике придается биохимическим и гормональным исследованиям. Клинические биохимические изменения достаточно натогномоничны для ПГПТ и определяются гиперфункцией околощитовидных желез. Выделяют прямые показатели — уровень паратгормона в крови (а также условно — концентрация клеточного посредника паратгормона — цАМФ), и метаболические — уровень кальция и фосфора в крови и моче, биохимические характеристики остеодистрофических изменений (например, оксипролин мочи).
В норме уровень паратгормона в крови составляет 11-62 нг/мл. При гиперпаратиреозе его уровень, как правило, повышен у 80-85% больных. В 15-20% случаев ложноотрицательный результат может быть связан с тем, что определяется С-терминальный фрагмент паратгормона, а не активный гормон. В крови присутствуют С-терминальный (карбокситерминальный), N-терминальный (аминотерминальный) фрагменты и в незначительном количестве интактный паратгормои. В основе радиоиммунологических методов определения паратгормона чаще всего лежит определение С-терминалыюго фрагмента, который метаболизируется из интактного паратгормона на периферии и экскретируется почками. Именно этот фрагмент составляет большую часть циркулирующего гормона и, как считалось, повышение его концентрации отражает гиперфункцию околощитовидных желез.
Определение интактного паратгормона, N-терминального и срединного фрагментов является высокоинформативным методом при ложноотрицательных показателях концентрации С-терминального фрагмента. Следует учитывать и изменение функционального состояния околощитовидных желез в различные периоды ПГПТ: как и при многих других заболеваниях эндокринных желез период активизации может смениться более или менее длительным периодом ремиссии.
При заболеваниях, сопровождающихся снижением экскреторной функции почек, уровень паратгормона в крови возрастает. Так, при снижении скорости клубочковой фильтрации до 60-70 мл/мин нарушается экскреция С-терминального фрагмента паратгормона. Повышенную концентрацию гормона обнаруживают у пожилых, что далеко не всегда является признаком ПГПТ. Причиной может явиться возрастное снижение функциональных способностей почек; не исключается и развитие вторичной гиперфункции околощитовидных желез вследствие гормонально обусловленного дисбаланса гомеостаза кальция, вызванного снижением функции половых желез и нарушением метаболизма кортизола.

Более доступны в клинических условиях непрямые показатели, отражающие функцию околощитовидных желез и, следовательно, состояние кальций-фосфорного обмена. При оценке результата определения уровня кальция в крови необходимо убедиться, что кровь была взята из вены после снятия жгута, поскольку стаз крови во время ее взятия является причиной ложной гиперкальциемии. Альбумин крови является основной фракцией белка, вступающей в соединение с кальцием, поэтому очень важно из того же образца крови определить концентрацию общего белка и альбумина.
Для коррекции результатов определения общего кальция с учетом изменения концентрации альбумина используют простое правило: при снижении концентрации альбумина ниже 40 г/л на каждые 6 г/л к значению концентрации общего кальция прибавляют 0,1 ммоль/л, а при повышении концентрации альбумина выше 40 г/л на каждые 6 г/л из определяемого уровня общего кальция следует вычесть 0,1 ммоль/л. Следует помнить, что без учета поправочного коэффициента, зависящего от содержания альбумина, можно не распознать гиперкальциемию.
Следует отметить особую диагностическую значимость определения концентрации ионизированного кальция, находящегося только во внеклеточной жидкости, уровень которого контролирует паратгормон. У здорового человека от 40 до 45% кальция плазмы связано с белком, и еще около 5% образует комплексы с лимонной, фосфорной или угольной кислотами. Остальные 47-54% кальция находятся в ионизированном состоянии. Повышение его уровня при нормальном содержании общего кальция указывает па повышение активности околощитовидных желез.
При классическом течении гиперпаратиреоза с выраженной клинической симптоматикой и поражением костной системы в крови у больных выявляется снижение уровня фосфора вследствие мощного фосфатурического эффекта избытка паратгормона, однако на практике это изменение регистрируется довольно редко.
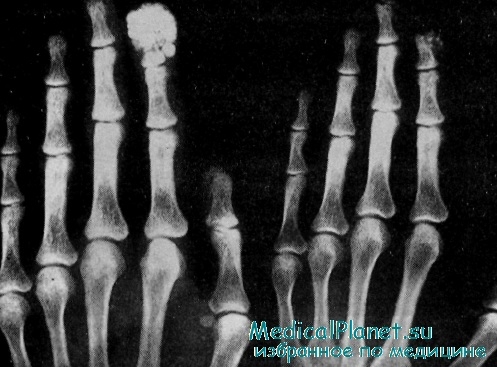
В диагностике гиперпаратиреоза большое значение имеет обнаружение остеодистрофических изменений. В случае выраженных изменений костной системы выявляется повышение активности щелочной фосфатазы сыворотки крови вследствие активизации остеобластического пула. На ранних стадиях заболевания, когда определяются лишь симптомы остеопении и отсутствуют фиброзно-кистозные изменения, определяется увеличение активности кислой фосфатазы сыворотки крови и повышение уровня оксипролина в крови и моче.
Повышенный уровень щелочной фосфатазы может свидетельствовать о наличии субклинических костных изменений. Для их обнаружения целесообразно проводить не только обследование зон болей (например, крупные суставы), но и комплексное рентгенологическое обследование участков скелета, где изменения при ПГПТ локализуются наиболее часто.
Рентгенологическое исследование выполняет важную роль и в дифференциальной диагностике костных изменений, возникающих при гиперпаратиреозе, миеломной болезни, болезни Педжета.
Топическая визуализация аденомы околощитовидных желез является следующим этапом клинического обследования больного с гиперпаратиреозом. Для этого используют методы прямой (УЗИ, томография, сканирование) и непрямой (рентгенография загрудинного пространства с контрастированием пищевода) визуализации.
Визуализация аденом околощитовидных желез значительно осложняется при их атипичном расположении. С. Tziakouri и соавт. отмечают, что УЗИ шеи информативно при простых аденомах в 98%. РКТ менее информативна в этих случаях (78%), но в случае эктопического расположения аденомы незаменима. МРТ высокоинформативна в большинстве случаев (93%). Авторы подчеркивают, что при множественном поражении желез (гиперплазия или множественный аденоматоз) ни один из методов самостоятельно не позволяет уточнить диагноз, но сочетанное использование всех трех дает возможность выявить изменения двух (и более) околощитовидных желез у 87% таких пациентов.
- Читать далее "Обследование больной в гинекологии."
Оглавление темы "Гиперпаратиреоз":- Лечение гипотиреоидной комы. Клинический пример микседематозной комы
- Патанатомия гипотиреоидной комы. Морфология микседематозной комы
- Гиперпаратиреоз - фиброзно-кистозная остеодистрофия. Болезнь Реклингхаузена-Энгеля
- Боли в животе, изменения костей при гиперпаратиреозе
- Неврологические проявления гиперпаратиреоза
- Первичный гиперпаратиреоз у новорожденных. Гиперпаратиреоз беременных
- Паратиреоидный (гиперкальциемический) криз
- Синдромы множественных эндокринных неоплазий. Варианты МЭН - синдромы Вермера, Сиппла
- Диагностика гиперпаратиреоза. Необходимые анализы при гиперпаратиреозе
- Лечение первичного гиперпаратиреоза

