Что такое аддисонический криз? Клиника и диагностика
Аддисонический криз встречается довольно редко, так как распространение самой болезни Аддисона колеблется от 0,03 до 0,1 на 10 000 населения. По статистике большинства авторов, заболеванию более подвержены мужчины, однако, по данным Соффера с соавт., его частота среди мужчин и женщин одинакова: Г. С. Зефирова чаще наблюдала болезнь Аддисона у женщин. Заболевание выявляется обычно в возрасте 20—40 лет, дети болеют чрезвычайно редко [Зефирова F. С.].
Развитие болезни Аддисона связывают с двусторонней деструкцией надпочечников, обусловленной туберкулезом, [Nerup, Tourniaire et al.], а в последние годы — в основном со своеобразной атрофией, вызываемой аутоиммунными процессами. К обострению предрасполагают острые, инфекции и интеркуррентиые заболевания, иногда даже легкие, особенно при неадекватной специфической терапии, гастроэнтериты, нагноительные процессы (фурункулы, абсцессы), оперативные вмешательства, беременность, роды, рвота, понос, обезвоживание различной природы. Для больных опасны плохое питание, ограничение поваренной соли и жидкости. К развитию криза приводит неоправданное уменьшение дозы или прекращение приема кортикостероидов, переход на неадекватные дозы новых стероидных препаратов.
Иногда криз провоцируют ятрогенные факторы: функциональные пробы нагрузкой АКТГ, непоказанное применение препаратов щитовидной железы, инсулина. Обострение надпочечниковой недостаточности может провоцироваться гипогликемическими состояниями. Больные аддисоновой болезнью склонны к гипогликемии, часто развивающейся при голодании и острых инфекциях, и очень чувствительны к экзогенному инсулину. Нередко гипогликеми-ческие реакции развиваются после внутривенного введения глюкозы или приема ее внутрь. Глюкозотолерантный тест с внутривенным введением глюкозы также может сопровождаться тяжелой гипогликемией, которая не проходит спонтанно и может привести к коме и коллапсу [Tnorn et al.]. Особенно опасно сочетание аддисоновой болезни и сахарного диабета, требующее строгой коррекции надпочечниковой недостаточности и компенсации диабета. Аддисонический криз в подобной ситуации может провоцироваться как передозировкой сахароснижающих средств, особенно инсулина, так и декомпенсацией диабета, сопровождающейся усилением диуреза, дегидратацией и потерей соли. Обострения надпочечниковой недостаточности чаще возникают в жаркое время года, когда обильное потоотделение сопровождается потерей воды и хлорида натрия.
Обычно криз развивается постепенно, в течение нескольких дней, но иногда, особенно при тяжелых оперативных вмешательствах, острых воспалительных заболеваниях, резкая декомпенсация нарастает бурно, криз может наступить в течение нескольких часов. Такие расстройства свидетельствуют о выраженной декомпенсации функции коры надпочечников, являются грозным предупреждением о развитии криза.
Усиливается слабость, падает мышечный тонус, больному трудно говорить, его речь тихая, смазанная. Адинамия настолько выражена, что больной не может повернуться в постели; попытка к передвижению сопровождается коллапсом. Резко снижается артериальное давление, причем систолическое давление падает ниже исходного для данного больного уровня диастолического давления и продолжает снижаться; при развитой картине криза артериальное давление перестает определяться. Тоны сердца приглушены, пульс малый, нитевидный, тахикардия. Иногда, особенно в начальных стадиях, наблюдается выраженная брадикардия, что связывают с длительной гиперкалиемией у этих больных.
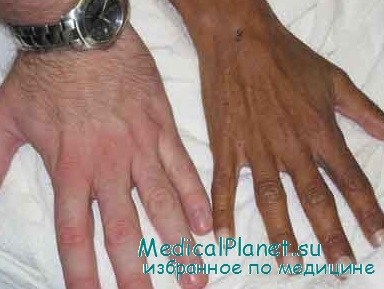
Кожа и слизистые оболочки сухие, тургор тканей снижен, глазные яблоки мягкие, запавшие. Характерная для аддисоновой болезни пигментация еще более усиливается, приобретает цианотичный оттенок. Конечности холодные, больной покрыт холодным потом. Температура тела, как правило, обычно снижена, но иногда, обычно в терминальной стадии, в связи с выраженной дегидратацией наблюдается центральная дизрегуляторная гипертермия.
В начальном периоде резко снижается аппетит, один вид пищи вызывает тошноту и рвоту. Затем тошнота становится постоянной, появляются неукротимая рвота, понос. Возможны метеоризм, боли в животе, локализующиеся в эпигастральной области, в дальнейшем распространяющиеся по всему животу, в поясничную область. Порой они настолько интенсивны, что симулируют «острый живот». Рвота нередко бывает с примесью крови вследствие изъязвлений слизистой оболочки желудка. Описанная картина желудочно-кишечных расстройств часто приводит к ошибочному диагнозу острого желудочно-кишечного заболевания. Неукротимая рвота, понос еще более усиливают дегидратацию, потерю соли и усугубляют тяжесть состояния больного. На фоне резкой гипотонии и в связи с влиянием антидиуретического гормона развиваются олигурия и почечная недостаточность, возникают явления уремии. Иногда у больных наблюдается гипогликемия, клинически проявляющаяся потливостью, тремором рук, судорогами, псевдоменингеальным синдромом.
Сознание больного в период криза долго сохранено, отмечается заторможенность и оглушенность. Однако возможны поражения центральной нервной системы, связанные с дегидратацией и гипоксией мозга, что проявляется маниакальным или параноидным психозом, токсическим делириозкым синдромом. Без лечения или при его неэффективности состояние прогрессивно ухудшается, артериальное давление становится неопределяемым, развивается коллапс, больной входит, в прострацию, в претерминальной стадии теряет сознание, наступают кома и смерть.
В клинической картине криза могут преобладать сердечно-сосудистые, желудочно-кишечные или нервно-психические расстройства, что побудило некоторых авторов [Stoica] выделять соответствующие формы острой надпочечниковой недостаточности. Однако большинство авторов [Зефирова Г. С., Соффер А. и др., Баранов В. Г.] подчеркивают, что в клинике острой надпочечниковой недостаточности главной остается резкая гипотония по типу кардиоваскулярного шока, толерантного к обычной противошоковой терапии.
Нарастание астении, прогрессирующее похудание, снижение артериального давления, появление анорексии, тошноты, рвоты у больных, перенесших двустороннюю тотальную адреналэктомию по поводу болезни Иценко—Кушинга, а также у лиц после оперативного удаления опухоли одного надпочечника и при атрофии оставшегося или после лечения гиперкортицизма ингибиторами и блокаторами функции коры надпочечников должны насторожить врача в отношении начала надпочечникового криза. Факторы, провоцирующие криз у этих больных, аналогичны таковым при болезни Аддисона.
Клиническая картина острой надпочечниковой недостаточности в подобных ситуациях обычно соответствует описанной выше. Иногда у больных с синдромом Иценко— Кушинга после удаления доброкачественной опухоли коры надпочечника аддисонический криз развивается при нормальном содержании электролитов в крови. А. Соффер с соавт. подчеркивают, что у этих больных клиническая картина острой глюкокортикоидной недостаточности калиемия, выраженный метаболический ацидоз, азотемия, гипонатриемия; выделение натрия и хлора с мочой повышено, увеличена также экскреция 17 кетостероидов [Gustafsson et al., Wajchenberg et al.]. Считают, что сольтеряющая форма адреногенитального синдрома чаще встречаются у мальчиков, но страдают ею и девочки [Iversen, Соффер А. и др.]. Симптомы вирилизации, связанные с гиперандрогенизацией, при данной форме синдрома такие же, как при простой вирильной форме. Заболевания протекает очень тяжело, без специфического лечения все больные умирают.
При этом заболевании у детей отмечаются адинамия, мышечная слабость, диспепсические расстройства (анорексия, рвота) наблюдается гиперпигментация кожи, бывают судороги, переходящие в кому [Thistlethwaite et al.].
- Читать далее "Обследование больной в гинекологии."
Оглавление темы "Неотложная помощь при острой надпочечниковой недостаточности":- Патогенез острой надпочечниковой недостаточности. Механизмы развития
- Что такое аддисонический криз? Клиника и диагностика
- Что такое синдром отмены кортикостероидов? Клиника
- Что такое синдром Уотерхауса—Фридериксена? Клиника и диагностика
- Диагностика и дифференциация острой надпочечниковой недостаточности
- Лечение острой надпочечниковой недостаточности. Терапия аддисонового криза
- Признаки передозировки минералкортикоидов. Лечение синдрома Уотерхауса—Фридериксена у ребенка
- Профилактика острой надпочечниковой недостаточности
- Что такое гиперальдостеронизм? Причины и клиника
- Этиология гиперальдостеронизма: альдостерома и гиперплазия надпочечников

