Возможности УЗИ диагностики врожденных пороков развития у плода
Пренатальная диагностика является наиболее эффективным средством профилактики наследственной патологии, позволяет отойти от вероятностного прогноза и однозначно решить вопрос о возможном поражении плода. Выявление аномального плода и последующее прерывание беременности позволяют многим женщинам, у которых велик риск рождения тяжелобольного ребенка, решиться на повторную беременность.
Основными методами пренатальной диагностики являются:
• ультразвуковое исследование;
• определение уровня а-фетопротеина, эстриола, хорионического гонадотропина и 17-гидроксипрогестерона в сыворотке крови матери (в 16-20 нед беременности);
• амниоцентез в I и II триместрах беремеменности;
• биопсия ворсин хориона и плаценты;
• получение крови и кожи плода.
Использование только этих технологий дает возможность снизить число рождений детей с наследственной и врожденной патологией плода приблизительно на 30 %. Следует подчеркнуть, что эффективность таких исследований пропорциональна полноте охвата ими беременных. При полном охвате можно снизить частоту хромосомной патологии на 40-45 %, дефектов нервной трубки на 85-90 %.
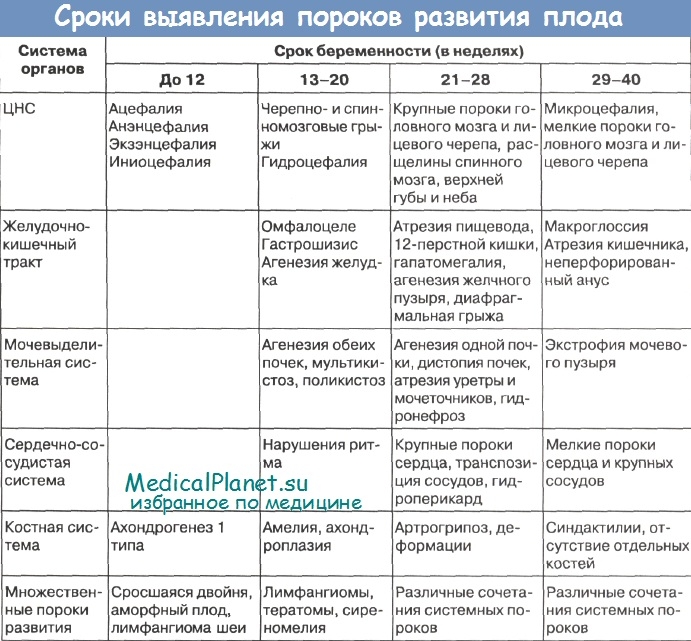
Особое место в пренатальной диагностике занимает ультразвуковое исследование. Анализ врожденных пороков развития плода, диагностированных с помощью ультразвукового исследования во время беременности, показал четкую зависимость между характером порока и сроком его выявления.
Ряд врожденных пороков развития плода можно диагностировать с помощью ультразвукового исследования уже в конце I - начале II триместра беременности:
• анэнцефалию;
• голопрозэнцефалию;
• экзэнцефалию;
• лимфангиомы шеи;
• омфалоцеле;
• гастрошизис;
• неразделившиеся плоды, амелию;
• ахондрогенез 1 типа;
• аморфный плод при многоплодной беременности.
Точность диагностики этих пороков развития во II-III триместрах беременности приближается к 100 %.
Для своевременной диагностики врожденных пороков развития плода ультразвуковое обследование проводят всем беременным не менее 3 раз в течение беременности, а по показаниям (анамнез или подозрение на порок развития плода) - через каждые 3-4 нед, с тщательным исследованием всех органов и систем плода.
Первое УЗИ проводится на 10-14 неделях беременности. В эти сроки оценивается главным образом толщина воротникового пространства и размер косточек плода Кроме того можно обнаружить грубые дефекты развития, перечисленные выше. Толщина воротникового пространства от 3 мм и более - важный маркер хромосомной патологии у плода.
Скрининг трисомии 21 (синдрома Дауна) по толщине воротникового пространства у плодов в эти сроки беременности и возрасту беременной женщины может выявить значительное число случаев этой патологии при частоте ложноположительных результатов 5 %.
Второе УЗИ проводится в 20-24 недели. В этот срок достигается максимальная эффективность УЗИ в выявлении ВПР разной природы - до 80-85 %. Помимо выявления ВПР, при проведении УЗИ оценивается наличие эхогенных маркеров хромосомных болезней, к которым во 2 триместре относятся: мало- и многоводие, водянка плода, внутриутробная задержка развития, кистозные гигромы шеи, вентрикуломегалия, гиперэхогенный кишечник, утолщение шейной складки, фетоплацентарная недостаточность, наличие только 2-х сосудов в пуповине и другие.
Третье УЗИ проводится в 32-34 недели с целью обнаружения ВПР с поздним проявлением и функциональной оценкой состояния плода. На этом этапе принимается тактика предстоящего родоразрешения.
Проведенные нами исследования показали, что точность диагностики врожденных пороков развития во всей популяции составляет 87 %, в группе повышенного риска - 90 %. Ложноотрицательные результаты в основном обусловлены проведением исследования до появления видимых анатомических изменений, наличием небольших пороков развития (чаще всего сердца, лицевой части черепа, дистальных отделов конечностей), положением плода, затрудняющим визуализацию его отдельных органов или частей, недостаточно тщательным проведением исследования.
По данным литературы, общее число ложноотрицательных результатов равно 8,5%, а ложноположительных- 5,3%. Специфичность метода составляет - 94,7 %, а чувствительность - 91,5 %.
При гидроцефалии наблюдается увеличение размеров головки плода по сравнению с размерами его туловища в сопоставлении с предполагаемым сроком беременности. Отмечается также увеличение скорости ее роста при динамическом наблюдении. Диагноз гидроцефалии не вызывает сомнения, если бипариетальный диаметр головки превышает 11 см.
Однако иногда может встречаться так называемая «скрытая» гидроцефалия, т.е. не сопровождающаяся заметным увеличением размеров головки плода. В этих случаях особое внимание следует обращать на боковые желудочки и рога боковых желудочков мозга. Увеличение этих структур мозга также свидетельствует о наличии гидроцефалии.
Микроцефалия является пороком центральной нервной системы, выявление которого даже в III триместре беременности представляет значительные трудности. Это связано с выраженными индивидуальными особенностями размеров головки плода. Наиболее надежным диагностическим признаком микроцефалии является отставание бипариетального размера по сравнению со средней теоретической величиной, характерной для данного срока беременности, более чем на 4,5 недели при одновременном отсутствии отставания в размерах грудной клетки и живота плода.
Резко выраженное снижение или почти полное прекращение роста бипариетального размера головки плода также свидетельствуют о наличии микроцефалии. Помимо величины бипариетального размера следует учитывать лобно-затылочный размер и окружность головки, которые в совокупности позволяют дать более объективную оценку состояния плода.
Мозговые грыжи наблюдаются в различных местах черепа, однако наиболее часто и особенно крупные дефекты встречаются в области затылка. На эхограммах при наличии этой патологии выявляются округлой или овальной формы образования, интимно связанные с черепом плода.
Небольшое расщепление позвоночника (spina bifida) обнаруживается с трудом. При использовании ультразвукового метода исследования в основном диагностируются значительные дефекты позвоночника, сопровождающиеся выпячиванием наружу твердой мозговой оболочки.
- Рекомендуем далее ознакомиться со статьей "Хорионический гонадотропин человека (ХГЧ) у беременной в норме и патологии"
Оглавление темы "Диагностика врожденной и наследственной патологии у плода":- Выявление риска рождения больного ребенка
- Методы медико-генетических исследований
- Периконцепционная профилактика - показания
- Диагностика токсоплазмоза у беременной. Что значат IgG и IgM к токсоплазмозу?
- Диагностика краснухи у беременной. Что значат IgG и IgM к краснухе?
- Диагностика цитомегаловирусной инфекции у беременной. Что значат IgG и IgM к ЦМВ-инфекции?
- Диагностика герпесвирусной инфекции у беременной. Что значат IgG и IgM к ВПГ-инфекции?
- Возможности УЗИ диагностики врожденных пороков развития у плода
- Хорионический гонадотропин человека (ХГЧ) у беременной в норме и патологии
- Альфа-фетопротеин (АФП) у беременной в норме и патологии

