Хорионический гонадотропин человека (ХГЧ) у беременной в норме и патологии
В настоящее время важную роль в выявлении женщин «групп риска» по рождению детей с врожденной и наследственной патологией имеет определение а-фетопротеина, хорионического гонадотропина, эстриола и 17-гидроксипрогестерона(АФП,ХГ, ЕЗ, 17-ОП) в сыворотке крови матери.
Оптимальными сроками для проведения исследования АФП, ХГ, ЕЗ, 17-ОП являются 16-20 недели беременности.
Хорионический гонадотропин человека (ХГЧ) представляет собой классический гормон беременности. Молекула ХГЧ состоит из двух субъединиц - а и b, которые различаются по аминокислотному составу, а-субъединица (а-цепь) ХГЧ имеетту же структуру, как и а-цепи лютеинизирующего (ЛГ), фолликулостимулирующего (ФСГ) и тиреотропного (ТТГ) гормонов.
b-субъединица ХГЧ отличается от аналогичных структур ФСГ, Л Г и ТТГ, чем и обеспечивается специфическая биологическая активность этого гормона. Помимо двух субъединиц нативная молекула ХГЧ содержит углеводные компоненты, которые представлены галактозой, маннозой и сиаловой кислотой.
Синтез ХГЧ осуществляется клетками синцитиотрофобласта. Было показано, однако, что клетки зиготы на стадии восьми бластомеров уже способны к синтезу ХГЧ.
Поскольку биологическая активность ХГЧ имитирует активность двух гонадотропинов - ЛГ и ФСГ, ХГЧ стимулирует персистенцию желтого тела и синтез половых гормонов. Ко времени достижения зиготой (бластоцистой) полости матки синтезируется такое количество ХГЧ, которое необходимо для предотвращения атрезии желтого тела.
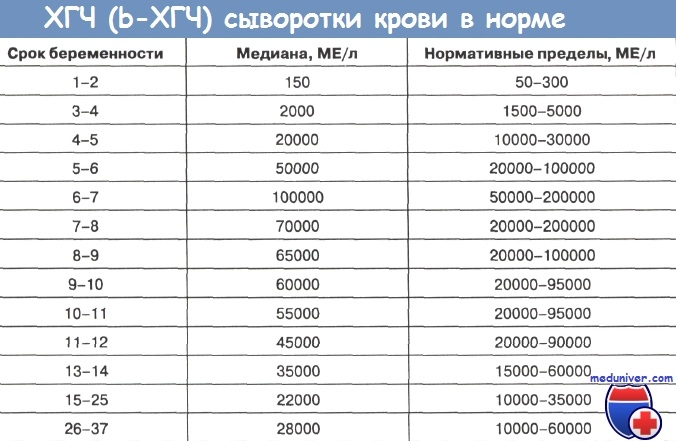
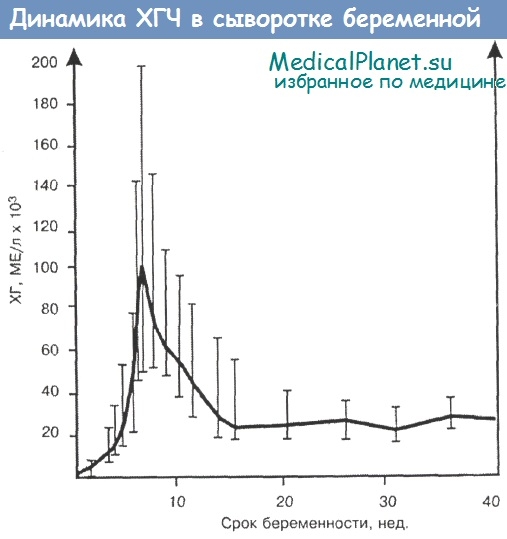
С появлением технологии экстракорпорального оплодотворения (ЭКО) и созданием высокоспецифичных методов определения ХГЧ стало возможным проследить сроки появления ХГЧ в крови женщины после переноса эмбриона в полость матки. Уже через 4-5 дней после переноса в крови определяется ХГЧ. При физиологическом развитии эмбриона уровень ХГЧ в крови матери удваивается каждые два дня (показатель нормального течения ранней беременности).
Именно на этой стадии происходит основная селекция жизнеспособных эмбрионов. Те эмбрионы, которые активно синтезируют ХГЧ, сохраняются, т.к. в этих условиях гормоны активно функционирующего желтого тела вызывают прекращение циклической активности яичников и обеспечивают адекватную трансформацию эндометрия. Недостаточный синтез ХГЧ приводит к атрезии желтого тела и к наступлению менструации, в результате чего эмбрион не имплантируется.
Активный синтез ХГЧ продолжается до 9-10 недель беременности, т.е. до времени окончательного формирования плаценты. Затем уровень гормона в крови и, соответственно, в моче снижается и остается постоянным до конца беременности. Следует учитывать, что ряд препаратов (синтетические гестагены), широко применяемых для лечения невынашивания, вызывают активацию синтеза ХГЧ. При многоплодной беременности содержание ХГЧ в крови увеличивается пропорционально числу плодов.
Определение ХГЧ в сыворотке крови (или в моче) можетбыть использовано для:
• ранней диагностики беременности,
• состояния плода,
• выявления эктопической беременности,
• пренатальной диагностики.
- Рекомендуем далее ознакомиться со статьей "Альфа-фетопротеин (АФП) у беременной в норме и патологии"
Оглавление темы "Диагностика врожденной и наследственной патологии у плода":- Выявление риска рождения больного ребенка
- Методы медико-генетических исследований
- Периконцепционная профилактика - показания
- Диагностика токсоплазмоза у беременной. Что значат IgG и IgM к токсоплазмозу?
- Диагностика краснухи у беременной. Что значат IgG и IgM к краснухе?
- Диагностика цитомегаловирусной инфекции у беременной. Что значат IgG и IgM к ЦМВ-инфекции?
- Диагностика герпесвирусной инфекции у беременной. Что значат IgG и IgM к ВПГ-инфекции?
- Возможности УЗИ диагностики врожденных пороков развития у плода
- Хорионический гонадотропин человека (ХГЧ) у беременной в норме и патологии
- Альфа-фетопротеин (АФП) у беременной в норме и патологии

