Асимметричная гипертрофия перегородки (АГП) при беременности - прогноз
По данным Nora, около 2% врожденных пороков сердца обусловлены мутациями единичных генов. Так же, как в случае аномалий хромосом, большинство врожденных пороков сердца, связанных с мутациями единичных генов, сочетаются с аномалиями развития других систем органов, что вместе складывается в дискретные синдромы. В то же время из этого правила есть несколько исключений, когда мутации единичных генов приводят как будто бы только к патологии сердца; о них и пойдет речь в первую очередь.
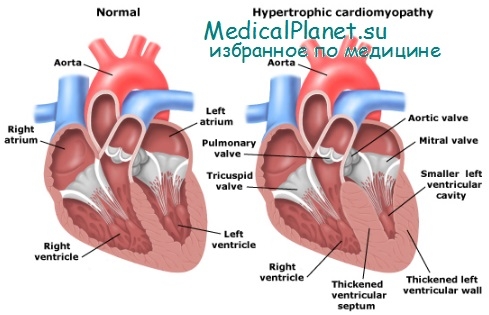
а. Асимметричная гипертрофия перегородки (АГП), наследуемая аутосомно-доминантно, — это особая кардиомиопатия, характеризующаяся спектром клинических проявлений от полного отсутствия каких бы то ни было симптомов до выраженной обструкции оттока из левого желудочка и регургитации митрального клапана. Самую тяжелую форму чаще всего называют идиопатическим гипертрофическим субаортальным стенозом (ИГСС). Под асимметричной гипертрофией перегородки, выявляемой с помощью электрокардиографии, подразумевают диспропорциональное утолщение желудочковой системы по сравнению с заднебазальной свободной стенкой левого желудочка [Henry et al.]. Препятствие оттоку является, по-видимому, результатом сужения пути оттока из левого желудочка во время систолы из-за противопоставления переднего листка митрального клапана гипертрофированной желудочковой перегородкой [Henry et al.]. Кроме того, патоморфологические исследования выявили частое смещение папиллярных мышц у больных с ИГСС с сильно утолщенной перегородкой [Roberts].
б. Генетика. Семью с наследственной формой идиопатического гипертрофического субаортального стеноза впервые описал, по-видимому, Davies. В этой семье на основе данных ЭКГ рентгенографии и физикального обследования врожденный субаортальный стеноз диагностирован у 5 сибсов (4 женского и 1 мужского пола) и у сына одного из них. Впоследствии появился целый ряд аналогичных сообщений, в которых речь шла о больных мужского и женского пола в нескольких поколениях [Bercu et al., Pare et al., Wood et al., Kariv, Solomon, Braunwald et al., Horick et al.]. В 1973 г. Henry и соавт. показали, что асимметричная гипертрофия перегородки является общей особенностью всех больных идиопатическим гипертрофическим субаортальным стенозом. Указанные исследователи впоследствии изучали наследование идиопатического гипертрофического субаортального стеноза, пользуясь асимметричной гипертрофией перегородки как маркером.
В 28 случаях асимметричная гипертрофия перегородки обнаружена по крайней мере у одного родственника I степени пробанда. Из 105 родственников I степени у 49 (46%) асимметричная гипертрофия перегородки обнаружена с помощью эхокардиографии, катетеризации сердца или при патоморфологическом исследовании. Среди 63 родственников мужского пола асимметричная гипертрофия перегородки выявлена в 46% случаев, среди родственниц пробандов — в 45%. Согласно заключению авторов, «у большинства, а возможно, и у всех индивидуумов с асимметричной гипертрофией перегородки имеет место генетически детермированное нарушение, наследуемое как аутосомно-доминантный признак с высокой пенетрантностью». Кроме того, исследователи подчеркнули, что асимметричная гипертрофия перегородки является тем анатомическим дефектом, который лежит в основе идиопатического гипертрофического субаортального стеноза, и его клинические проявления варьируют от полного отсутствия каких бы то ни было симптомов до типичной клинической картины идиопатического гипертрофического субаортального стеноза [Clark et al.].
в. Акушерские аспекты ассиметричной гипертрофии перегородки сердца. В 1968 г. Turner и сотр. обобщили собственные данные о 13 беременностях у 9 женщин с идиопатическим гипертрофическим субаортальным стенозом. Пять из 9 женщин имели родственников с тем же заболеванием. Однако подробного описания родословных и документального подтверждения не было представлено. Вначале исследователи отстаивали необходимость планового кесарева сечения из-за неприемлемо высокой опасности тахикардии, профузного кровотечения и потуг, неизбежных при родах через естественные родовые пути.
В последующем, приобретя некоторый опыт, они стали допускать естественное родоразрешение, придерживаясь следующих правил:
1) профилактика антибиотиками бактериального эндокардита, к которому подобные больные склонны;
2) введение пропранолола в период изгнания;
3) наличие под рукой соответствующей крови на случай кровотечения;
4) рода в положении лежа на боку, чтобы избежать сдавления маткой нижней полой вены;
5) сокращение второй стадии изгнания, преимущественно с помощью щипцов, чтобы исключить потуги;
6) введение эргометрина в конце второй стадии с целью свести до минимума послеродовое кровотечение. В группе больных, которую наблюдали авторы, для всех матерей и детей все обошлось хорошо.
Kolibash и сотр. описали женщину с ИГСС, у которой к концу беременности появилась выраженная симптоматика (класс IV по нью-йоркской кардиологической классификации). Она перенесла беременность и роды, а в последующем ее состояние улучшилось и вернулось к классу II.
По мнению авторов, нарастание симптомов у беременных женщин с ИГСС происходит закономерно в результате:
1) увеличения объема крови;
2) снижения системной артериальной резистентности, сопровождающего нарастание сердечного выброса, характерное для второй половины беременности;
3) сдавления нижней полой вены маткой, когда женщина лежит на спине;
4) усиления адренергической активности во время родов.
Datta и сотр. описали женщину с ИГСС, которую в период беременности с успехом лечили пропранололом. Однако они предупреждают о возможности неблагоприятного воздействия пропранолола при беременности, включающего:
1) чрезмерную активность матки;
2) неблагоприятные последствия для сердечно-сосудистой системы матери, такие, как уменьшение сократимости миокарда, сердечного выброса, частоты сердечных сокращений и потребления кислорода, повышение давления в левом желудочке и диастолического;
3) замедление внутриутробного роста в результате уменьшения маточного кровотока, повышения тонуса миометрия и недостаточности плаценты.
В случае родов через естественные родовые пути авторы рекомендуют прибегать не к местной анестезии, а к локальной блокаде или легкому наркозу. При показаниях к кесареву сечению предпочтительнее легкий общий наркоз. Наконец, необходимо тщательно следить за новорожденным из-за опасности брадикардии в результате b-адренергической блокады и гипогликемии, механизм которой предположительно заключается в торможении гликолиза, стимулируемого норадреналином.
г. Антенатальный диагноз. Поскольку АГП наследуется по аутосомно-доминантному типу, риск аналогичного поражения для каждого потомка больного родителя составляет 50%. Диагноз АГП в принципе можно поставить антенатально, если провести исследование сердца плода с помощью ультразвука. Используя заднебазальную стенку левого желудочка в качестве стандарта, таким способом можно выявить гипертрофию межжелудочковой перегородки. Прежде чем широко применять эхокардиографию плода в клинике, необходимо накопить дополнительный опыт.
- Рекомендуем далее ознакомиться со статьей "Патология проводящей системы сердца при беременности"
Оглавление темы "Врожденные заболевания сердца при беременности":- Несовместимость плода и матери по редким антигенам крови
- Частота врожденных пороков сердца (ВПС)
- Влияние возраста матери на частоту врожденных пороков сердца (ВПС) у плода
- Материнская смертность от врожденных пороков сердца (ВПС)
- Течение беременности при врожденных пороках сердца (ВПС) у матери
- Хромосомные аномалии c врожденными пороками сердца (ВПС) при беременности
- Генные аномалии c врожденными пороками сердца (ВПС) при беременности
- Патология проводящей системы сердца при беременности
- Синдром гипоплазии левого сердца при беременности
- Врожденный порок сердца, сцепленный с Х-хромосомой при беременности

