Функция надпочечников при беременности - физиология
Кортизол транспортируется в кровоток в основном в связанном виде и только 10% циркулирует в свободном, несвязанном состоянии. Главный связывающий белок — транскортин, или кортизолсвязывающий глобулин (КСГ), обладающий высоким сродством к кортизолу, но сравнительно малой емкостью.
В связанном с КСГ виде кортизол биологически неактивен, так как высокое сродство к КСГ делает его недоступным для тканей-мишеней. Таким образом, только свободный кортизол и, возможно, та порция, которая связана с альбумином, обладающим низким сродством к кортизолу, биологически активны.
При нормальной беременности уровень суммарного кортизола в плазме постепенно нарастает, выходя во 11 триместре на плато, превышающее нормальную концентрацию в отсутствие беременности [Gemzell, Assali et al., Bayliss et al.]. Повышение уровня обусловлено главным образом повышением концентрации циркулирующего КСГ [Doe et al.].
В то же время проведенные исследования выявили во время беременности повышенные уровни несвязанного (и связанного с альбумином) кортизола и постоянное их нарастание по мере течения беременности [Rosenthal et al.]. Нормальные суточные колебания, наблюдаемые в отсутствие беременности, во время беременности сохраняются, но при более высоком уровне кортизола в плазме [Cohen et al.]. При беременности повышена также экскреция с мочой свободного кортизола [Burke, Roulet], в то время как экскреция 17-гидроксикортикостероидов снижается [Migeon et al.] как будто бы в результате изменения метаболизма.
Скорость продукции кортизола при беременности тоже уменьшается [Migeon et al.]. Скорость исчезновения кортизола из плазмы снижена [Christy et al.] и соответственно уменьшена скорость метаболического клиренса. Во время беременности надпочечники, по-видимому, сильнее реагируют на АКТГ, что проявляется более высоким подъемом уровня кортизола в плазме после введения АКТГ [Jailer et al.]. В то же время гипофиз, возможно, менее реактивен, судя по сниженной реакции на метирапон [Beck et al.].
Приведенные данные заставляют поставить вопрос о том, действительно ли во время беременности повышена функция надпочечников. Показано, что при беременности прогестерон конкурирует с кортизолом за точки связывания на КСГ [Rosenthal et al.]. Возможно, этим объясняется высокий уровень свободного кортизола в плазме во время беременности. Точно так же повышенные уровни глюкокортикоидов при беременности могут быть реакцией на конкуренцию с прогестероном за внутриклеточное связывание в гипоталамусе и гипофизе [Baxter, Forsham]. Таким образом, неизвестно, действительно ли повышена функция надпочечников на клеточном уровне.
Недостаточность надпочечников во время беременности проявляется так же, как обычно: слабостью, утомляемостью, похуданием, анорексией, гипогликемией, нервозностью и гипопигментацией (если гипоадренализм не центрального происхождения). При беременности астения, выраженная пигментация, обострение желудочно-кишечных заболеваний и похудание бывают особенно часто [Burrow], но, к сожалению, те же симптомы нередки даже в случаях нормальной беременности.
Ключом к диагнозу могут послужить гипотония, необъяснимые боли в животе и низкий уровень натрия в сыворотке при повышенном содержании калия. Brent проанализировал 39 случаев аддисоновой болезни у беременных женщин. При отсутствии лечения больные как будто бы переносили беременность неплохо, но тотчас после родов появлялись сложности. Следует, однако, помнить, что в отсутствие лечения у больного в любой момент может развиться острая адреналовая недостаточность, известная под названием аддисоновый криз.
Биохимическое подтверждение недостаточности надпочечников во время беременности осложняется повышенным содержанием циркулирующего КСГ. Уровень кортизола в плазме крови может оказаться нормальным по стандартам для небеременных. Однако в отсутствие надпочечниковой недостаточности концентрация кортизола должна повышаться в ответ на введение АКТГ. Возможно, самым надежным показателем гипоадренализма во время беременности служит снижение суточной экскреции свободного кортизола с мочой.
Поддерживающая заместительная терапия во время беременности ничем не должна отличаться от лечения небеременных женщин. При вторичном гипоадренализме с дефицитом АКГТ продукция глюкокортикоидов нарушена, но секреция минералокортикоидов существенно не изменена. В случае гипоталамогипофизарной дисфункции все, что необходимо, — это заместительное лечение препаратами стероидов, обладающих главным образом глюкокортикоидной активностью.

В таблице перечислены наиболее широко применяемые препараты, их относительная глюкокортикоидная и натрийретенционная активность, а также приведены обычные дозы для беременных. Перечисленные в таблице препараты можно применять поочередно. Самое большое практическое значение имеет лечение гидрокортизоном, так как оно самое дешевое. Поскольку 40% введенной дозы экскретируются с мочой в виде 17-гидроксикортикостероидов, врач может проверить, в достаточном ли количестве больная принимает и абсорбирует препарат.
Попыткой имитировать нормальный циркадный ритм циркулирующего кортизола является принятая схема введения суточной дозы стероидов — 2/3 утром и 1/3 вечером. Однако то, что подобное разделение правильное, не доказано, и препарат обычно можно вводить однократно без каких-либо нежелательных последствий. Больным с недостаточностью надпочечников необходима также заместительная терапия минералокортикоидами; чаще всего назначают 0,05— 0,1 мг 9а-фторгидрокортизона в сутки. Наличие артериальной гипертензии или отеков может потребовать снижения дозы этого задерживающего натрий стероида. У больных должны быть при себе также карточка типа Medic-Alert и парентеральный препарат кортикостероида, например дексаметазон фосфат в шприцах разового пользования (4 мг) для оказания немедленной помощи.
Следует напомнить больной о необходимости увеличивать суточную дозу глюкокортикоида при любой стрессовой ситуации или инфекции. Тошнота и рвота на ранних сроках беременности может потребовать перехода на стероидные препараты для внутримышечного введения. Больным, получающим заместительное лечение глюкортикоидами, можно рожать естественным путем. Во время родов они должны получать достаточно жидкости и большие дозы стероида внутримышечно (например, по 100 мг гидрокортизона каждые 12 ч). После родов большие дозы парентеральных стероидов надо продолжать вводить еще несколько дней, чтобы предотвратить развитие послеродового адреналового криза.
Наконец, необходимо помнить, что лечение матери глюкокортикоидами в некоторых случаях может послужить причиной низкой экскреции с мочой эстриола, так что его определение ненадежно [Greene].
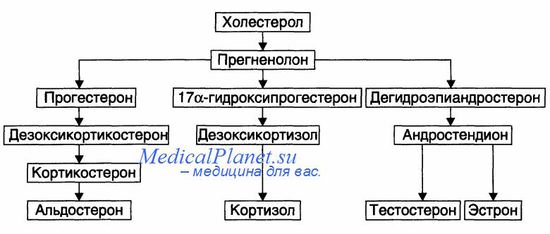
- Рекомендуем далее ознакомиться со статьей "Врожденная гиперплазия надпочечников (ВГН) при беременности - течение, прогноз"
Оглавление темы "Наследственные болезни при беременности":- Синдром Прадера-Ламбарта-Вилли при беременности - течение, прогноз
- Синдром поликистоза яичников (ПКЯ) при беременности - течение, прогноз
- Семейный гипертекоз при беременности - течение, прогноз
- Дисгенезия половых желез при беременности - течение, прогноз
- Синдром Нунан при беременности - течение, прогноз
- Функция надпочечников при беременности - физиология
- Врожденная гиперплазия надпочечников (ВГН) при беременности - течение, прогноз
- Дефицит 21-гидроксилазы при беременности - течение, прогноз
- Дефицит 11-бета-гидроксилазы при беременности - течение, прогноз
- Дефицит 3-бета-гидроксистероиддегидрогеназы при беременности - течение, прогноз

