Болезнь Марфана у детей - причины, клиника
Болезнь Марфана, впервые описанная 100 лет тому назад, встречается в популяции относительно часто. Уже при описании первых клинических наблюдений исследователи обратили внимание на существование наследственной передачи этого заболевания. В литературе неоднократно публиковались демонстративные родословные больных, в которых болезнь Марфана прослеживалась в нескольких поколениях одной семьи. Основным типом передачи считается аутосомно-доминантный (Lutman, Neel, Heilmann и соавт.).
Первичные мутации, по мнению возможности определенной генетически детерминированной энзимопатии. При этом проводится параллель с такими наследственными поражениями соединительной ткани, как мукополисахаридозы, при которых установлен характер ферментных дефектов. Цитогенетические исследования у больных дали противоречивые результаты. В большинстве случаев кариотип у больных не был изменен, но иногда при хромосомном анализе отмечали наличие сателлитов у 18-й и 21-пары хромосом (Е. Ф. Давидепкова).
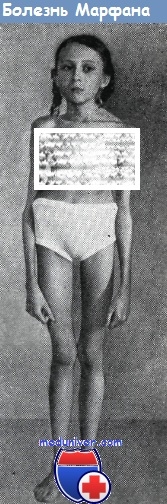
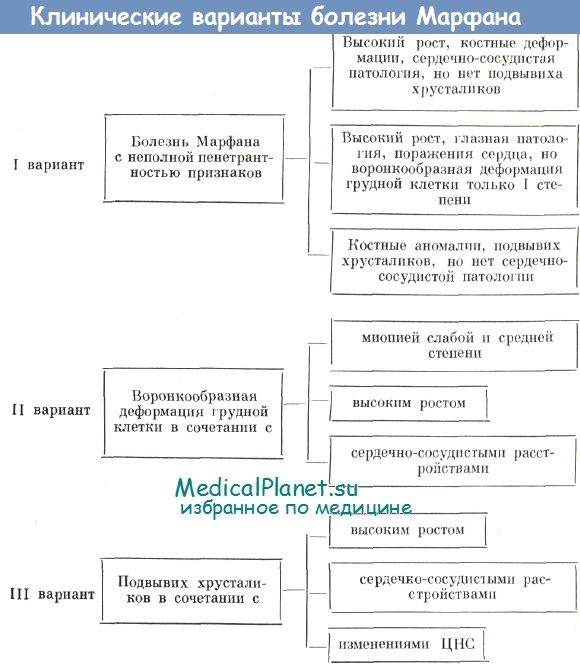
Наиболее изученными сторонами этого заболевания являются клинические проявления. В типичных случаях речь идет о триаде клинических симптомов: поражение скелета, глаз и сердечнососудистой системы (А. Н. Семячкина, McKusick, Najafi).
Среди конституциональных особенностей и нарушений опорно-двигательного аппарата при болезни Марфана особенно часто отмечают: астеническое телосложение, длинные тонкие конечности, арахнодактилию кистей и стоп, воронкообразную и килевидную деформацию грудной клетки, кифозы и кифосколиозы, узкий лицевой скелет, высокий рост, слабость связочного аппарата и др..
Изменения глаз могут быть разнообразными (расширение вен на глазном дне, дегенерация сетчатки или ее отслойка, катаракта, вторичная глаукома, аниридия, гетерохромия радужки и др.), но специфичными для болезни Марфана считают вывих и подвывих хрусталиков и обусловленную этим высокую степень миопии или гиперметропии.
Сердечно-сосудистые расстройства в значительной степени зависят от возраста больных. У детей часто обнаруживаются изменения в проводящей системе сердца, поражения митрального клапана, метаболические сдвиги в миокарде, а у взрослых — аневризмы аорты, служащие нередко непосредственной причиной внезапной смерти.
До недавнего времени считалось, что при болезни Марфана ЦНС не вовлекается в патологический процесс и уровень интеллектуального развития больных достаточно высок. Однако детальные исследования с использованием современных параклинических методов (Ю. Й. Барашнев и соавт.) показали, что при этом системном заболевании нервная система не остается интактной. У большинства больных обычно отмечается интеллектуальное недоразвитие в сочетании с психопатическими и эмоционально-волевыми нарушениями, а иногда и с шизофреноподобными состояниями.
Психологические исследования позволили выявить у значительной части детей состояние повышенной возбудимости, наличие суицидных мыслей, быструю истощаемость нервных процессов, отсутствие волевых установок к выполнению задания и пр.
Следует заметить, что биоэлектрическая активность головного мозга у больных детей отличалась большим разнообразием. Для детей с интеллектуальным недоразвитием ЭЭГ характеризовалась отсутствием регулярного возрастного ритма. Биоэлектрическая активность мозга была представлена низковольтной дизритмией в частотном диапазоне дельта, тета- и альфа-волн. Дифференцировка зон была слабо выражена, а реактивность на афферентные раздражители снижена.
У части детей обнаруживались признаки ирритации подкорковых образований в виде диффузных веретенообразных вспышек альфа-волн, тета-ритмов и др. На электроэнцефалограмме детей с психопатическими, эмоционально-волевыми и шизофреноподобными расстройствами на первый план выступали изменения корковой нейродинамики с нарушением правильных взаимоотношений коры и подкорковых образований.
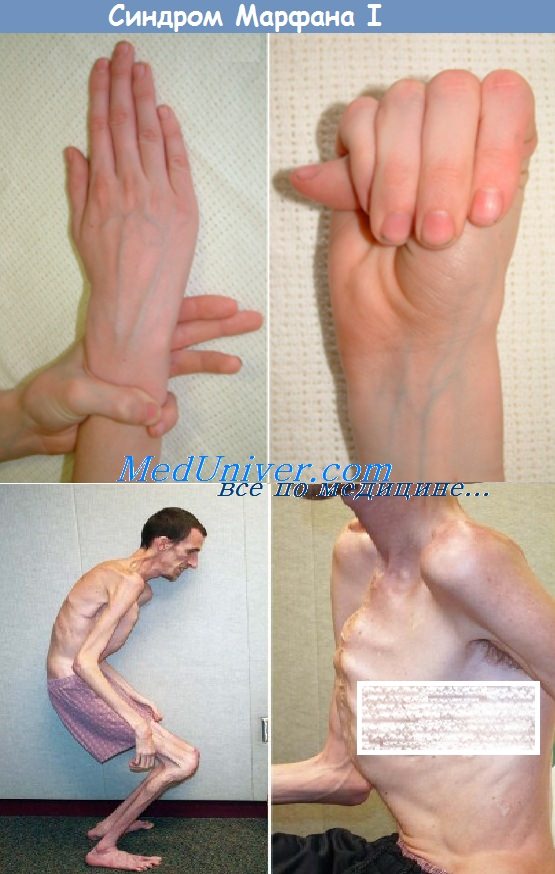
Принимая во внимание существующие представления о генезе болезни Марфана и рассматривая ее как системное наследственное заболевание соединительной ткани, многие исследователи обращали внимание на изучение отдельных компонентов соединительной ткани — основного вещества и волокнистых структур (М. Р. Гусева, В. В. Гапузов, Berenson, Serra, Bacchus).
Исследования, проведенные А. Н. Семячкиной, показали, что почечная экскреция ГАГ оказалась повышенной почти у всех больных (39 из 44 детей), что само по себе могло говорить о специфичности этих изменений для болезни Марфана. Однако мы отметили очень большие колебания экскреции ГЛГ, в связи с чем была сделана попытка рассмотреть ее в зависимости от возраста больных. При этом стало очевидно, что для детей первых 5 лет жизни экскреция кислых ГАГ, хотя и была высокой, но превышала норму только в 2,5 раза, тогда как в возрасте 8—16 лет — в 5—6 раз.
В последующие годы жизни, уже у взрослых больных, выведение кислых ГАГ снова было лишь несколько выше нормы. Тем не менее нормальные показатели почечной экскреции кислых ГАГ у взрослых больных отмечались крайне редко.
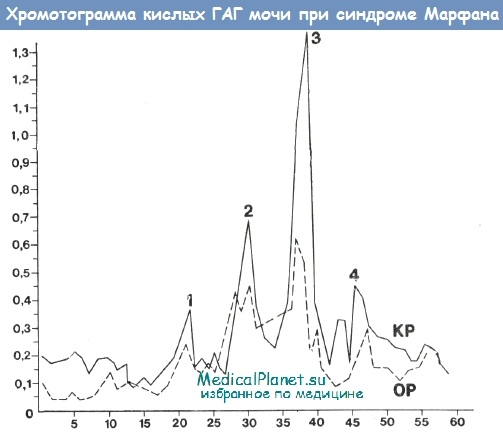
Обнаружив значительные расстройства обмена кислых ГАГ у лиц с болезнью Марфана, мы сочли необходимым провести в последующем их фракционирование и попытались найти зависимость между уровнем отдельных фракций кислых ГАГ и клиническими проявлениями болезни. Исследование фракций кислых ГАГ мочи проведено у 20 больных и их родственников. При этом определялось процентное соотношение хондроинтнпсульфатов А и С, гиалуроповой кислоты, геперан- и дерматансульфатов. Результаты исследований показали, что при болезни Марфана изменяются почти все фракции кислых ГАГ, особенно резко хопдроитинсульфаты А и С и в меньшей степени гиалуроновая кислота и гепарансульфат.
Хотя относительно небольшое количество обследованных детей не позволило сделать достаточно аргументированных выводов, тем не менее создавалось впечатление об определенной зависимости фракционного состава кислых ГАГ мочи от возраста больных и клинической картины болезни. Особенно высокая концентрация хондроитинсульфатов А и С отмечалась у больных, в клинической картине которых доминировали грубые скелетные нарушения. Это, видимо, можно объяснить тем, что хондроитинсульфаты являются главными гликозаминогликанами костной ткани (Л. И. Слуцкий).
У больных, в клинической картине которых доминировала патология глаз, обнаруживался совершенно иной характер хроматограмм ГАГ. Так, например, у двух сестер-сибсов, мать которых также страдала болезнью Марфана и у которых при наличии полной триады болезни Марфана в клинике превалировали тяжелые расстройства зрения (прогрессирующая вторичная глаукома вследствие вывиха хрусталиков в переднюю камору глаз), денситометрические кривые хроматограмм ГАГ мочи были идентичными и характеризовались небольшим пиком в месте выхода хондроитинсульфатов А и С.
В тех случаях, когда у больных доминировали изменения нервной системы, хроматограммы кислых ГАГ мочи отличались высоким уровнем гепарансульфата. В качестве примера можно привести наблюдение за тремя детьми-сибсами. Их мать также страдала болезнью Марфана. Детям было свойственно резко выраженное интеллектуальное недоразвитие в сочетании с изменениями психики.
Денситометрические кривые хроматограмм кислых ГАГ у этих больных были сходными: обнаруживались высокие пики в месте выхода гиалуроновой кислоты, гепарансульфата, хондроитинсульфатов А и С.
Заслуживают внимания особенности экскреции кислых ГАГ у однояйцовых близнецов. Идентичный характер хроматограмм гликозаминогликанов у них может свидетельствовать о высокой конкордантности показателей обмена веществ соединительной ткани.
Литературные данные и наши собственные наблюдения свидетельствуют о том, что у больных после 40 лет чаще наступает декомпенсация патологического процесса, приводящая к развитию сердечной недостаточности и разрыву сосудистых аневризм. Исследования, проведенные нами, показали большие различия обмена белков и ГАГ в зависимости от возраста больных. Это выражалось в резком снижении почечной экскреции ГАГ и оксипролина, а также в изменении процентного соотношения фракций ГАГ по мере увеличения возраста больных.
Так, нами наблюдалась девочка 9 лет и ее отец 35 лет, имевшие полную триаду симптомов с одинаковой экспрессивностью признаков. У отца по сравнению с дочерью отмечалось значительно более низкая суточная экскреция с мочой гликозаминогликанов, а хро-матограмма отличалась снижением дерматансульфата и преобладанием хондроитинсульфата В (11 и 34,4% соответственно).
Характеризуя особенности экскреции оксипролина, следует отметить, что полученные нами результаты не были столь информативны, как результаты исследования экскреции ГАГ. Прежде всего у больных детей раннего возраста экскреция ОП была мало изменена, отклонения от нормы отмечались только у больных в возрасте 8—18 лет. Повышенную экскрецию этой иминокислоты удалось обнаружить лишь у некоторых больных, а в большинстве случаев речь шла о сниженной или нормальной экскреции ОП.
Таким образом, исследования показали, что наиболее значительные как качественные, так и количественные изменения претерпевали показатели, характеризующие состав основного вещества соединительной ткани, и особенно кислые ГАГ. Почти все обнаруженные изменения обмена кислых ГАГ могли говорить об их специфичности для синдрома Марфана и тем самым об их информативности и диагностической ценности. Кроме того, удалось показать определенную зависимость изменений обмена кислых ГАГ от возраста больных. Создавалось впечатление даже о существовании специфичности изменения спектра ГАГ в зависимости от клинической картины болезни и доминирования отдельных симптомов (поражения костной ткани, глаз или нервной системы).
- Рекомендуем далее ознакомиться со статьей "Дифференциальная диагностика болезни Марфана"
Оглавление темы "Заболевания соединительной ткани у детей":- Болезни соединительной ткани у детей
- Мукополисахаридозы (МПС) у детей - причины, типы
- Мукополисахаридоз I типа (синдром Гурлер) у детей - причины, клиника
- Мукополисахаридоз II типа (синдром Гунтера) у детей - причины, клиника
- Мукополисахаридоз III типа (синдром Санфилиппо) у детей - причины, клиника
- Мукополисахаридоз IV типа (синдром Моркио) у детей - причины, клиника
- Мукополисахаридоз V типа (синдром Шейе) у детей - причины, клиника
- Мукополисахаридоз VI типа (синдром Марото—Лами) у детей - причины, клиника
- Болезнь Марфана у детей - причины, клиника
- Дифференциальная диагностика болезни Марфана

