Советы по осмотру лимфатических узлов
«Как бы там ни было, этот злополучный пехотинец и носитель злосчастья вошел в Милан с большим узлом платья, купленного или украденного им у немецких солдат. Он остановился в доме своих родственников, в предместье Восточных ворот, поблизости от монастыря капуцинов. По прибытии он тут же захворал. Его снесли в больницу. Нарыв, появившийся у солдата под мышкой, заставил человека, ходившего за ним, заподозрить, что это было на самом деле. На четвертый день больной скончался».
Алессандро Мандзони (1785-1873). Чума в Милане. Из романа «Обрученные. Повесть из истории Милана XVII в.»
Исследование лимфатических узлов (л/у) является важной частью общего осмотра. Методичное обследование лимфатических узлов может оказать неоценимую помощь в диагностике злокачественного новообразования или системного заболевания. Некоторые из «сторожевых» лимфатических узлов вошли в медицинский фольклор, получив имена впервые описавших их врачей.
1. Какие л/у в норме пальпируют у здоровых людей?
Из всех 600 л/у иногда можно пропальпировать лишь поднижнечелюстные, подмышечные или паховые л/у. Безусловно, определяющим фактором служит мастерство врача, возрастающее с опытом.
2. Что такое лимфаденопатия?
Это наличие измененных (по размеру, консистенции или количеству) л/у. Лимфаденопатия может возникать при различных состояниях у лиц разного возраста, как изолированно, так и на фоне сопутствующих симптомов. Она может быть случайной находкой (сопутствующим симптомом, обнаруженным врачом при обычном осмотре) или первым признаком злокачественного новообразования, проявлением сложного системного заболевания или самостоятельным симптомом. Дифференциальный диагноз всегда сложен.
3. Какая часть из всех лимфаденопатий оказывается «злокачественной»?
Ответить сложно из-за недостатка данных. В голландском исследовании с участием 2556 пациентов, обратившихся к врачам первичного звена медицинской помощи с необъяснимым увеличением л/у, в 10% случаев пациенты были направлены к врачам-специалистам; в 3,2% случаев в итоге была назначена биопсия. Только в 29 случаях из 2556 (1,1%) окончательным диагнозом оказалось злокачественное новообразование.
Низкая частота злокачественных новообразований при лимфаденопатии была подтверждена результатами двух независимых американских исследований. Во многих руководствах частота обнаружения опухолей указана достигающей 40-60%, однако эта частота относится только к тем 3% пациентов, которым проводили биопсию, т.е. вероятность обнаружения рака в этих руководствах значительно завышали.
Поэтому истинный риск наличия злокачественного новообразования у пациентов с лимфаденопатией, обратившихся в медицинские учреждения первичного звена, составляет 4% у лиц старше 40 лет и 0,4% у пациентов моложе 40 лет.
4. Что при выявлении лимфаденопатии следует сделать в первую очередь?
Дифференцировать «доброкачественный» и «злокачественный» процессы. Для этого сначала определите, генерализованный это процесс или региональный, так как дифференциальный диагноз при этом очень четкий.
5. Что такое генерализованная лимфаденопатия?
Это увеличение л/у двух или более несвязанных областей тела (в отличие от региональной лимфаденопатии, развивающейся только в одной области тела). Всегда уточняйте, не является ли региональная лимфаденопатия «элементом» генерализованной. Это не всегда очевидно (на первом этапе обследования правильно диагностируют только 17% всех генерализованных лимфаденопатии). Поэтому, на каком бы этапе обследования вы ни обнаружили измененные л/у, всегда проверяйте и остальные группы л/у.

6. Где следует искать увеличенные л/у?
• Поднижнечелюстная и подподбородочная области.
• Передняя и задняя поверхности шеи.
• Надключичные ямки.
• Подмышечные ямки.
• Надмыщелковое пространство.
• Паховая/бедренная области.
Важные л/у также можно обнаружить в подколенной ямке и в околопупочной области. Расположенные глубже л/у (прикорневые, средостения, живота и таза) также важны, но пальпации недоступны.
7. На что еще следует обратить внимание при выявлении генерализованной лимфаденопатии?
На симптомы, характерные для системного заболевания: сыпь, поражения слизистых оболочек, гепато/спленомегалия, артрит.
8. Проведите дифференциальную диагностику при генерализованной лимфаденопатии.
Причины генерализованной лимфаденопатии:
(1) диссеминированные злокачественные опухоли, особенно гематологические (лимфомы, лейкозы и ангиоиммунобластная лимфаденопатия);
(2) заболевания соединительной ткани (саркоидоз, ревматоидный артрит — РА, системная красная волчанка — СКВ);
(3) инфекции (инфекционный мононуклеоз, цитомегаловирусная инфекция — ЦМВ, СПИД, токсоплазмоз, сифилис, туберкулез, гистоплазмоз, кокцидиомикоз, бруцеллез, бубонная чума).
Другие возможные причины — реакция на лекарственные препараты или внутривенное употребление наркотиков. Некоторые препараты (например, фенитоин) вызывают лимфаденопатию особенно часто, другие (например, цефалоспорины, пенициллин или сульфаниламиды) — только в случае развития синдрома сывороточной болезни с сопутствующими лихорадкой, артралгиями и сыпью.

9. Следует ли проводить при генерализованной лимфаденопатии биопсию?
Да, учитывая нередко серьезный (и системный) характер данной патологии. Помните, что для биопсии выбирают самый крупный л/у. Если все л/у одинакового размера, приоритет биопсии л/у следующий: надключичные, шейные, подмышечные, надмыщелковые, паховые л/у. Последняя группа л/у наименее информативна. В паховых л/у часто находят только признаки реактивной гиперплазии. Все же пренебрегать ими не следует.
В одном ретроспективном исследовании (с тщательно отобранными для участия пациентами) биопсия паховых л/у оказывалась диагностически значимой в 53% случаев. Кроме того, учитывайте, что при хирургических вмешательствах в некоторых областях тела осложнения возникают чаще, чем в других. Например, при биопсии в околоушной области существует риск повредить лицевой нерв или его ветви, тогда как при вмешательстве в заднем шейном треугольнике возможно повреждение добавочного спинномозгового нерва.
10. Какой вид лимфаденопатии встречается чаще: региональная или генерализованная?
Региональная. 75% лимфаденопатии у пациентов, обращающихся в учреждения первичного звена медицинской помощи, оказываются региональными (55% — головы и шеи, 1% — надключичные, 5% — подмышечные, 14% — паховые).
11. Имеет ли диагностическое значение локализация лимфаденопатии?
Да. Локализация л/у крайне важна (разумеется, при региональной лимфаденопатии; при генерализованной ситуация с дифференциальным диагнозом существенно меняется). В целом региональные л/у увеличиваются при местном инфекционном процессе (шейные и подмышечные — при болезни кошачьей царапины, паховые — при инфекциях, передающихся половым путем, шейные — при мононуклеозе) или при опухоли. Увеличение околоушных л/у (любого размера) обычно диагностически более значимо, чем л/у такого же размера любой другой локализации.
Видео техники пальпации лимфатических узлов
12. Почему необходимо знать, откуда оттекает лимфа в те или иные группы л/у?
Потому что это помогает заподозрить причину изменений в данных л/у. После обнаружения увеличенного лимфоузла всегда обследуйте органы, от которых в него оттекает лимфа. Ищите воспаление, повреждения кожи или опухоли.
13. Какие общие субъективные и объективные симптомы помогают определить причину изменения л/у?
• Возраст пациента.
• Локализация измененного лимфоузла.
• Продолжительность изменения лимфоузлов.
• Сопутствующие субъективные и объективные симптомы, как общие, так и местные.
• Наличие или отсутствие генерализованной лимфаденопатии.
• Взаимоотношение лимфоузлов с окружающими тканями.
• Наличие или отсутствие спленомегалии и/или лихорадки.
14. Какое значение имеет возраст пациента?
Возраст пациента — важный фактор при оценке риска злокачественного процесса. Хотя лимфопролиферативные заболевания могут развиваться и у молодых людей, л/у с метастазами более характерны для лиц старше 40 лет. Однако многие л/у, напоминающие злокачественные, оказываются доброкачественными. Например, гистологическую картину в л/у при инфекционном мононуклеозе часто трудно отличить от проявлений болезни Ходжкина.
15. Что Вы можете сказать о сопутствующих субъективных и объективных симптомах?
Они могут быть как местными, так и системными. Местные симптомы свидетельствуют в пользу инфекционного процесса или злокачественного новообразования в определенной области (как, например, л/у глоточного кольца и полосы лимфангита при инфекциях кожи). В то же время общие симптомы (лихорадка, утомляемость, ночные поты, потеря массы тела без очевидной причины) более характерны для болезней соединительной ткани (в том числе васкулитов), лимфопролиферативных или инфекционных заболеваний (например, туберкулеза). В то же время отсутствие сопутствующих симптомов не исключает злокачественного процесса, поэтому необходимо дальнейшее обследование пациента. Также помните, что при болезни Ходжкина увеличенные л/у могут становиться болезненными после употребления пациентом алкоголя.
16. А что означает спленомегалия?
Спленомегалия сопутствует только 5% лимфаденопатий и характерна для саркоидоза, острого лейкоза, хронического лимфоцитарного лейкоза, ходжкинской/неходжкинской лимфомы, мононуклеозоподобного синдрома. Для метастазирования рака спленомегалия не характерна.
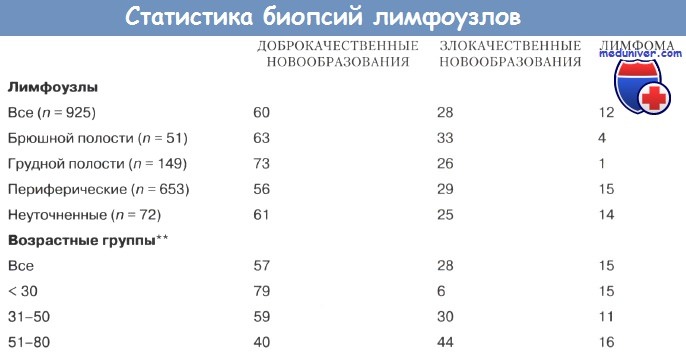
17. Каков клинический смысл лихорадки?
Наличие лихорадки позволяет предположить развитие инфекции или лимфому. Однако границы дифференциального диагноза достаточно широки, так как многие инфекции могут привести к лимфаденопатий в сочетании с лихорадкой (туберкулез, мононуклеоз, токсоплазмоз, гистоплазмоз, сальмонеллез, СПИД, ЦМВ, сифилис и подострый бактериальный эндокардит). Не исключены злокачественные новообразования (хронический лимфоцитарный лейкоз, макроглобулинемия Вальденстрема, миелома и саркома Капоши) и системные заболевания (саркоидоз, СКВ, РА, болезни Кавасаки и Уиппла).
18. Может ли эпидемиологический анамнез дать подсказку при постановке диагноза?
Да. Полезной может быть информация о профессиональных вредностях, недавнем путешествии или поведении, относящих пациента к группе высокого риска.
19. Назовите клинически значимые свойства л/у.
Помимо местоположения важно учитывать следующие свойства л/у:
• Размер. Размер легко определить при помощи пластиковой линейки или штангенциркуля. По нему можно косвенно судить о характере изменения л/у и о необходимости биопсии. Несмотря на отсутствие «норм» размеров л/у (так как они зависят от возраста и предшествующего контакта с антигенами), клинически значимым принято считать увеличение л/у более 1 см (кроме паховых л/у) продолжительностью более 1 мес. Паховые л/у в норме могут быть более 1,5 см, тогда как для передних ушных и надмыщелковых л/у подозрительным считают увеличение до 0,5-1 см.
Более того, для лиц, употребляющих наркотики внутривенно, характерна доброкачественная лимфаденопатия. Многие специалисты предлагают расширить границы нормы для размеров л/у до 1,5x1,5 см.
Хотя диагноз и размеры л/у непосредственно не связаны, некоторые предварительные заключения привести все же возможно. Например, у 213 взрослых пациентов с лимфаденопатией неясной этиологии метастазов в л/у размерами менее 1 см не выявили ни разу. Напротив, злокачественные новообразования были выявлены у 8% больных с л/у размерами от 1 до 1,5 см и у 38% больных с л/у более 1,5 см. У детей л/у размерами более 2 см (при нормальной рентгенограмме органов грудной клетки и отсутствии заболеваний уха, горла и носа) свидетельствовали в пользу наличия гранулематозных заболеваний (туберкулеза, болезни кошачьей царапины, саркоидоза) или рака (чаще лимфом).
• Продолжительность. Чем дольше увеличен л/у, тем диагноз рака или грануле-матозного заболевания менее вероятен. Однако при лимфомах л /у могут уменьшаться (хотя только временно).
• Консистенция. Мягкие л/у характерны для инфекции и воспаления, тогда как л/у каменистой плотности возникают при злокачественных новообразованиях, часто — при метастазировании. Но существуют исключения: при болезни Ходжкина л/у чаще всего оказываются резиновой плотности. Л/у с признаками флуктуации характерны для бактериального лимфаденита с некрозом. При пальпации они напоминают напряженные шарики или виноградины, обычно болезненные.
Они даже могут образовывать свищевые ходы в коже и полости (характерны для туберкулеза). Л/у этого типа часто называют бубонами, особенно если они локализованы в паху или подмышках (от греческого термина, обозначающего опухшую паховую область). Они характерны для таких инфекций, как гонорея, сифилис, туберкулез и, конечно, бубонная чума.
• Образование конгломератов. При слиянии отдельные л/у превращаются в крупные конгломераты. Формирование конгломератов л/у характерно для злокачественных новообразований (метастазирующего рака или лимфом), но оно может быть обусловлено и воспалительными процессами (например, саркоидозом), и хроническими инфекциями (туберкулезом, венерической лимфогранулемой).
• Взаимоотношение с окружающими тканями: спаянность с кожей и/или подлежащими тканями не позволяет дифференцировать воспалительный процесс от новообразования, но исключает доброкачественный характер процесса.
• Болезненность/чувствительность. Отражает быстрый рост л/у, сопровождающийся болезненным растяжением капсулы. Может быть симптомом гнойного воспаления, либо кровоизлияния в некротизированный центр быстро растущего метастаза в л/у. По этому симптому отличить доброкачественный л/у от злокачественного невозможно. Равно как и образование свищей может возникать как при инфекции (актиномикозе и туберкулезе), так и при раке.
На заметку: Для л/у при доброкачественных заболеваниях характерны небольшие размеры, мягкая консистенция, безболезненность, подвижность и четкие границы. Л/у при злокачественных новообразованиях крупные, безболезненные, спаяны в конгломераты, неподвижные, каменистой плотности. Л/у при воспалении болезненные, плотные (но не каменистой плотности), иногда флуктуируют, часто образуют конгломераты или неподвижны.

20. Опишите алгоритм действий врача при обнаружении лимфаденопатии.
• Начните с расспроса и общего осмотра пациента; часто это помогает установить причину лимфаденопатии (инфекция верхних дыхательных путей, фарингит, заболевания периодонта, конъюнктивит, укусы насекомых, локальная инфекция, недавняя вакцинация, болезнь кошачьей царапины, опоясывающий лишай, дерматит), что предопределяет объем дальнейшего обследования.
• Данные анамнеза и осмотра также позволяют установить предварительный диагноз (инфицирование вирусом Эпштейна-Барр, ВИЧ, лимфома, сифилис) и направление дальнейшего обследования больного.
После первичного обследования этиология лимфаденопатии в некоторых случаях может оставаться неясной, либо предварительный диагноз при лабораторных исследованиях и по клинической динамике заболевания не подтвердится. В таком случае, если лимфаденопатия региональная (и клиническая картина обнадеживающая: доброкачественный характер заболевания, обычные результаты осмотра, отсутствие системных проявлений заболевания), допустимо наблюдать пациента в течение 3-4 недель, и только потом назначить биопсию.
И наоборот: при угрожающей клинической картине (наличие факторов риска злокачественного образования, субъективных и объективных симптомов системного заболевания) или генерализованной лимфаденопатии продолжайте обследование и назначьте биопсию. Старайтесь избегать назначения биопсии при предполагаемом вирусном заболевании (которое клинически может напоминать лимфому).
21. Что такое лимфаденопатия неясной этиологии?
Это лимфаденопатия, причина которой остается неясной после проведения первичного обследования. В этом случае ищите точный диагноз, соответствующий возрасту пациента, продолжительности увеличения л/у, их свойствам и локализации.
22. Как проводить дифференциальную диагностику при лимфаденопатии неясной этиологии?
Как и при лихорадке неясного генеза или синдроме ускорения СОЭ, дифференциальный диагноз обычно проводят между инфекционными заболеваниями, опухолевым процессом и аутоиммунной патологией. Удобная мнемоника: СИГАРА:
• С — заболевания соединительной ткани: ревматоидный артрит, системная красная волчанка, дерматомиозит, смешанные поражения соединительной ткани, синдром Шегрена.
• И — инфекции: вирусные (вирус Эиштейна-Барр — вызывает инфекционный мононуклеоз, цитомегаловирус, вирусы гепатита, поствакцинальный лимфаденит, инфекция аденовирусами, вирус опоясывающего герпеса, ВИЧ/СПИД, вирус Т-клеточной лимфомы человека типа 1), бактериальные (инфекции кожи — стафилококковые, стрептококковые, болезнь кошачьей царапины, мягкий шанкр, мелиоидоз, туберкулез, атипичная микобактериальная инфекция, первичный и вторичный сифилис), хламидийные (венерическая гранулема), протозойные (токсоплазмоз), микотические (гистоплазмоз, кокцидиомикоз), риккетсиозы (сыпной тиф), глистные инвазии (филяриатоз).
• Г — гранулематозные заболевания: туберкулез, гистоплазмоз, микобактериальные инфекции, криптококкоз, силикоз, бериллиоз, болезнь кошачьей царапины.
• А — аллергические реакции (синдромы гиперчувствительности): сывороточная болезнь, повышенная чувствительность к лекарственным препаратам (дифенил-гидантоину, карбамазепину, примидону, препаратам золота, аллопуринолу, индо-метацину, сульфаниламидам и другим), аллергия на силикон, поствакцинальные реакции и реакции «трансплантат против хозяина».
• Р — рак: гематоонкологические заболевания (болезнь Ходжкина, неходжкинская лимфома, острый и хронический лейкоз, макроглобулинемия Вальденстрема, множественная миелома — редко, системный макроцитоз), метастазирование солидных опухолей (молочной железы, легких, почек, простаты и др.).
• А - атипичные лимфопролиферативные заболевания: ангиофолликулярная (гигантская) гиперплазия лимфоузлов (болезнь Кастлемана), ангиоиммунобластная лимфаденопатия с диспротеинемией, иммунопролиферативные лимфангиомы, лимфоидный гранулематоз, гранулематоз Вегенера.
Существуют и другие, менее распространенные, причины лимфаденопатии: воспалительные псевдоопухолевые изменения лимфоузлов, гистиоцитарный некротизирующий лимфаденит (лимфаденит Кикучи), синусовый гистиоцитоз с массивной лимфаденопатией (болезнь Розаи-Дорфмана), сосудистое перерождение синусов л/у, прогрессирующая трансформация герминативных центров л/у.
23. Какие симптомы помогают установить причину лимфаденопатии?
• Мононуклеозоподобные синдромы: лимфаденопатия в сочетании с утомляемостью, недомоганием, лихорадкой и атипичным лимфоцитозом. Дифференциальный диагноз проводят между инфицированием вирусом Эпштейна-Барр (мононуклеозом), токсоплазмозом, ЦМВ, стрептококковым фарингитом, гепатитом В, острой ВИЧ-инфекцией.
• ВИЧ-инфекция. При любой стойкой генерализованной лимфаденопатии (т.е. лимфаденопатии двух и более не паховых групп лимфоузлов продолжительностью более 3 месяцев) следует заподозрить раннюю стадию ВИЧ-инфекции. Генерализованная лимфаденопатия при развернутой ВИЧ-инфекции может сопровождаться саркомой Капоши, инфекцией ЦМВ, токсоплазмозом, туберкулезом, криптококкозом, сифилисом, лимфомой.
• Язвенно-железистый синдром: региональная лимфаденопатия в сочетании с поражением кожи. Классическая причина — туляремия, передающаяся при контакте с инфицированным кроликом или клещом. Чаще, однако, ее вызывают стрептококковая инфекция (импетиго), болезнь кошачьей царапины и лаймская болезнь.
• Глазо-железистый синдром: лимфаденопатия передних ушных лимфоузлов в сочетании с конъюнктивитом. Наиболее частые причины: вирусный кератоконъюнктивит и болезнь кошачьей царапины при повреждениях глаза.

- Читать далее "Советы по осмотру шейных и надключичных лимфоузлов"
Оглавление темы "Методы объективного обследования":- Советы по осмотру лимфатических узлов
- Советы по осмотру шейных и надключичных лимфоузлов
- Советы по осмотру лимфатических узлов руки
- Советы по осмотру паховых, бедренных и подколенных лимфоузлов
- Советы по осмотру лимфоузлов живота - узла Марии Джозеф
- Советы по неврологическому осмотру пациента
- Советы по оценке рефлексов
- Советы по оценке психического состояния пациента
- Советы по оценке речи пациента
- Советы по оценке обонятельного нерва (I черепного нерва)

